TRATAMIENTO DE ANEURISMAS CEREBRALES: INDICACIONES NEUROQUIRÚRGICAS.
el doctor Juan Delgado +info
R3 del Servicio de Neurocirugía
del Hospital Universitario de la Princesa
INTRODUCCIÓN
Las primeras menciones a la aparición de hemorragias intracraneales y subaracnoideas se pueden encontrar en la Biblia, así como en textos médicos de Grecia y el antiguo Egipto.
Fue en 1761 cuando se realiza por primera vez la primera descripción anatómica de un aneurisma intracraneal por Morgagni, y posteriormente Blackhall en 1813, fue el primero en describir la presencia de una hematoma intraventricular en la autopsia de una mujer joven asociado a un aneurisma del top de la basilar.
En 1885 Victor Horsley fue el primer neurocirujano que trató un aneurisma intracraneal ligando la carótida para el tratamiento de un aneurisma de la base craneal.
En 1931 Dott abordó directamente el tratamiento de aneurisma mediante wrapping de aneurismas de la bifurcación carotídea.
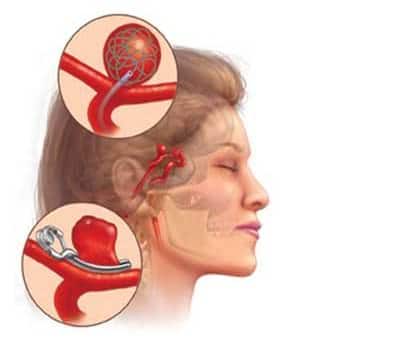
En 1938 Dandy fue el primero en realizar el clipaje de un aneurisma con éxito.
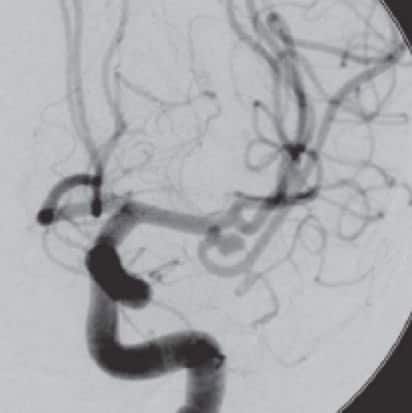
En cuanto al tratamiento endovascular, se han realizado intentos de rellenar los aneurismas con distintos materiales (incluido pelo de cerdo) o producir su trombosis desde 1963, sin embargo el mayor paso en este tratamiento lo consiguió Guglielmi al desarrollar los coils en 1991.
A partir de este momento el tratamiento endovascular se consideró como un tratamiento prometedor tanto para el tratamiento de los aneurismas rotos como los no rotos, al permitir un cierre del aneurisma sin necesidad de craneotomía y reducir el trauma quirúrgico. Por otro lado, a largo plazo se ha observado que, sin embargo, este podría presentar un mayor riesgo de resangrado y una menor tasa de oclusión. Con esta sesión pretendo describir los principales estudios que se han realizado hasta el momento sobre el tratamiento de estas lesiones.
EPIDEMIOLOGÍA
Sin embargo, estos datos parecen variar en función a la experiencia del patólogo, la presencia de casos de patología cerebrovascular en los centros o el tipo de diseño del estudio (prospectivo vs retrospectivo), de tal manera que en la población general sin otros factores de riesgo, se propone que la incidencia estaría en torno al 2% encontrándose cerca al 1% en pacientes jóvenes y el 4% en pacientes mayores. Por otro lado, la incidencia de hemorragia subaracnoidea aneurismática se estima en 6-12 casos por 100.000 habitantes en los países occidentales. La importancia de esta patología radica en que la mortalidad estimada de la HSA está en torno al 45% (32-67%), teniendo en cuenta que entre un 10-15% fallecerá antes de alcanzar asistencia sanitaria. Además cerca del 30% de los supervivientes presentaran un déficit moderado o grave. Por último aunque el mayor pico de HSA aneurismática se encuentra entre los 55-60 años, hasta un 20% ocurre en pacientes entre 15 y 45 años.
ETIOLOGÍA
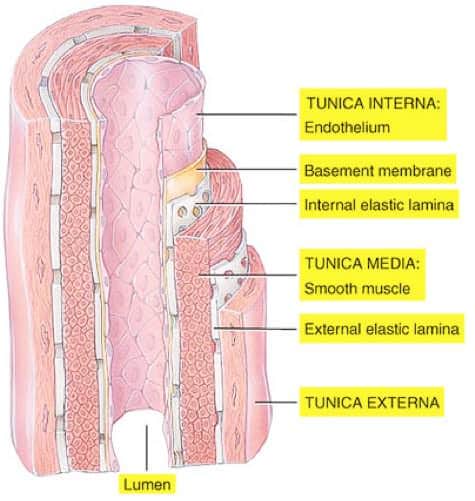
Existe controversia en la fisiopatología de los aneurismas. Se cree que la menor presencia de elastina en la túnica media y la adventicia, junto con una menor capa muscular en la túnica media, una adventicia más fina, así como que los vasos se encuentren en el espacio subaracnoideo sin un tejido conjuntivo que lo soporte podría predisponer al desarrollo de los aneurismas. Además estos se encuentran de forma más frecuente en las zonas curvas. En cuanto a las causas directas se mencionan:
- Predisposición congénita (gap medio)
- Ateroesclerosis o hipertensión (se presume que es la causa más importante en los aneurismas saculares, probablemente en relación con la predisposición congénita)
- Embolico (mixoma atrial)
- Infeccioso
- Traumático
- Otros: Enfermedad renal poliquística AD, displasia fibromuscular, MAV, enfermedad de moya-moya, enfermedades del tejido conjuntivo (Ehlers-Danlos tipoIV, Marfan, pseudoxantoma elástico), coartación de aorta, síndrome de Oler-Weber-Redu…
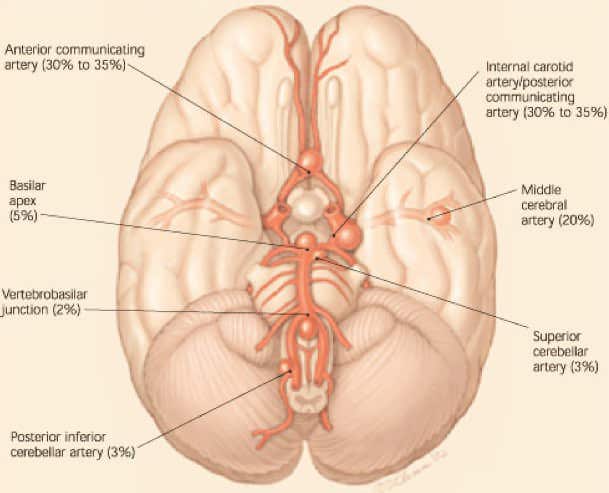
LOCALIZACIÓN
85-95% en el sistema carotídeo con las siguientes localizaciones:
- – A comunicante anterior: 30%
– A comunicante posterior: 25%
– A cerebral media: 20%.
5-15% circulación posterior:
- – En torno al 10% de la arteria basilar: bifurcación o top de la basilar.
– 5% arteria vertebral: lo más común en la unión entre la arteria vertebral y la PICA.
ANALISIS DE LA EVIDENCIA
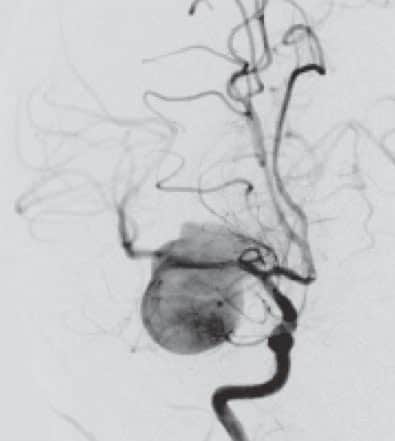
Estudio ISAT: Se publicó en Lancet en 2005, un estudio en el que se compara el tratamiento microquirúrgico o endovascular de 2143 aneurismas intracraneales rotos. Los objetivos fueron determinar la mortalidad y dependencia al año y en segundo lugar determinar la presencia de resangrado así como el riesgo de presencia de crisis. Los autores llegan a la conclusión de que al año existe una reducción de 7,4% del riesgo de muerte o dependencia con el tratamiento endovascular frente al quirúrgico (23,5% vs 30,9%). El riesgo de resangrado es mayor en el tratamiento endovascular, y el de crisis mayor en el quirúrgico. Sin embargo, se han realizado múltiples críticas a este estudio debido a su metodología:
- Solo el 20% de 9559 pacientes fueron randomizados (solo aquellos en los que había duda en el tratamiento): introduce sesgos de selección, hubo más pacientes no randomizados en el grupo quirúrgico que en el endovascular, no existían guías sobre los pacientes que debían ir al tratamiento endovasculas.
- La mayoría del estudio se realizó en Europa, Australia y Canada.
- No se determina el grado de experiencia de neurocirujanos y neurorradiologos, ni si esta es comparable.
- La muestra no es realmente representativa de la forma de presentación de la HSA: 80% de los casos se encontraba en grados H y H 1 o 2; 93% de los aneurismas eran menores de 10mm; 97% de los aneurismas eras de circulación anterior.
- Riesgo de resangrado era el doble (2,4% vs 1%) en el grupo endovascular.
Elderly patients in the ISAT study: una de las indicaciones clásicas para el tratamiento de la HSA mediante tratamiento endovascular era el paciente anciano, de tal manera que se hizo un análisis del subgrupo de pacientes mayores de 65 años que se habían introducido en el estudio ISAT. Se incluyen 278 pacientes, 138 EVT y 140 NST. En este estudio no observan diferencia entre la mortalidad o independencia de ambos grupos (60,1 EVT vs 56,1% NST). Se observa un mayor grado de supervivencia independiente en los pacientes tratados con EVT de aneurismas de Ica o de AcomP (aunque el número de pacientes era bajo) y también en los ACM en el grupo quirúrgico con respecto a los de EVT. Sin embargo estos autores también observan mayor riesgo de epilepsia, infección y de infección pulmonar en el grupo quirúrgico.
ISAT follow up a 10 años: el objetivo es determinar el riesgo de muerte, dependencia y resangrado en la cohorte previa del grupo ISAT a los 10 años de evolución. De nuevo se trata de los 2143 pacientes aleatorizados entre 1994 y 2002. La media de seguimiento fue de 9 años (6 y 14 años). El seguimiento se realizó en 813 pacientes en el grupo de tratamiento endovascular y 769 en el grupo de cirugía. Hubo 24 episodios de resangrado en 24 pacientes, 13 en el mismo aneurisma y 10 en un aneurisma nuevo o prexistente no roto ni tratado. En el grupo del tratamiento endovascular hubo 10 episodios de resangrado en el aneurisma tratado al año, con 3 fallecimientos, dos con incapacidad severa, dos con mRS de 1-2. Un caso presentó resangrado de un remanente del cuello tras coiling pero sin necesidad de más tratamiento. En tres pacientes se debió a otro aneurisma. En el grupo quirúrgico hubo tres casos de resangrado (en un caso el paciente rechazó cirugía y se embolizó presentando resangrado de un remanente de cuello no embolizado) del aneurisma tratado, un caso de un aneurisma conocido y en tres casos por aneurismas nuevos. El tiempo transcurrido hasta el resangrado fue de 2-5 años en el endovascular y de 4-7 años en el quirúrgico. Aunque no muestra diferencia significativo en la intención de tratar si que lo muestra con el tratamiento realmente aplicado p= 0,02. No se observó aumento del riesgo de mortalidad.
Se observó una mayor mortalidad en el grupo neuroquirúrgico (11% vs 14% p=0,03), En la discusión de este articulo muestra una conclusión interesante publicada por Bakker y colaboradores en la que al analizar las muertes pretratamiento (debido a la demora de más de 14h del tratamiento quirúrgico con respeto al EVT) no existía diferencia en la morbimortalidad de los dos brazos del estudio ISAT aunque no se mostró diferencia en la dependencia presentando un mRS de 2 o menos a los 5 años el 83% del grupo endovascular y 82% grupo neuroquirúrgico.
En resumen: existe un mayor riesgo de resangrado en pacientes tratados con coiling aunque este es bajo, y aunque se considera que los aneurismas tratados con cirugía no presentan HSA posterior Wermer y colaboradores han observado un aumento de esta patología con respecto a la población general.
Una de las críticas que se realizan a este artículo fue la diferencia en la mortalidad en la que según Bakker y colaboradores en un artículo publicado en Neurosurgery en 2010 concluyen que al analizar las muertes pretratamiento del estudio ISAT (debido a la demora de más de 14h del tratamiento quirúrgico con respeto al EVT) no existía diferencia en la morbimortalidad de los dos brazos del estudio ISAT. También si observamos otro estudio canadiense retrospectivo comparando la mortalidad de y riesgo de readmisión por resangrado de 3120 (EVT 778 vs 2342 NST) con una menor mortalidad (24,8% NST vs 27,1% EVT p< 0,0001) y readmisión (1,8% vs 3,1% p=0,03) y presentando un 25% más de RR de muerte o recurrencia de HSA en el coiling, esto puede tener relación con que al revés que en el ISA el tiempo medio para coiling fue de 2,69 días mientras que fue de 1,99 días para el NST. Por lo tanto vemos que el tiempo está implicado de forma importante en la mortalidad de estos pacientes y el retraso del tratamiento en el estudio ISAT podría haber alterado su validez en cuanto a la mortalidad.
ISAT seguimiento 18 años: Se realizó el seguimiento de 1644 pacientes determinando la mortalidad y el resultado clínico a los 10-18,5 años. Lo que se observa en este estudio es que no existe diferencia en el grado de independencia en la escala mRS entre los dos grupos (82% EVT vs 78% NST, aunque si existían diferencias si se observaba la probabilidad de estar vivo e independiente en el que era significativo en el grupo endovascular (OR 1,34). Sin embargo de nuevo el riesgo de resangrado era mayor de nuevo en el grupo EVT, aunque la probabilidad de morir de otra causa era 40 veces mayor que por un nuevo resangrado. Otro dato a tener en cuenta es que no se observa diferencia en la curva de Kaplan Meier de mortalidad entre ambos grupos.
Barrow Ruptured aneurysm Trial: compara la seguridad y eficacia del tratamiento endovascular y microquirúrgico de aneurismas rotos. Incluyen 725 pacientes con HSA se los que 500 fueron aleatorizados realizándose un estudio prospectivo. El análisis al año mostró un mRS mayor de 2 en el 33,7% de los pacientes quirúrgicos vs 23,2% de los EVT p=0,02. En este estudio se podía hacer cambios del EVT al NST en el caso de que los cirujanos lo consideraran oportuno y al comparar los tratamientos realmente administrados se vió que existía una diferencia del 13,5% (33,9% NST vs 20,4% EVT) OR 2,01 si NST de mal resultado funcional. Las razones para cambiar fueron, presencia de hematoma, pero la mayor causa fue la anatómica. En este estudio observaron solo dos casos de resangrado, ambos en el grupo quirúrgico y en cuanto al retratamiento, aunque inicialmente fue más frecuente en los pacientes con tratamiento quirúrgico al año se observa que es mayor en el grupo endovascular. En conclusión, de nuevo confirman los datos que existe un menor riesgo en el tratamiento endovascular p= 0,02. Las causas de cambio de tratamiento fueron: presencia de hematoma, anatomía del aneurisma y presencia de múltiples aneurismas sin conocer el causante. Las causas anatómicas fueron: cuello ancho, presencia de una rama.
BRAT seguimiento 3 años: Tras tres años de evolución se ha observado un mRS mayor de 2 en el 35,8% NST vs 30% de EVT sin que esto fuera significativo p=0,25. Además se ha observado que la presencia de cierre de aneurisma (p=0,0001), recurrencia del aneurisma (p=0,01) y retratamiento (p=0,01) era significativamente menor en los tratados con tratamiento quirúrgico. Al comparar por localización se observó que no existía diferencia en el tratamiento de los aneurismas de circulación anterior, pero si en los de circulación posterior, que presentaban un resultado funcional significativamente mayor en el grupo endovascular tanto al año como a los tres años (aunque los grupos no eran homogéneos). Por otro lado también se ha observado que en pacientes jóvenes con mayor probabilidad de resangrado a largo plazo puede que la superioridad del tratamiento EVT se revierta. La conclusión de los autores de este estudio es que el cierre quirúrgico de los aneurismas de circulación anterior debe de ser el recomendado al no presentar diferencias con el EVT, puede tratar todos los aneurismas, presenta mayores tasa de oclusión, menos riesgo de resangrado y presenta menos seguimiento y retratamiento.
Current management of middle cerebral artery aneurysm: surgical results with a “clip first” policy: presenta un estudio con 631 paciente aplicando una política de clip primero en pacientes con aneurismas de ACM rotos y no rotos. Hablando específicamente de los aneurismas rotos se intervinieron 282 pacientes con una mortalidad del 9% y una buena situación funcional mRS<2 del 70%. Las razones de este autor para realizar este estudio y defender que el ACM debe permanecer como una indicación quirúrgica se bas de nuevo en la anatomía compleja de dichos aneurismas, presentarse cerca a la bifurcación o trifurcación de la ACM y el posible compromiso de sus ramas que no puede ser del todo claro en el análisis angiográfico, mientras que la cirugía presenta un abordaje que para cirujanos experimentados es relativamente sencillo (mediante craneotomía pterional y apertura de la cisura de Silvio que considera una técnica básica). Además critica que en el estudio ISAT aparecen pocos pacientes con anerusima de ACM, y teniendo en cuenta que a los cinco años desaparece la diferencia entre grupos en dependencia y mortalidad, presenta mayor riesgo de resangrado, la frecuencia de retratamiento es 6,9 veces mayor en el grupo de coiling y presenta mayor coste tanto en el tratamiento como en el seguimiento y los retratamientos, que se asocian también a más complicaciones. Por ellos considera que en pacientes jóvenes (<40 años) es mejor el tratmiento quirúrgico al protegerles de una nueva HSA mejor que el coiling y también presenta mejores resultados en pacientes mayores.
De acuerdo a todo esto podemos concluir que las indicaciones para el tratamiento quirúrgico de aneurismas de rotos podrían resumirse en:
- Hematomas intraparenquimatosos asociados a aneurismas.
- Aneurismas con anatomía compleja: cuello ancho (>5mm o relación cúpula cuello <2) y presencia de ramas que salen del aneurisma
- Aneurismas de ACM tanto en pacientes jóvenes como mayores
- Aneurismas de circulación anterior?
- Pacientes jóvenes <40 años
- Aneurismas gigantes y grandes de fácil acceso neuroquirúrgico de circulación anterior.
Basándonos en esas posibles indicaciones Zubair y colaboradores proponen la siguiente tabla para la decisión del tratamiento más adecuado.
Otro factor a tener en cuenta en cuanto al tratamiento de este tipo de lesiones es el momento de la cirugía. En general se acepta que el momento más indicado para el tratamiento de estas lesiones se debe de realizar en lo antes posible. Se divide entre cirugía temprana, aquella que se realiza hasta las primeras 96h y cirugía tardía entre los 10 y 14 días, ya que los resultados funcionales son peores entre el 4 y el 10 día al tratarse del periodo de vasoespasmo. El objetivo del tratamiento temprano consiste en:
- Elimina el riesgo de resangrado, que es mayor en el periodo inmediatamente posterior a la presencia de la hemorragia.
- Facilita el tratamiento del vasoespasmo, al permitir aumentar la tensión arterial y la expansión de volumen sin riesgo de mayor sangrado
- Permite el lavado teórico de los agentes vasoespasmogénicos que están en contacto con los vasos
A pesar de que la mortalidad operatoria es mayor, parece que en general la mortalidad a largo plazo es menor
Sin embargo, a pesar de estas ventajas, hay que tener en cuenta que en este momento el cerebro presenta un mayor edema e inflamación, lo que supone una mayor necesidad de retracción, el riesgo de ruptura intraoperatoria es mayor y se cree que podría aumentar la incidencia de vasoespasmo por el estimulo vascular al disecar los vasos.
ANEURISMAS NO ROTOS
El principal problema de los aneurismas no rotos es determinar la historia natural de los mismos así como su morbimortalidad, en su historia natural como el de su tratamiento. Como ya hemos mencionado previament la prevalencia de los aneurismas no rotos se estima entre un 1-6% de la población. El riesgo de ruptura de éstos se estima es variable de 0,1 a 8% según las diferentes series, así por ejemplo en el estudio ISUIA dependiendo del tamaño y la presencia de HSA previa refieren unas tasa de rotura anual de 0,05/0,5% al 1%; mientras que en el ISUA II se llegaba a estimar un riesgo de rotua del 8,6% para aneurismas mayores de 2,5mm; Rinkel y colaboradores por su parte en un estduio sobre la presencia de aneurismas en series de autopsias y angiográficas estimaban un riesgo de 0,7% para los menores de 10mm y un 4% para los mayores de dicho tamaño; por último Juvela y colaboradores mostró una serie en el que se trataba de forma conservadora todos los aneurismas que llegaban a su centro estimaba un riesgo anual de 1,3%.
Por otro lado hay que tener los factores de riesgo que pueden aumentar la incidencia de ruptura de estos aneurismas como son:
- Sexo femenino: las HSA son 1,6 veces más frecuentes en mujeres que en varones.
HSA previa: la presencia de HSA presenta, si no se trata la causa, un riesgo acumulado de un resangrado del 50% a los 6 meses que posteriormente se reduce un 3% a los 10 años, teniendo en cuenta que dos tercios de estas hemorragias son causa de muerte. - Tabaquismo: es el factor de riesgo más importante para presentar una HSA con un RR de 2,2
- Alcoholismo: se le asigna también un RR de 2,2
- Hipertensión: la prevalencia en pacientes de HSA es del 20-45% con un RR de 2,5
- Historia familiar: a pesar de que existe una agrupación familiar menos del 10% de las HSA tienen una relación familiar de primer grado y del 5-8% dr segundo grado.
- Localización y el tamaño de la lesión
- Síntomas atribuibles a la lesión: la presencia de síntomas como paresia del tercer, afectación visual por compresión de la vía óptica, o dolor facial, indican alto riesgo de ruptura. También la presencia de cefalea retrorbitaria de tipo unilateral puede aparecer dos semanas antes de la ruptura.
Atendiendo a los estudios que existen sobre este el tratamiento de los aneurismas no rotos podemos destacar:
ISUIA: muestran que existe una mayor morbimortalidad asociada a la edad de manera significativa (< 45 6,5%, 45-65 14,4%, >65 32% p<0.001). Al seguimiento al año se mostró un mortalidad de 2,7% y morbilidad del 10%. Al interpretar estos resultados los autores destacan que en la morbilidad incluyen alteraciones cognitivas que podrían ser algo más elevadas, ya que solo el 6% de los pacientes presentaban una incapacidad física según la escala mRS. Estos datos contrastaban con las estimaciones previas de una mortalidad para estas lesiones entre el 0 y el 3,5%.
Esto se puede observar en estudios como los de King y colaboradores que mostraban una morbilidad del 4,1% y mortalidad del 1%, o Raaymarkers que presentaban un 10,9% y 2% respectivamente. Kotowsky y colaboradores realizan un meta-análisis de la literatura entre 1990 y 2011 en el que se incluyen 10845 aneurismas no rotos tratados mediante cirugía, mostrando una mortalidad del 1,7% (IC 99% 0,9-3%) y morbilidad de 6,7% (IC 99% 4,9-9%), con lo que concluyen que el riesgo de cirugía ha disminuido en los últimos años, aunque concluyen que aún no se puede determinar cuál es el mejor tratamiento para loa aneurismas no rotos.
Por su parte Ogilvy y colaboradores muestra una serie de 604 aneurismas tratados mediante cirugía muestran que existe los aneurismas con mayor riesgo son aquellos de circulación posterior, aneurismas de más de 10mm y la edad.
Si comparamos estos resultados con los publicados en un metanálisis realizado por Naggara y colaboradores vemos que en su caso refieren una morbilidad del 4,8% (CI 99% 3,9-6%), presentan una tasa de oclusión del 86,1% y una recurrencia del 24,4%con un seguimiento entre 0,4 y 3,2 años. La tasa de retratamiento se encontraba en un 9,1% y un riesgo de resangrado de 0,2% anual. Además en otro estudio de Pierot y colaboradores muestran una mortalidad del 2%, con un riesgo de ruptura del aneurisma del 2,6% y una tasa de ictus de ACM del 7,6%.
Finalmente volviendo al estudio mencionado previamente de aneurismas de ACM vemos que se obtuvo un buen resultado funcional en el 92% de los casos, presentando una mortalidad del 2% y una morbilidad del 6%.
Para finalizar de acuerdo a lo comentado las guías que se propusieron para el tratamiento de los aneurismas no rotos son:
- En general todos los aneurismas sintomáticos deben de ser tratados, excepto que la edad, comorbilidad y anatomía del aneurisma aumente el resgo por encima del 25%.
Aneurismas pequeños, de menos de 5mm deben ser manejados de forma conservadora en la mayoría de los casos. - En pacientes menores de 60 años con aneurismas de 5mm o mayores deben de ser tratados. En mayores de 60 años recomiendan el tratamiento en AcomA, AcomP y basilar por el por la baja morbilidad asociada al tratamiento.
- En menores de 70 años con aneurismas grandes mayores de 10mm se debe realizar tratamiento.
- El tratamiento microquirúrgico debe de ser de elección frente al endovascular en pacientes de bajo riesgo (pacientes jóvenes con aneurismas pequeños y de circulación anterior). En estos casos el riesgo de muerte e infarto es similar para las dos técnicas aunque el EVT es menos agresivo, sin embargo el tratamiento quirúrgico es más definitivo.
CONCLUSIONES:
El tratamiento de los aneurismas requiere una valoración conjunta de Neurocirugía y Neurorradiología.
El tratamiento quirúrgico de los aneurismas debe ser de primera elección en múltiples ocasiones, principalmente en pacientes jóvenes, aneurismas de ACM, aneurismas de anatomía compleja y en presencia de hematomas.Los aneurismas de ACM deben tratarse mediante tratamiento quirúrgico, tanto en pacientes jóvenes como en mayores cuando su situación clínica sea favorable.
El tratamiento de los aneurismas debe realizarse lo antes posible, tanto en los rotos, como en los no rotos.A pesar de que en las últimas guías el tamaño a tratar se refería a los 10mm, parece apropiado tratar aneurismas por encima de 5mm al tener un alto riesgo de rotura.



Me gustó mucho el contenido, muy didáctico; les felicito.
Muchas gracias por tu comentario !!
Cuales serían las contraindicaciones del procedimiento quirúrgico?
Necesito una información el tratamiento sobre la aneurisma cerebral.