NEUROMONITORIZACIÓN MULTIMODAL Y FISIOPATOLOGÍA DEL TCE GRAVE
Servicio de Neurocirugía
Hospital de la Princesa
Introducción
La lesión cerebral traumática se define como el daño cerebral debido a fuerzas mecánicas externas. Esto constituye un problema grave de salud pública y constituye una causa mayor de muerte y de minusvalía en pacientes jóvenes y adultos en los países occidentales.
La incidencia de traumatismo craneoencefálico es de unos 300/100.000 casos al año (0,3% de la población), con una mortalidad de 25/100.000 en los EEUU. Aproximadamente 500.000 pacientes necesitarán ingreso hospitalario y 50.000 personas con estas lesiones morirán antes de llegar a recibir asistencia médica. De los supervivientes (450.000) el 80% presentarán lesiones menores (GCS 13-15), 10% moderadas (GCS 9-12) y 10% graves (GCS 3-8). Alrededor de 100.000 pacientes al año requerirán tratamiento neuroquirúrgico por la presencia de hematoma intracraneal solo en los EEUU y alrededor de 50.000 pacientes al año presentarán algún déficit permanente.
Uno de los principales problemas a la hora del tratamiento de la lesión cerebral traumática consiste en su gran heterogeneidad, ya que esto va a dificultar su clasificación y tratamiento específico, lo que contribuye al fallo terapéutico. Debido a esto la clasificación de la lesión cerebral traumática se puede realizar atendiendo a diferentes criterios, siendo la más frecuente en función de la gravedad. Otras clasificaciones pueden incluir los hallazgos fisiopatológicos, el mecanismo biomecánico, la fisiopatología o el pronóstico
- • Función de la gravedad del traumatismo: es la clasificación más utilizada, en la cual la valoración se realiza en función de la escala de Glasgow. En dicha clasificación se valora la respuesta verbal, la respuesta motora y la apertura ocular variando desde 3 a 15 puntos. Las principales limitaciones para esta valoración es la ausencia de valoración pupilar o de lateralización, así como la valoración de pacientes sedados, así como el momento de la valoración. En función de esta clasificación os pacientes se dividen en pacientes con lesión grave (GCS 3-8), moderada (GCS 9-12) o leve (GCS 13-15).
FISIOPATOLOGÍA
En cuanto a la fisiopatología del TCE, Adams et al diferenciaron dos momentos en el mismo. En un momento el daño primario sería el producido por el daño parenquimatoso inmediato tras el impacto que sería seguido por el daño secundario que sería potencialmente evitable. En la actualidad es el tratamiento de este daño secundario el que se trata de evitar a través de las medidas de neuromonitorización intensiva. El daño secundario se define como aquel que se pone en marcha tras el impacto pero que no se manifiestan patológica o clínicamente hasta minutos, horas o días tras el impacto. Dichos mecanismos incluyen disfunción de los neurotransmisores, edema intra y extracelular, destrucción de la barrera hematoencefálica o daño mitocondrial entre otros.
La neuromonitorización intensiva va a atender a dos procesos: la autorregulación del flujo cerebral y como conseguir su monitorización y por otro lado los cambios que se están produciendo de acuerdo a los cambios secundarios que hemos definido previamente.
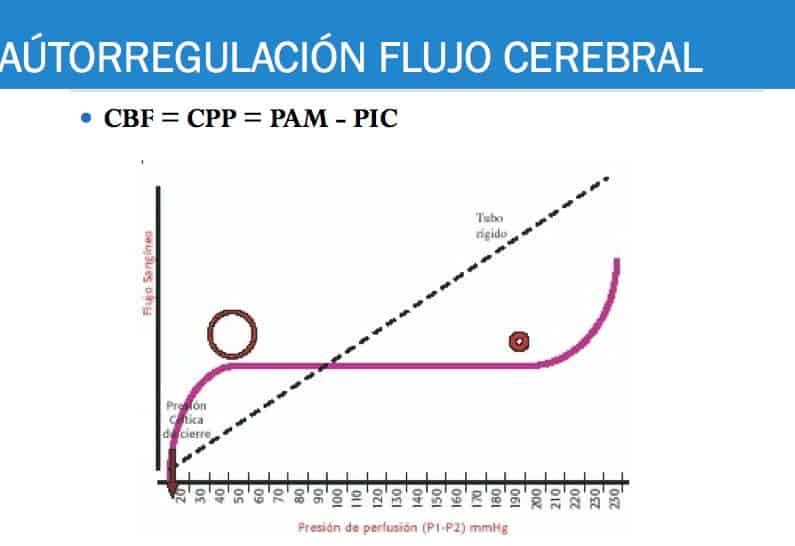
El cerebro necesita grandes cantidades de oxígeno y glucosa para su funcionamiento. El cese del CBF produce daño cerebral irreversible al producir efectos deletéreos en los constituyentes celulares en minutos. En cambio cuando se produce un aumento de la actividad de una región cerebral aumenta el metabolismo cerebral y esto supone un aumento del CBF cerebral local y del ratio metabólico de glucosa hasta en un 50%. Esto se consigue gracias a complejos sistemas de control cerebrovascular, entre los que destaca la autorregulación cerebrovascular que mantiene una perfusión cerebral estable a pesar de cambios en la PA.
Ante la presencia de TBI, se produce una situación de susceptibilidad a la isquemia por lo que es necesario el mantenimiento del CPP y la oxigenación. Las menores cifras de CBP están relacionados con lesiones difusas asociados a edema significativo, HSD de gran tamaño y ante la presencia de hipotensión grave. La hipotensión y la hipoxia aparece en más de un tercio de los pacientes con TBI y representan los dos predictores más potentes de mortalidad, de hecho en el 90% de los pacientes muertos por TBI aparecen lesiones isquémicas.
Los eventos patológicos observados en el TB tienen que ver con dos factores: la disminución local del CBP (caracterizado por una aumento desproporcionado del consumo de glucosa con respecto a la CBP, originando zonas de penumbra o isquemia) y un desacoplamiento de entre el CBP y el metabolismo (aumento del flujo local con respecto al metabolismo observado, hiperemia reactiva).
La oxigenación cerebral incluye tres conceptos: Flujo sanguíneo cerebral (CBF), oxigenación arterial y ratio metabólico de oxigeno cerebral consumido. La CPP hace referencia a la CBP y es la diferencia entre la presión arterial media y la presión venosa cerebral, que se encuentra en íntima relación con la PIC. En condiciones normales el cerebro es capaz de auterregular el flujo cerebral para que este sea constante independientemente de la presión sanguínea, a través del cambio de las resistencias vasculares. A través de esto se produce la regulación cerebral que produce que se mantenga de forma estable sin cambios a pesar de cambios en la presión arterial. Cuando este proceso de autorregulación falla no existe patrón de regulación caracterizado por una parálisis de la autorregulación, que se puede observar en daños cerebrales como el trauma grave, incrementos excesivos de PIC, HSA e isquemia cerebral.
Tras la lesión cerebral se produce una pérdida de los mecanismos homeostáticos (aumento de la resistencia vascular cerebral) y el cerebro es susceptible a cambios en la PA. Otros factores que afectan a la autorregulación son la hipoxemia, hipercapnia, y las altas dosis de anestésicos inhalados. CBF se disminuye con la hiperventilación. CBF será menor con la hipotensión. En ausencia de PIC altas la CPP muestra las variaciones de la PAM. Con grandes aumentos de PIC se produce alteraciones en las estructuras corticales y subcorticales. En recientes estudio se ha observado que las células gliales, neuronas y vasos cerebrales se encuentran integradas en unidades funcionales glioneurovasculares que se encargan de la regulación de la microcircuación cerebral y la homeostasis del microambiente cerebral. Así en estas unidades las células gliales se encargan del apoyo funcional de una población neuronal particular al interactuar con segmentos locales de la microvasculatura y el regular el aumento del CBF local y los requeimientos de glucosa en función de los activación de dichas neuronas. Esto fue comprobado en 1994 al demostrarse como ante el aumento de la actividad neuronal los astrocitos producen la liberación de sustancias que regulan la comunicación celular como el ATP y el glutamato, modulando la fuerza de inhibición o excitación de transmisión sináptica al activar receptores neuronales. Así los astrocitos son células de gran importancia en el mantenimiento de la homeostasis extracelular de la matriz extracelular de a través de diferentes acciones:
- • Homeostasis de K extracelular: se encarga de el aclaramiento de K extracelular para permitir un adecuado funcionamiento en la hyperpolarización. Esto lo realizan mediante la expulsión del K extracelular a través de los capilares gracias a sus pies perivasculares por los canales Kir4.1
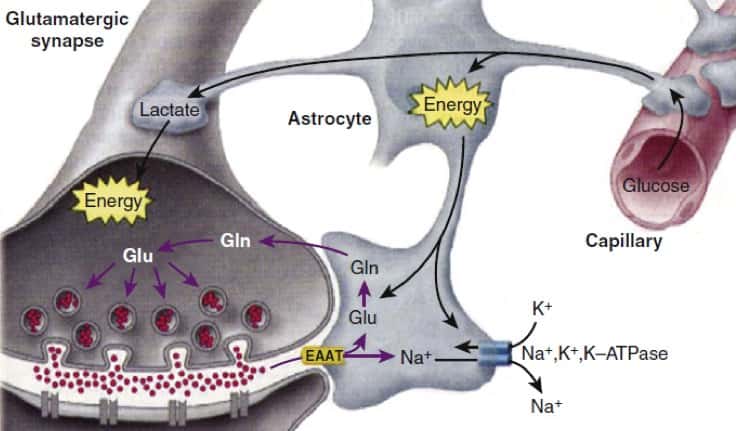
• Metabolismo de neurotransmisores: el glutamato extracelular debe también de ser aclarado tras la excitación neuronal para optimizar el ratio sonido/ruido y prevenir la excitotoxicidad. Así el exceso de GABA o glutamato es captado por los astrocitos desde la sinapsis por transportadores como el EAAT1 y EAAT2 en un proceso activo de contransporte con Na y H2O. Luego estos neurotranmisores serán metabolizados a sustancias inactivas como glutamina a través del ciclo Glu-GABA-Glutamina.
• Este ciclo está también en relación con el aporte energético de las neuronas, puesto que el transportador de glu y GABA están acoplados a Na/K ATPasas que estimulan la glicolisis anaerobia generando lactato que puede ser transferido a las neuronas activas (Fig 133-13). Así el astrocito dependiendo de las necesidades de glutamato en la sinapsis es capaz de regular el CBF local a través de la liberación de prostaglandinas en los pies vasculares.
La lesión cerebral secundaria se debe a una serie de procesos metabólicos, moleculares, inflamatorios e incluso vasculares, iniciados en el momento del traumatismo, que actúan sinérgicamente. Se activan cascadas fisiopatológicas, como el incremento de la liberación de aminoácidos excitotóxicos, fundamentalmente glutamato, que a través de la activación de receptores MNDA/AMPA alteran la permeabilidad de membrana aumentando el agua intracelular, liberando potasio al exterior y produciendo la entrada masiva de calcio en la célula. Este calcio intracelular estimula la producción de proteinasas, lipasas y endonucleasas, lo que desemboca en la muerte celular inmediata, por necrosis con respuesta inflamatoria, o diferida, sin inflamación, por apoptosis celular. Se produce activación del estrés oxidativo, aumento de radicales libres de oxígeno y N2, y se produce daño mitocondrial y del ADN. Estas lesiones secundarias son agravadas por daños secundarios, tanto intracraneales (lesión masa, hipertensión intracraneal, convulsiones, etc.) como extracraneales (hipoxia, hipotensión, hipoventilación, hipovolemia, coagulopatía, hipertermia, etc.)1 (tabla 2). En la fisiopatología del TCEG, no debemos olvidar la respuesta inflamatoria local y patológica que suele haber.
NEUROMONITORIZACIÓN
Como ya hemos comentado anteriormente el objetivo en el tratamiento del TCE grave debe de ser prevenir la progresión secundaria tras el daño primario para lo que la neuromonitorización se convierte en una herramienta fundamental, puesto que durante el coma farmacológico esta es la única manera de detectar cambios que sino no estarían a nuestro alcance.
Este tipo de neuromonitorización incluye principalmente:
- 1. Saturación venosa yugular
2. Presión tisular de oxígeno
3. Microdialisis cerebral
4. Doppler transcraneal
PIC
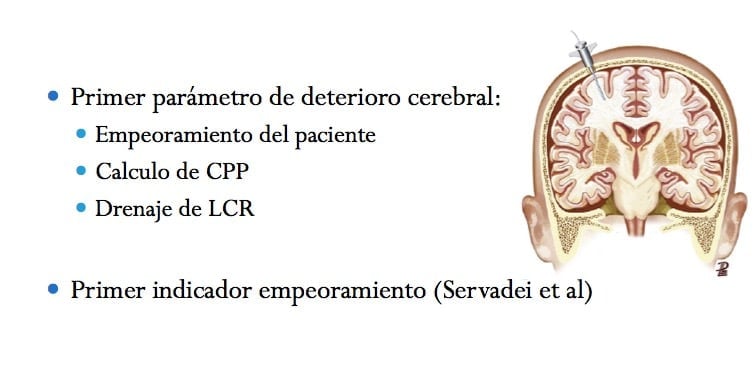
Es el primer parámetro que se utiliza para observar el deterioro cerebral. La información obtenida por el sensor de PIC nos permite predecir el empeoramiento del paciente, calcular la CPP, realizar drenaje de LCR, en el caso de sensores intraventriculares. La PIC puede ser el primer indicador de empeoramiento ante una patología intracraneal como observó Servadei et al (2002) estudiando 110 pacientes con HSA, de los que 31 presentaban TBI grave y sensor de PIC. El aumento de la PIC fue el primer indicador en un 20% y 4 de cada 5 requirieron intervención quirúrgica.
A pesar de no existir ningún ensayo controlado y randomizado la colocación de sensor de PIC esta indicado en pacientes con TCE grave y alteraciones en el TC. Así según las recomendaciones de la Brain Trauma Fundation existe un nivel II de evidencia para la colcoación de sensor de PIC en pacientes con TCE grave (GCS 3-8) con alteraciones en el TC como hematomas, contuisones, swelling, herniación o compresión de las cisternas de la base, y con un nivel de evidencia grado III en pacientes con TCE grave con TC normal si cumpla dos o más de los siguientes criterios: edad mayor a 40 años, respuesta motora patológica uni o bilateral, presión sistólica por debajo de 90mmHg. En 2010 se publicó un metanaálisis de Stein et al en el que se revisaron los casos y revisiones desde 1970 con TCE grave observándose su tasa de mortalidad y recuperación funcional a los 6 meses en función a la administración de terapia intesnsiva con PIC o no. Se observó un 12% menso de mortalidad en el grupo de terapia intensiva (p<0.001) y un aumento del 6% en la recuperación funcional en el GOS (p<0.0105).
El gold standard para la valoración de la PIC son los catéteres ventriculares, al ser más precisos, permitir su recalibración y permitir la salida de LCR, a pesar de que hay que tener en cuenta que cuando se obtiene líquido se produce una infraestimación de la PIC.
En cuanto al manejo la BTF recomienda con un nivel II iniciar tratamiento intensivo a partir de valores de PIC por encima de 20mmHg, al mostrarse en diferentes estudios en su mayoría retrospectivos que estos pacientes presentan mejor recuperación funcional. Con un nivel III de evidencia se recomienda iniciar tratamiento combiando la información aportada por la clínica, los valores de PIC y los hallazgos del TC.
En cuanto a las complicaciones destacan:
- • Hemorragia: riesgo de 0,5%
• Infección: riesgo del 2% pudiendo llegar hasta el 10% cuando la neuromonitorización es prolongada, sin que se recomiende el uso de antibiótico profiláctico.
MANEJO CPP
El manejo de la CPP ha cobrado mayor importancia en el manejo de los pacientes con TBI con el objetivo de mejorar la oxigenación y el flujo sanguíneo cerebral. Esto se ha debido principalmente a la importancia del mismo en el tratamiento de los pacientes con HSA y vasoespasmo. Esto se debe a que en el vasoespasmo se produce un aumento de las resistencias vasculares, mecanismo que parece ser de menro importancia en el TBI. Una manera simple de estimar la presión de perfusión cerebral es la siguiente CPP= PAM-PIC. Diferentes estudios muestran que parece haber un límite de CPP fisiológico que parece encontrarse entre 50-60mmHg, por debajo del cual se produciría isquemia cerebral. Por otro lado Rosner et al mostraron en un análisis prospectivo con 34 pacientes que valores de CPP mayores de 70mmHg presentaban una mejoría en la funcionalidad y una menor mortalidad.
Posteriormente Robertson mostró que no existía diferencia funcional en pacientes tratados con CPP>70mmHg y con pacientes con CPP>50mmHg y PIC<20mmHg. En contra también se observó que los pacientes con CPP>70mmHg presentaban un riesgo cinco veces mayor de presentar un síndrome de distres respiratorio agudo (SDRA)
De acuerdo con esto la BTF recomienda con respecto al CPP:
- Nivel II: Se debe evitar mantener la CPP por encima de 70mmHg debido al riesgo de desencadenar un SDRA.
-
- Nivel III: o Evitar CPP<50mmHg
o El objetivo del CPP debe de estar entre 50-70mmHg. Pacientes que presevar la autorregulación cerebral pueden tolerar niveles de CPP mayores.
o La monitorización de parámetros cerebrales auxiliares como el flujo sanguíneo, el oxígeno y el metabolismo facilita el manejo de la CPP.
MONITORIZACIÓN DE LA OXIGENACIÓN CEREBRAL.
En el momento actual existen tres métodos para la monitorización de la oxigenación cerebral:
- • Monitorización de la presión tisular de O2 (PtiO2)
• Oxymetría yugular (SjvO2)
• Espectroscopía de infrarojo cercano
PRESIÓN TISULAR DE OXÍGENO
A partir de 1990 se comenzaron a realizar distintos estudios que mostraron que los niveles de oxígeno tisular se pueden ver comprometidos a pesar de mantenerse niveles de PIC normales y que estos pueden ser detectados siendo un predictor independiente de mal resultado funcional y mortalidad. En una revisión sitemática de Maloney-Wilensky et al confirmó que una PtiO2 menor de 10mmHg durante más de 15 minutos era un predictor independiente de mal resultado funcional y mortalidad, ási se asocia con una mortalidad del 56% valores de menos de 10mmHg durante 30 minutos, y del 50% con valores menores de 15mmHg durante más de 4h. Además es un parámetro altamente sensible que puede preceder en ocasiones a la información aportada por otros sistemas de monitorización.
Los sensores de PtiO2 proporcionan valores promedio de las concentraciones de O2 de todos estos compartimentos (vascular, intracelular y extracelular), y que su lectura final corresponde a la presión parcial de O2 al final del circuito capilar. Otro concepto asumido es que la PtiO2 refleja el balance entre el aporte y el consumo de O2 a nivel celular, lo que condiciona que, frente a una situación de isquemia tisular, los valores de PtiO2 sean inferiores a los normales.
El rango de “normalidad” para la PtiO2 en el cerebro no está todavía plenamente establecido. En general, se considera que los valores normales de la PtiO2 se sitúan entre los 25 y 30 mmHg, aunque algunos autores afirman que en los TCE el rango superior debería ser más elevado. Así por debajo de dichos niveles la hipoxia se clasifica:
- • <20mmHg se considera hipoxia leve
• Entre 15 y 20 mmHg, hipoxia moderada
• Entre 10 y 15 mmHg hipoxia grave
• <5 mmHg hipoxia crítica.
Así se propone como objetivo terapéutico conseguir valores superiores a 20 mmHg.
Algunos autores consideran que la implantación del sensor en el hemisferio sano ofrece una información que puede extrapolarse al resto del parénquima no lesionado. Para ellos, el objetivo básico sería proteger a este tejido “sano” de la aparición de lesiones secundarias. Sin embargo, otros autores consideran que ya existen otros sistemas de medición globales que ofrecen esta información y apoyan el hecho de que la información más sensible va a proceder de las áreas de penumbra, considerando como tales el tejido que circunda a las lesiones focales. Los resultados de algunos estudios también objetivan que la colocación del sensor de PtiO2 en el núcleo o core de una lesión no aporta ninguna información útil para el manejo terapéutico del paciente.
En un meta-análisis de 4 estudios comparando los resultados guiados por PIC/CPP frente a pacientes manejados con PIC/CP y PtiO2 se observó que la terapia guiada por PtiO2 presentavan un resultado funcional favorable (OR2,1 IC 1,4-3,1). Sin embargo estos resultados no fueron confirmados por estudios posteriores en el que se observó un peor resultado con un aumento de los recursos hospitalarios utilizados.
Ante una disminución de la PtiO2 se deberáproceder a aumentar la FiO2, así como la CPP, e inducir una disminución de la PIC, aunque el tratamiento específico tendrá que hacerse en función de la causa de la hipoxia.
OXIMETRÍA YUGULAR
Consiste en la canulación de la vena yugular interna permitiendo una medida global de la oxigenación cerebral, calculo de distintos índices metabólicos (índice de oxígeno-glucosa, OGI; índice lactato-oxígeno LOI; índice lactato glucosa LGI), determinación de la extracción de oxígeno (OER) y la valoración de por ejemplo la diferencia arterio-venosa de actato. Esto nos permitirá valorar alteraciones en el metabolismo cerebral reflejando los cambios en el suministro de oxígeno cerebral, en la perfusión cerebral o en consumo cerebral de oxígeno. Atendiendo a estos parámetros podremos mejorar el suminsitro de oxígeno (aumentando la PAM, reduciendo la hiperventilación), reducir el consumo de oxígeno a travér de terapia farmacológica o reduciendo la temperatura cerebral.
Existe una correlación con la PtiO2. Valores por debajo del 50% indican isquemia cerebral, y deben de ser evitados ya que estos se asocian con alteraciones metabólicas con aumento del glutamato y del lactato, así como con un aumento de la morbi-mortalidad. Valroes por encima del 80% se relacionan con hiperemia o con una buena perfusión lo que permitiría disminuir la CPP y una reducción de la vasodilatación cerebral controlada por la hiperventilación.
Las complicaciones asociadas son:
- • Hemorragia y punción de la carótida interna
• Trombosis
• Infecciones y sepsis
Con respecto a estos dos sistemas de monitorización de la oxigenación cerebral la BTF recomienda con un nivel III de evidencia como límites para iniciar el tratamiento una saturación venosa yugular <50% y una presión tisular de O2> 15mmHg.
ESPECTROSCOPIA DE INFRARROJO CERCANO
Consiste en una técnica no invasiva que determina los cambiso en la oxihemoglobina, deoxihemoglobina y los oxidos de citocromo oxidasa. La principla limitación que presenta es la contaminación producida por los compartimentos extracraneales. Esto es de mayor importancia en el TCE grave puesto que dichos parámetros estarán aumentados por la cirugía o la inflamación subcutánea. Aún no esta suficientemente validad para la monitorización del TCE grave.
MICRODIALISIS
Constituye una de las últimas técnicas introducidas en el estudio del paciente neurocrítico y nos va a permitir acceder a las alteraciones metabólicas que se producen tras la lesión cerebral primaria. Para ello se coloca una sonda en el tejido cerebral que tiene una membrana semipermeable de diálisis en la punta y es perfundida con una solución isotónica permitiéndose el intercambio a través de la misma y recongiénodse el microdializado en la otra luz del catéter. Una de las limitaciones que puede presentar esta técnica es el hecho de que es una técnica local y por ello se recomienda su colocación en la zona de riesgo de la lesión secundaria (área de penumbra) o en el caso de la lesión axonal difusa en el hemisferio no dominante.
Por tanto podemos resumir que la microdiálisis permite el estudio de los metabolitos del interticio tisular, a través de una membrana semipermeable y determinar así la situación de las distintas rutas metabólicas y analizar las modificaciones que se producen cuando estas tornan hacia rutas menos eficientes desde el punto de vista energético, así como detectar productos de deshecho descundarios a la lesión tisular. Los metabolitos que permite monitorzar son:
- Metabolitos relacionados con cascadas energéticas y metabólicas: glucosa, piruvato y lactato.
- Aminoácidos excitatorios: glutamato.
- Marcadores de lesión de la membrana celular: glicerol.
- Marcadores de alteración proteica: urea.
- Otras sustancias: citoquinas, metabolitos del oxido nitrico, N-acetilaspartato (NAA), etc:
- − Glucosa: no se concocen los valores en personas sanasdespiertas, pero si que el descenso de la glucosa intersticial tiene un origen multifactorial siendo necesario valorar otros parámetros para conocer la causa. Cuando una glucosa intersticial se encuentra en niveles bajos junto con una baja PtiO2 nos indica una disminución de aporte de nutrientes al cerebro, es decir de hipoxia por hipoperfusión. En otros casos se puede disminuir la glucemia por neurohipoglucosis intersticial con PtiO2 disminuida (hipoxia hipóxica) debido a un aumento de la actividad de las enzimas de la glucolisis. También se observan en las fases iniciales del TCE severo por hipermetabolismo celular.
En general una disminución de glucosa con bajo ptiO2 se relaciona con una disminiución del FSC, y la glucosa disponible, indicadores de mal pronóstico.
− Piruvato: los astrocitos en la glucolisis producen piruvato que puede ser conducido hacia la via aeróbica a través del ciclo de Krebs o a la anaeróbica (generando lactato). Esto depende tanto de la velocidad a la que se produce la glucolisis como por la velocidad de utilización por las enzimas que regulan la entrada a estas vías LDH y la PDH. Esto explica que en la isquemia no solo disminuya el piruvato sino que también aumente el lactato por disfunción mitocondrial, que también se observa en las primeras fases del TCE. También en este caso se ha observado una disminución del glutamato que podría ser sintetizado a través del piruvato (explicando esta disminución en situaciones con PtiO2 normal)
− Lactato: se genera en las situaciones de isquemia o hipoxia a través de la via anaeróbica de la glucolisis, lo que va a implicar disminuciones drásticas de la glucosa, puesto que la neurona no es capaz de metabolizar el lactato de forma anaeróbica. Por tanto es un marcador de hipoxia/isquémia.
− Índice lactato/piruvato: se ha considerado un marcador sensible y específico de isquemia cerebral. Sin embargo existen excepciones Existe aumento del indice L/P sin descenso de PtiO2 por disfunción mitocondrial o alteración de las enzimas LDH y/o PDH; también puede aumentar este índice al aumentar el lactato sistémico; incluso puede darse esta situación en las fases iniciales del TCE cuando disminuye el piruvato para suplir el descenso de glutamato.
− Glutamato: en el TCE grave se ve un incremento de su concentración durante días. Inicialmente se relaciona con un aumento del sodio extracelular que produe edema cerebral, y en una fase tardía el gluatamato elevado produce la apertura de canales de calcio y activa la apoptosis celular. Por ello el glutamato esta en íntima relación con el daño secundario habiéndose observado que sus niveles disminuyen cuando el paciente mejora.
− Glicerol: refleja la degradación de los fosfolípidos de la membrana siendo por tanto un marcador de lesión tisular. Los niveles del mismo empiezan a elevarse dentro de las primeras 24h para disminuir tras tres dáis de la lesión primaria.
En diferentes estudios se ha mostrado que niveles disminuidos de glucosa, asi como un aumento del índice lactato/piruvato son factores independientes de mortalidad. También se ha relacionado el índice L/P y el glutamato con resultados significativamente peores en distintas series. Sin ambergo, el glicerol aún no ha demostrado presentar fines pronósticos.
Las principales limitaciones que tiene esta técnia según diferentes autores es el alto coste, una gran demanda de recursos, la limitación temporal puesto que los resultados no se obtienen de manera continua ni inmediata, con la consiguiete pérdida de oportunidad de tratamiento.
En 2014 la Sociedad de Cuidados neurocríticos junto con la sociedad Europea de la Sociedad de Mecinia Intensiva presentaron sus recomendaciones sobre el uso de la MD:
− Monitorizar con MD en pacientes con riesgo de isquemia cerebral, hipoxia, fallo energético y disminución de glucosa.
− Localización depende del diagnóstico, el tipo y localización de las lesiones cerebrales y la posibilidad técnica.
− Bajos niveles de glucosa y un aumeno del índice L/P son importantes predictores de mortalidad y mal resultado funcional, aunque la microdiálisis siempre debe de ir acompañada de otros sistemas de monitorización.
− La microdiálisis puede ayudar en la valoración de las terapias médicas como el control de la glucemia y el tratamiento de la isquemia cerebral tardía.
− A microdialisis puede ayudar en la valoración de terapias como la transfusión, la hipotermia terapéutica, la hipocapnia y la hiperoxia.
DOPPLER TRANSCRANEAL
Nos permite realizar una medida de la velocidad del flujo cerebral (FV). En diferentes estudios se ha observado una disminución de la velocidad del flujo cerebral que indica una disminución del CBF en la fase aguda de la lesión. Éste va a ser útil para observar estados de bajo flujo, vasoespasmo o hiperemia. El análisis de las ondas nos da una indicación de las resistencias vasculares distales determinado por el índice de pulsatilidad: PI= (FV sistólica-FV diastólica)/FV media. Con valores por encima de 1,3 se considera que hay un compromiso de los mecanismos compensatorios. La mayor importancia del TCD es comprobar la reserva cerebrovasculare y la autrregulación.
Los datos aportados por el TCD como el PI y el índice de resistencia nos permiten una estimación no invasiva de la PIC y la CPP, lo que puede ser útil en pacientes en los que no se puede colocar un sensor de PIC, aunque no debe considerarse un sustituto del mismo.
CONCLUSIONES
− La fisiopatología del TCE grave aún presenta características desconocidas
− La neuromonitorización multimodal es un campo en evolución que nos ayuda a hacer frente a las consecuencias derivadas del daño secundario en el TCE.
− El control de la PIC es una medida fundamental y ampliamente reconocida para el manejo del TCE grave.
− Los nuevos sistemas de neuromonitorización han demostrado su utilidad en distintos estudios al aportar nueva información que puede cambiar el pronóstico de los pacientes.
− La PtiO2 es una nueva herramienta de gran utilidad para el manejo de los TCE graves.