Adenomas hipofisarios

Neurocirujana.
Servicio de Neurociurgía
Hospital de la Princesa
Trabajos publicados en neurorgs.net
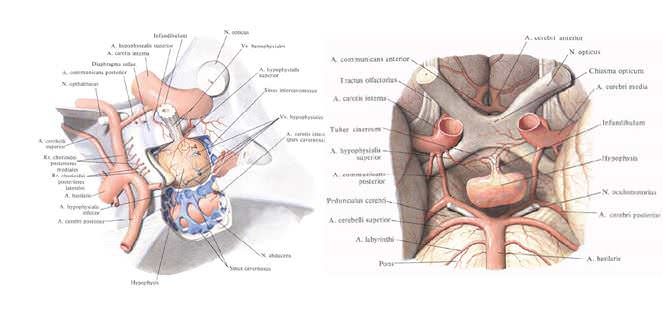
RECUERDO ANÁTOMO-FISIOLÓGICO
• Dimensiones de 5x10x6 mm
• Peso: 500 mg
• Neurohipófisis: deriva de una evaginación de la cresta neural (neuroectodermo) desde el suelo del III ventrículo.
• Adenohipófisis: evaginación del epitelio ectodérmico de la orofaringe.
• Se alberga en la silla turca, situada en el centro del esfenoides y por encima del seno esfenoidal.
• Por encima del diafragma: quiasma óptico y los dos nervios ópticos
• A ambos lados los senos cavernosos.
• Anatómicamente situada entre dos hojas de la duramadre.
Adenohipófisis:
– Cél corticotropas: ACTH
– Cél somatotropas: GH
– Cél lactotropas: PRL
– Cél tirotropas: TSH
– Cél gonadotropas: FSH y LH.
Neurohipófisis:
– ADH
– Oxitocina
Epidemiología:
• 10% de los tumores intracraneales.
• 3ª-4ª década de la vida.
• Ambos sexos por igual
• Incidencia aumenta en adenomatosis endocrina múltiple o neoplasia endocrina múltiple.
Clasificación:
• Tamaño:
– Microadenomas: < 1 cm de diámetro
– Macroadenomas: > 1 cm de diámetro
CLASIFICACIÓN DE HARDY
• Microadenomas
• 0: Apariencia hipofisaria normal
• I: Microadenoma menor de 10 mm limitado a la silla turca
• Macroadenomas
• II: Macroadenoma mayor de 10 mm limitado a la silla turca
• III: Invasión localizada de la silla turca
• IV: Invasión difusa de la silla turca
CLASIFICACIÓN DE KNOSP
• Grado 0: no invade el seno cavernoso. El tumor no sobrepasa la línea tangencial que une la pared medial de la arteria carótida interna supracavernosa con la carótida interna intracavernosa.
• Grado 1: el tumor sobrepasa la tangente medial pero no sobrepasa la línea tangencial que une los dos centros de la carótida supra e intracavernosa.
• Grado 2: se extiende sin sobrepasar la tangente que une los dos bordes laterales de la carótida supra e intracavernosa.
• Grado 3: el tumor se extiende lateralmente sobrepasando la línea tangencial lateral que une la porción carotidea supracavernosa con la intracavernosa.
• Grado 4: se caracteriza porque la carótida está totalmente englobada por el tumor.
Clasificación funcional:
CLÍNICA:
• Endocrinológicamente activos:
• Endocrinológica
• Visual
• Hipertensión cráneal
• Endocrinológicamente inactivos: clínica neurológica de entrada
Síndromes endocrinológicos:
• HIPOFUNCIÓN: HIPOPITUITARISMO:
– Origen supraselar
– Por compresión hipofisaria de grandes tumores.
– Más comúnmente no secretores.
– GH>LH/FSH>TSH>ACTH
– Clínica: déficit de crecimiento (niños), sd metabólico (adultos), hipogonadismo, hipotiroidismo, hipoadrenalismo (hipotensión, fatigabilidad…)
• HIPERFUNCIÓN:
– 65% secretan hormona activa:
– GH (10%): Acromegalia (adultos) y gigantismo (prepúberes)
– ACTH (6%): Síndrome de Cushing (hipercortisolismo endógeno) o síndrome de Nelson (pacientes con adrenalectomía)
– PRL (48%): Síndrome amenorrea-galactorrea. Transtornos menstruales, galactorrea o infertilidad en mujeres; impotencia en varones.
– TSH (1%): Hipertiroidismo con TSH detectable
Síntomas neurológicos:
• Compresión quiasmática y de los nervios ópticos
• Hemianopsia bitemporal-extensión supraselar
Síntomas neurológicos:
• Compresión del hipotálamo: diabetes insípida, somnolencia, obesidad, trastornos de la líbido
• Puede invadir e infiltrar el seno cavernoso de un solo lado o de los dos: afectación de oculomotores, dolor trigeminal
• Si el tumor crece hacia abajo: erosión del suelo de la silla – rinolicuorrea.
• Cefalea frontal y retroocular.
• Hipertensión craneal-hidrocefalia obstructiva.
NEUROIMAGEN:
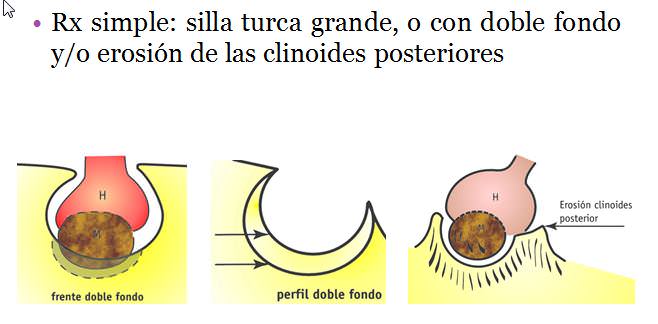
• Rx simple: silla turca grande, o con doble fondo y/o erosión de las clinoides posteriores
TC cerebral:
• Erosión ósea, realce homogéneo
RM cerebral:
• Microadenomas:
– T1: hipointensos
– T2: hiperintensos
– Contraste: tiempo dependientes
– Adenohipófisis: señal hiperintensa
– Neurohipófisis: hiperintensa en secuencias T1 ya sean con o sin gadolinio.
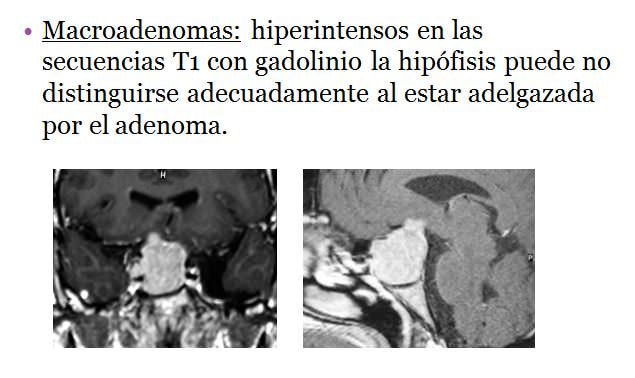
• Macroadenomas: hiperintensos en las secuencias T1 con gadolinio la hipófisis puede no distinguirse adecuadamente al estar adelgazada por el adenoma.
PRUEBAS DE LABORATORIO
• Contribuyen al diagnóstico
• Screening de hormonas:
– Cortisol basal
– FSH, LH
– TSH
– GH
– Niveles de Prl
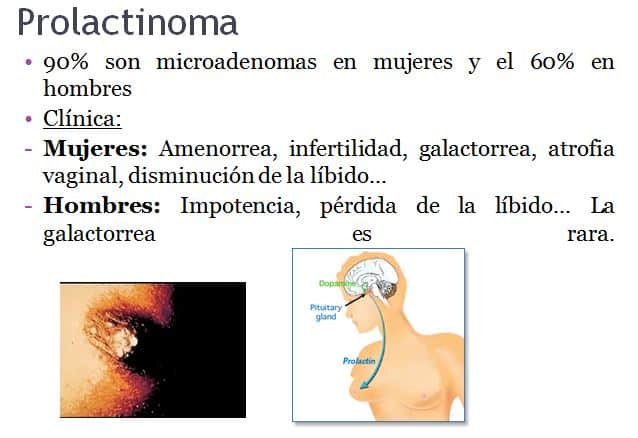
Prolactinoma
• 90% son microadenomas en mujeres y el 60% en hombres
• Clínica:
– Mujeres: Amenorrea, infertilidad, galactorrea, atrofia vaginal, disminución de la líbido…
– Hombres: Impotencia, pérdida de la líbido… La galactorrea es rara.
• Diagnóstico:
– RM
– Analítica hormonal basal
– Leve: PRL es >30 ng/ml ó 500 mU/l
– Moderada >100ng/ml ó 2000 mU/l: afectación tallo hipofisario
– Hiperprolactinemia marcada: >200 ng/ml ó 4000 mU/l : macroprolactinoma.
• Tratamiento:
• Sin demostración radiológica de microadenoma: agonistas dopaminergicos en caso de presentar clínica.
•
Microadenoma:
– Agentes dopaminérgicos
– Adenomectomía transesfenoidal selectiva
– Si la mujer es joven y desea el embarazo, es recomendable la cirugía
• Macroadenoma:
– Agonistas dopaminérgicos + cirugía transesfenoidal + radioterapia postquirúrgica.
– Inextirpable por invasión extraselar: tratamiento médico indefinido.
Acromegalia:
• Clínica:
• Aumento de longitud y el grosor óseo, sobre todo en mandíbula, huesos de la cara en general, manos y pies. Engrosamiento de la piel. Visceromegalia Macroglosia. Diabetes …
• Infancia: gigantismo
• Diagnóstico:
– Clínico
– Radiológico
– Endocrinológico (aumento de las cifras de GH y ausencia de frenación tras una sobrecarga oral de 75 gr de glucosa a cifras < 1 ng/ml ó 2,8 mU/L)
• Tratamiento:
• Quirúrgico
• Análogos de somatostatina para mejorar la función miocárdica, el estado general, las cefaleas y facilitar la intubación.
• Resección incompleta: radioterapia, análogos de somatostatina o reintervención quirúrgica.
• Cuando se normaliza la GH: reducción de partes blandas, menor diaforesis, mejora del túnel carpiano, cefalea, menor astenia, etc.
Enfermedad de Cushing:
• Clínica:
• Obesidad troncal con extremidades delgadas. Fragilidad vascular (estrías vinosas en flancos y abdomen). Adelgazamiento de la piel (equímosis y úlceras). Plétora facial (cara de luna llena). Giba de búfalo (acúmulo de grasa en la zona alta de la espalda). Osteoporosis.
• Diagnóstico:
• Sospecha clínica
• Laboratorio (ACTH y cortisoluria basal elevada en orina de 24 horas)
• El cortisol sérico basal puede estar elevado o normal, pero pierde su ritmo circadiano estando las 24 horas a niveles basales.
• RM hipofisaria
• TAC suprarrenal
• Pruebas de frenación con dexametasona
• Cateterismo de senos petrosos inferiores en algunos casos.
• Origen hipofisario (60-70%):
• Más del 80% son microadenomas. Cateterización de senos petrosos inferiores
• Secreción de ACTH ectópica (15%):
• Neoplasias ocultas como un carcinoide bronquial o abdominal, o aparentes como cáncer de pulmón, páncreas, ovario, etc.
• Síndrome de Cushing ACTH-dependiente(15-20%)
• Tumores suprarrenales.
• Tratamiento:
• Intervención quirúrgica transesfenoidal
• Hemihipofisectomía
• Radiocirugía
• Metopirona o ketoconazol
Síndrome de Nelson:
• Hipersecreción de ACTH post-suprarrenalectomía bilateral, en un paciente con enfermedad de Cushing por un adenoma hipofisario.
• Inicialmente son microadenomas
• Frecuente que crezcan y sean invasivos (al desaparecer el efecto inhibidor del cortisol endógeno tras la suprarrenalectomía bilateral)
Adenomas no secretores:
• Clínica:
• Hemianopsia bitemporal con disminución de la agudeza visual
• Panhipopituitarismo
• Hidrocefalia.
• Pueden producir gonadotropinas, pero sin producir síndrome clínico.
• Diagnóstico:
– Clínica
– RM
• Tratamiento:
– Cirugía transesfenoidal + radioterapia + tratamiento sustitutivo hormonal
– Si tienen gran extensión supraselar: vía transesfenoidal y transcraneal.
Apoplejía hipofisaria:
• 3-17% de todos los pacientes con macroadenomas
• Brusca hemorragia, necrosis, y/o infarto de un tumor hipofisario y de la glándula adyacente.
• Clínica:
• Alt visuales: oftalmoplejia
• Deterioro de nivel de consciencia: aumento de PIC / alteración hipotalámica
• Compresión de seno cavernoso: síntomas trigeminales, proptosis, oftalmoplejia, ptosis, sd de Horner, vasoespasmo
• Si la hemorragia va hacia la cisterna quiasmática: signos y síntomas de HSA
• Alt hipotalámica: hipotensión, desregulación térmica, arritmias, alt respiratorias, DI, letargia, estupor, coma
• Expansión supraselar: hidrocefalia
• Diagnóstico: TAC o RM: sangre hipofisaria con coexistencia de un adenoma.
• Tratamiento:
– Corticoesterioides
– Descompresión urgente: deterioro neurológico, empeoramiento visual progresivo
– Cirugía en menos de 7 días.
Tratamiento quirúrgico:
– La producción excesiva de hormonas
– El tamaño del tumor
– Invasividad
– Edad y comorbilidades del paciente.
– Dosis extra de esteroides peri y postoperatoriaza
– Hipotiroidismo: idealmente 4 semanas de eutiroidismo. No dar tto hasta que no esté el eje adrenal corregido.
Abordaje transcraneal:
• Menos de un 10%
• Abordaje subfrontal: extensiones laterales, anteriores o posteriores o con una zona estrecha en el centro
• Abordaje pterional: importante extensión lateral extraselar
Abordaje subfrontal:
• Extensión supraselar con cuello estrecho:
• Expansiones extraselares laterales, anteriores o posteriores
Abordaje transesfenoidal:
• De elección
• Microadenomas
• Macroadenomas sin extensión significativa lateral, en paciente con rinolicuorrea y en tumores con extensión a seno esfenoidal.
• Anestesia general
• Intubación oro-traqueal, con salida del tubo por la comisura bucal izquierda y taponamiento con tiras de gasa de la faringe
• Cabeza con el craneoestato de Mayfield
• Si practicamos el abordaje microquirúrgico clásico utilizaremos una entrada sublabial gingival superior o transnasal pero siempre transeptal.
• Disecar la mucosa a ambos lados del tabique cartilagoso y óseo
• Resecar parte del vomer y lámina perpendicular del etmoides hasta ver el esfenoides y sus ostium.
Abordaje endoscópico:
• Abrir cara anterior del esfenoides – seno esfenoidal. Se amplia el orificio de entrada al seno y se extirpa la mucosa que lo tapiza.
• El techo del mismo será el suelo de la silla, más o menos abombado y deformado por el adenoma. A sus lados los recesos ópticos y carotideos.
• Tabique en el seno esfenoidal
• Macroadenomas, el suelo de la silla puede ser muy delgado y romperse con facilidad
• Microadenomas, el suelo suele ser más consistente y debe romperse con escoplo y martillo.
• Se amplia el orificio selar sin sobrepasar a ambos lados las prominencias carotidas.
• Apertura de la duramadre del suelo selar
• Frecuentemente al abrir la duramadre el adenoma protruye y, espontáneamente, se hernia en parte.
• Descenso del diafragma selar
• Hemostasia y sellando con fribina, con o sin grasa.
• Taponamientos en cada fosa nasal
Complicaciones:
• <1% de mortalidad
• Macroadenomas: fístula de LCR
• Diabetes insípida: al traumatizar la neurohipófisis. Normalmente transitoria.
• Hipopituitarismo a largo plazo: 5%
• Sd silla vacía: en quiasma se retraer hacia la silla: déficits visuales
• Hidrocefalia en supraselares
• Infecciones
• Rotura carotídea
• Daño de seno cavernoso
Manejo hormonal postoperatorio:
• Corticoesteroides: perioeprarorios, medir nivel cortisol basal al día 4-5
• Diabetes insípida:
– Criterios diagnósticos
• Densidad urinaria < 1005
• Poliuria: Volumen urinario > 250 ml/h por 3 horas consecutivas en ausencia de glucosuria
• Polidipsia
• Na > 145 meq/L
• Tratamiento:
– Hidratación
– Desmopresina 2 a 4 ug iv en una o dos dosis
Radioterapia:
• 40-50Gy durante 4-6 semanas
• Hipopituitarismo en 40-50% de pacientes después de 10 años.
• Se puede dañar nerio óptico y quiasma, hipotálamo, senos cavernosos
• Se puede producir necrosis tumoral y hemorragia con apoplejía.
• Las recidivas se suelen tratar con reintervención.
• Considerar radiación si a pesar de reintervenir sigue creciendo.
• La mayoría de tumores hipofisarios son benignos y derivan de la adenohipófisis.
• La forma más común de presentación es debida a efectos hormonales y en segundo lugar a efecto masa.
• La apoplejía hipofisaria es una forma de presentación rara.
• Tratamiento: abordaje transesfenoidal- de elección.
• Complicaciones postoperatorias más frecuentes: diabetes insípida, insuficiencia adrenal, fístula de LCR


El adenoma hipoficiario puede producir que una parte del cuerpo se duerma??
Yo tengo un adenoma y se me está durmiendo la mitad del cuerpo desde la cabeza hasta la pierna izquierda
Complemento mensaje anterior:
Preguntas:
1. Ya es quirúrgico el Microadenoma ?
2. Si es quirúrgico cuanto es el tiempo quirúrgico de piel a piel ?
3. Tiempo de estancia en UCI ? sin y con complicaciones ?
4. Tiempo de recuperación en casi sin trabajar ?
Gracias por sus posibles comentarios.
México
Masculino de 61 años de edad, con aprox. 10 años de evolución de un Microadenoma (hallazgo), midiendo 1.5 mm2, actualmente mide 8 x 6 mm, presencia de cefalea occipital y discreta visión borrosa. Diagnóstico por RM simple y con gasolinero.
Otros signos y síntomas: disfunción eréctil. Sin aparentes alteraciones endocrinas.