NEUROCIRUGIA FUNCIONAL. TRATAMIENTO QUIRURGICO DE LA EPILEPSIA, TRASTORNOS DEL MOVIMIENTO Y DOLOR. PSICOCIRUGIA.
Tema XI : Temario de Neurocirugía 2020 para alumnos de Facultad de Medicina de la UAM: 2020
Facultad de Medicina de la Universidad Autónoma de Madrid.
Directores:
CONCEPTO
Hasta ahora hemos estudiado las posibilidades de solventar enfermedades del sistema nervioso mediante técnicas quirúrgicas que van a intentar reparar el “hardware”.
Pero hay otro conjunto de enfermedades que podrían beneficiarse de una intervención quirúrgica. Se trata de procesos en los que aparece un falta de equilibrio entre centros excitadores-inhibidores, que acaba traduciéndose en una sintomatología muy incapacitante y que no responde a tratamiento médico. En estos casos se pueden diseñar intervenciones sobre el “software”, lesionando o estimulando alguno de estos centros inhibidores-excitadores, hasta obtener un nuevo equilibrio, aunque sea artificial, pero que mejora de forma ostensible la sintomatología y calidad de vida del paciente.
Este tipo de actuación quirúrgica entra dentro del campo de la Neurocirugía Funcional, cuyo objetivo es recuperar una función perdida, restaurar una función alterada o llevar al individuo a una nueva situación de balance que mejore sus condiciones psicosociales.
Las enfermedades que son subsidiarias de este tipo de tratamiento se dividen en cuatro grupos principales:
1.- Dolor
2.- Trastornos del movimiento
3.- Epilepsia
4.- Enfermedades psiquiátricas
Pero para llevar a cabo este tipo de actuación quirúrgica es necesario una metodología y un equipamiento quirúrgico diferente al convencional: Neurocirugía Estereotáxica o Estereotáctica.
Repasemos primeramente los conceptos de Neurocirugía Estereotáxica, para introducirnos a continuación en los principios fisiopatológicos que apoyan la actuación neuroquirúrgica en estos cuatro grupos de enfermedades.
PARTE I – NEUROCIRUGÍA ESTEREOTAXICA
(Se recomienda leer esta primera parte)
Desde siempre se ha planteado en Neurocirugía la necesidad de acceder quirúrgicamente a zonas profundas del encéfalo, para dar solución a innumerables situaciones planteadas por diversas enfermedades que pueden afectar al Sistema Nervioso. Este acceso está negado a la Neurocirugía convencional (craneotomía “a cielo abierto”) por las graves lesiones neurológicas que provocaría el paso a través del tejido encefálico.
Por lo que se ha hecho un gran esfuerzo en el diseño de metodologías y equipamientos que al final han permitido con muy alta precisión, eligiendo el camino más corto y con la mínima alteración de las estructuras cerebrales, llevar algún tipo de instrumento a estos centros profundos encefálicos (a través de un simple orificio de trépano).
Ya vemos, por tanto, que la Neurocirugía Estereotáxica tiene varias diferencias radicales, en cuanto a diseños de metodologías y equipamiento, con la Neurocirugía convencional:
1.- Diseño del equipamiento que permita llevar un instrumento a un núcleo encefálico profundo.
2.- Concebir sistemas de localización de los núcleos diana a los que queremos acceder.
3.- Diseñar variados tipos de instrumentos que actúen muy selectivamente sobre estos núcleos
1.1.- GUIA ESTEREOTAXICA
El primer aparato de estereotaxia fue desarrollado en 1906 por Henry Clarke y Victor Horsley para realizar estudios en animales pequeños. Sin embargo no fue adaptado para su utilización en humanos hasta 1947 (Spiegel y Wycis), por la dificultad que existía en visualizar las estructuras craneoencefálicas.
Estos últimos autores, en los comienzos de la cirugía estereotáxica, utilizaron esta técnica en pacientes con trastornos psiquiátricos severos.
Sujetaban la cabeza del paciente en un molde de yeso, inyectaban un contraste en los ventrículos cerebrales y realizaban radiografías para localizar unos núcleos profundos del cerebro que se consideraban los responsables de estos trastornos. Posteriormente también se aplicó esta técnica para interrumpir las vías del dolor, tratar los movimientos incontrolables o la epilepsia y aspirar el contenido de las lesiones quísticas.
En Suecia, casi de forma casi simultánea, Leksell desarrolló en 1949 su propio sistema de estereotaxia. Su aparato estaba formado por un cubo que se fijaba al cráneo del paciente y disponía de un arco móvil, que a su vez se fijaba al cubo. En el arco se introducía una sonda que llegaba hasta el punto seleccionado. Aún hoy día persiste la utilización de su Guía Estereotáxica, con ligeras adaptaciones de la original, siendo la más ampliamente aceptada y utilizada en el ambiente neuroquirúrgico.

1.2.- SISTEMAS DE LOCALIZACIÓN
Los dispositivos estereotáxicos se adaptan momentáneamente a la cabeza del paciente (por lo general, con anestesia local) y se realiza a continuación los estudios de neuroimagen (TAC, Resonancia Magnética o Arteriografía). Sobre la guía están montados unos fiduciales que son reconocidos por los equipos de imágenes.
Se pueden obtener así unas coordenadas (en los tres ejes del espacio) de la zona dentro del cerebro a la que se desea acceder (punto diana). Lo que garantiza que posteriormente se haga llegar a dicha diana, con gran seguridad, cualquier material, objeto o tipo de energía.

Pero en múltiples ocasiones dicha zona diana no es visible y tenemos que acceder a ella utilizando medidas indirectas. Estas coordenadas están basadas en puntos o líneas de referencia, entre las que destaca la línea intercomisural (comisura anterior-comisura posterior) propuesta por Talairach en los años 50, que demostró que no solamente los núcleos grises de la base, tálamo y otras estructuras subcorticales tenían una localización proporcional a esta línea CA-CP, sino que también la corteza cerebral lo era.

Se realizaron estudios anatómicos complejos y se llegaron a editar atlas estereotáxicos, que permiten al cirujano conocer las distancias del núcleo diana con respecto a una línea CA-CP estándar. Ya sólo tiene que localizar esta línea en su paciente y obtener las medidas reales, proporcionales, de acuerdo con el atlas. Entre estos atlas estereotáxicos destacan el de Schaltenbrand, sobre estructuras subcorticales, y el de Talairach sobre corteza cerebral.
Una vez que llegamos al punto diana que se desea, hay que refrendarlo mediante técnicas neurofisiológicas que nos den certeza de que estamos en el lugar adecuado. Estas técnicas neurofisiológicas de exploración son muy complejas y tienen tres aspectos fundamentales:
1. Registro de actividad eléctrica, espontánea y durante actividades concretas del paciente. Ha llegado a sofisticarse de tal forma que es posible registrar la actividad eléctrica de una sola neurona.
2. Registro de potenciales evocados, tras un estímulo externo o lejano.
3. Estimulación eléctrica, tratando de observar la función de las neuronas del núcleo seleccionado y la reacción del paciente, disminuyendo o aumentando los síntomas incapacitantes que deseamos tratar, o bien detectando respuestas no coherentes con el núcleo en el que creemos estar.
1.3.- INSTRUMENTOS
1.3.1.- Electrodos.
Una vez llegados al núcleo deseado y confirmado con los estudios neurofisiológicos, queda actuar sobre él. Se puede hacer, dependiendo del tipo de tratamiento diseñado, destruyendo el núcleo o estimulándolo.
Para generar lesiones se han diseñado múltiples instrumentos que van, desde el palidotomo (que permite cortar y desconectar una pequeña zona de parénquima) (palidotomía o leucotomía), a la cánula de frío propuesta por Cooper (circulando nitrógeno líquido por su interior y controlando la temperatura que se desea obtener en su punta) (lesión criogénica) o, todo lo contrario, los electrodos que permiten estimular eléctricamente y posteriormente colocar su punta a una temperatura controlada durante un tiempo predeterminado (lesión por termocoagulación).
En estos últimos años se ha podido llegar a la concepción de dejar implantado un electrodo en dichas zonas o núcleos, de forma crónica a lo largo de años. La estimulación produce los mismos o mejores efectos que las lesiones tradicionales. Estas técnicas de neuroestimulación o, mejor, de neuromodulación están presentando un alto grado de eficacia en trastornos del movimiento como la Enfermedad de Parkinson y ciertos tipos de temblor, así como en determinadas situaciones de dolor incoercible, psicocirugía e incluso epilepsia.

1.3.2.- Radiocirugía
Otro hito importante marcado por Leksell fue el la concepción y el diseño de las técnicas de Radiocirugía, mediante las cuales se hacen converger múltiples haces de radiación en una lesión o núcleo encefálico que se desea destruir, sin dañar el resto del parénquima cerebral.

La radiocirugía es una técnica de radioterapia selectiva que intenta dar el máximo de radiación en una zona determinada sin afectar al resto del cerebro, como sucede con la radioterapia convencional.
Esta técnica consiste en colocar la guía estereotáxica, localizar la lesión que se quiere tratar y aplicar haces muy finos de radiación desde múltiples puntos externos que van a confluir todos ellos en la lesión.
Este proceso se puede llevar a cabo mediante tres tipos de equipos:
A. Uno fijo, diseñado por Leksell y denominado Unidad Gamma o Gamma Knife, consistente en una semiesfera en la que hay unas 200 pastillas de cobalto, cuyos haces se hacen converger en el centro de dicha semiesfera. Al hacer coincidir la lesión con el centro de la semiesfera se consigue la concentración de un alto nivel de radiación, que destruye la lesión.

B. En los años 90, otro neurocirujano (John Adler), en la Universidad de Stanford desarrolló un equipo de radiocirugía robotizada, CiberKnife, que permite igualmente llevar altas dosis de radiación a un punto concreto. No sólo a nivel intracraneal sino en el resto del cuerpo.

C. Otros sistemas se basan en la utilización de aceleradores lineales que giran centrados en la lesión que se desea destruir. Cada vez son más precisos y en competición tecnológica con los equipos anteriores. Se les ha incorporado TAC y detectores de posición y movimiento del paciente, de manera que pueden llegar a hacer radiocirugía muy precisa, sin necesidad de tener al paciente sujeto en una guía estereotáxica. Tiene la ventaja también de poder tratar con radiocirugía lesiones del resto del cuerpo.
La mayor ventaja con respecto a los anteriores equipos es que la radiación se puede modular en intensidad y además el haz se puede hacer diferente con un sistema de micromultiláminas por el que pasa. Esto hace finalmente que el tumor o lesión a tratar tenga una radiación más homogénea en todo su volumen y que las dosis se puedan adaptar mejor a la morfología de la lesión. Antes tenían el grave inconveniente de la falta de exactitud, ya que son aparatos muy pesados y, al girar, modificaban el isocentro. En la actualidad estos problemas se están solventando cada vez mejor.

Con estas técnicas se pueden tratar procesos benignos como malformaciones arteriovenosas o tumores (neurinomas, meningiomas…) cuya extirpación puede suponer un alto riesgo. También se aplica para el tratamiento de determinadas lesiones malignas, como las metástasis, únicas o en pequeño número.
Por último, cada vez más se están ampliando las aplicaciones en neurocirugía funcional, para tratar enfermedades como el dolor (neuralgia del trigémino), parkinson, epilepsia o en psicocirugía.

1.3.3.- Ultrasonido Focal de Alta Intensidad o HIFU
El ultrasonido focalizado de alta intensidad (HIFU, MRgFUS) es un equipo en el que está acoplado en la RM un casco especial con múltiples focos de emisión de ultrasonidos, que pueden atravesar el cráneo.
Al igual que la radiocirugía, estos haces convergen en el punto diana escogido.
Con control de la imagen de RM, se puede subir la temperatura en un pequeño volumen (núcleo subtalámico o VentroMedial, por ejemplo), a una temperatura que bloquee la acción de las neuronas, sin necrosarlas. El paciente despierto acusa la respuesta neurológica de esta acción (igual que antes se hacia con frío o calor controlados en un electrodo). Si la respuesta es positiva, se aumenta la temperatura, bajo control de la RM hasta producir la necrosis de la zona deseada.
Este tipo de equipos está revolucionando el tratamiento de enfermedades como el temblor esencial o la enfermedad de Parkinson. Aparte de tener un futuro prometedor para otros tipos de problemas. No es invasivo (como la radiocirugía), es instantáneo, se puede repetir la lesión y tiene muy bajos índices de morbilidad. No obstante, hay que ser cauteloso en cuanto a las indicaciones actuales y las que surjan en un futuro.

1.4.- NEURONAVEGACIÓN
Acabamos de ver una tecnología que une en un mismo equipamiento las posibilidades de tratar enfermedades neuroquirúrgicas convencionales (tumores, hemorragias, etc), así como diseñar intervenciones neuroquirúrgicas funcionales. Muy recientemente ha ocurrido un nuevo avance técnico que une la Neurocirugía convencional y la Funcional: los neuronavegadores.
En los años 80 un gran cirujano, YASARGIL, propuso acceder a las profundidades de la corteza cerebral separando las circunvoluciones, en vez de atravesarlas. Esto es posible utilizando las rutas marcadas por los surcos cerebrales, llenos de líquido cefalorraquídeo, junto a técnicas microquirúrgicas. Este ir por surcos sinuosos llenos de líquido elevó a términos imaginativos este tipo de neurocirugía, denominándola neuronavegación.
Por otro lado, la sofisticación técnica ha permitido marcar los puntos diana y las rutas de acceso sin precisar el uso de guías estereotáxicas que se fijen al cráneo. Estos sistemas se denominan neuronavegadores o técnicas estereotáxicas sin marco o guía estereotáxica (“frameless stereotaxy”). Se aprovecha la capacidad de reproducción tridimensional de las imágenes completas del cerebro en el TAC y en la RM y se puede, por tanto, localizar la lesión y elegir la ruta quirúrgica. A continuación el paciente es intervenido quirúrgicamente de forma convencional.
Pero en el propio quirófano se identifican y se hacen corresponder determinados detalles anatómicos del paciente y la imagen 3-D de la consola del neuronavegador. De forma que en todo momento tenemos conocimiento de dónde estamos con respecto a la lesión hacia la que vamos.


Esta potencia tecnológica se aplica en el campo de la Neurocirugía Funcional, para mejorar la capacidad localizadora del núcleo profundo deseado. La diferencia es que el paciente va al TAC y RM con la guía estereotáxica colocada, se realizan las pruebas de neuroimagen y los programas de software funden las imágenes entre sí y con los atlas estereotáxicos, de forma que ofrecen una mayor precisión localizadora.
Como hemos visto, al principio la Neurocirugía Funcional estaba muy ligada a la estereotaxia, dado que era la única posibilidad técnica de acceder a núcleos subcorticales. Incluso se crearon sociedades científicas europea y mundial de Neurocirugía Estereotáxica y Funcional.
Pero afortunadamente la estereotaxia se está quedando en el sitio importante que debe ocupar como técnica quirúrgica, que sirve tanto para diagnosticar un tumor cerebral mediante biopsia, como para tratar una malformación arteriovenosa con radiocirugía, ayudar al neurocirujano a acceder al tumor y ser guiado durante toda su resección o, finalmente, colaborar en la localización del núcleo subtalámico para colocar un electrodo en el tratamiento de la enfermedad del Parkinson.
El término de neurocirugía estereotáxica es, por tanto, como el de microcirugía o el de neuroendoscopia. Marca una forma técnica de ejecutar una acción quirúrgica, pero su aplicación puede ser muy amplia.
1.5.- ROBOTICA
En los últimos años se están diseñados sistemas con brazos robotizados o Robots para intentar suplir a los sistemas de estereotaxia. El robot conoce la situación en el espacio de su brazo o del instrumento que soporta. Unido a las técnicas de neuronavegación, permite acceder con gran precisión a un punto determinado. Según el instrumento que soporte, se puede aplicar para implantar electrodos intracraneales, biopsia estereotaxica, ayudar en las técnicas endoscópicas y al implante de tornillos pediculares.

Sin embargo, como veremos, el concepto de Neurocirugía Funcional es más amplio y está enfocado a las diferentes enfermedades que pueden ser tratadas con conceptos diferentes al de la neurocirugía convencional, se utilice para ello una técnica estereotáxica o una microquirúrgica. La clave es que se desea cambiar la función alterada del sistema nervioso hacia otra más similar a la normal.
PARTE II – TRATAMIENTO DEL DOLOR
2.1.- INTRODUCCIÓN
Vamos a dar una visión muy rápida de los principales conceptos acerca del dolor, que nos sirvan para explicar la base del tratamiento neuroquirúrgico.
En un último apartado se expondrá la neuralgia del trigémino, por los aspectos muy particulares que tiene esta enfermedad con respecto al resto de las enfermedades que producen dolor.
2.2.- CONCEPTO
Veamos solamente el dolor como mecanismo de defensa del organismo, como aviso de agresión externa o interna. En este sentido, el sistema nervioso tiene un sistema muy complejo, comparable al sistema extrapiramidal, por ejemplo, que se encuentra siempre en funcionamiento. Sólo cuando se recibe la agresión, pone en marcha sistemas de aviso o retirada que le hacen al individuo prestar atención a algo prioritario, hasta solventar la situación, lo que le permite la supervivencia.
A esto habría que añadir conceptos más complejos como el de sufrimiento, que diferencia a las personas del resto del mundo animal.
Es importante el concepto de que hay situaciones en que el dolor persiste a pesar de que ya se ha solventado la causa que lo produjo. De esta forma el dolor toma relevancia y se convierte en una enfermedad crónica que hay que tratar. Este concepto de dolor como enfermedad fue propuesto por Bonica y transformó la actuación sobre el dolor, hasta el punto de que ya en prácticamente todos los Hospitales hay una Unidad del Dolor, dirigida a diagnosticar y tratar estos problemas de forma multidisciplinaria.
2.3.- TIPOS
Podemos distinguir:
1.- Dolor agudo o crónico, de acuerdo con la duración del fenómeno doloroso.
2.- Benigno o maligno, de acuerdo con el proceso o tipo de enfermedad que lo genera
3.- Desde el punto de vista fisiopatológico, hay dos grandes formas:
– Por exceso de nocicepción o nociceptivo. Consiste en una irritación de las terminales sensitivas al dolor. Es el más frecuente y el que lleva al paciente al médico: apendicitis, dolor de muelas, por lesiones o traumatismos….
– Por desaferentización o neuropático. Es menos frecuente y más difícil de comprender. Se pone en marcha un tiempo después de que una zona del sistema nervioso periférico o central queda sin conexión con el resto del sistema nervioso (tras amputación de miembros [miembro fantasma doloroso], afectación por herpes zoster [neuralgia postherpética], lesión por arrancamiento de plexo braquial, sección medular [dolor en parapléjicos, dolor siringomiélico], dolor talámico [síndrome de Dejèrine]…
2.4.- FISIOPATOLOGÍA
No se pretende adentrarnos en conceptos fisiopatológicos del dolor, sino dar unas nociones muy breves que sirvan para comprenderlo.
Nos basaremos, por su sencillez, en la Teoría de la Compuerta, propuesta por Melzack y Wall. Consiste en suponer que al Sistema Nervioso central están llegando de forma continua aferencias sensoriales y dolorosas, por dos vías diferentes y que confluyen. Entre ellas hay una compuerta.
Cuando aumentan las aferencias dolorosas (dolor de muelas, por ejemplo), la compuerta va cerrando la vía de aferencias sensoriales. El sujeto sólo se fija en que le duele e inicia un comportamiento guiado hacia la solución del dolor.
No obstante, si recibe aferencias sensoriales fuertes, el dolor va a disminuir. O todo lo contrario, el déficit de aferencias va a aumentar el flujo de aferencias dolorosas. Por la noche el dolor es más insoportable que de día, por ejemplo.
El dolor por exceso de nocicepción se provocaría por aumento de las aferencias dolorosas. El dolor neuropático se provocaría por un grave defecto de aferencias sensoriales (desaferentización), que llevan la compuerta hacia esta vía, permitiendo el aumento de flujo doloroso.

El dolor nociceptivo está mediado por endorfinas y cede fácilmente a mórficos y derivados.
Sin embargo, el dolor neuropático no es mediado por endorfinas y no cede con mórficos. Parece que la dopamina es un intermediario en las vías que lo soportan.
De acuerdo con esta teoría, el tratamiento se basa fundamentalmente es reducir la vía dolorosa, en los casos de dolor nociceptivo. Y en aumentar las aferencias sensoriales (neuroestimulación) en los casos de dolor neuropático. En este último caso, no está indicada la sección de vías, ya que aumentaría la desaferentización y, por consiguiente, el dolor.

2.5.- CLÍNICA
El dolor nociceptivo es más o menos intenso, localizado, continuo o espasmódico. Se presenta antes o simultáneamente a la patología que lo provoca. Cede a analgesia convencional.
El dolor neuropático es urente, como descargas eléctricas, mal localizadas, se provoca ante estímulos muy pequeños de contacto con la zona dolorosa. Coincide con zonas del cuerpo que presentan hipoestesia o anestesia, lo que para el paciente supone en ocasiones una incongruencia. Se presenta después de que desaparece la enfermedad que lo origina, a veces 1 o 2 años después.
2.6.- DIAGNÓSTICO
Es fácil, por las características clínicas que presenta. Es resultado de una buena anamnesis.
Conviene definirlo de acuerdo a los tipos que ya hemos referido, dado que el tratamiento está condicionado a estos.
Hay que conocer además si la enfermedad originaria persiste o se ha solventado (dolor radicular por hernia discal, por ejemplo).
2.7.- TRATAMIENTO
En el tratamiento médico contamos con los diferentes analgésicos hasta llegar a los mórficos, a lo que habría que añadir los antiinflamatorios, sedantes, antidepresivos, etc.
En cuanto al tratamiento no médico, según el tipo de dolor podemos distinguir, muy esquemáticamente:
2.7.1.- Tratamiento neuroquirúrgico.-
La Neurocirugía aporta dos tipos de posibilidades:
2.7.2.1.- Sección de vías o lesión de núcleos:
– Rizotomía
– Cordotomía percutánea
– Talamotomía
– Cingulotomía

2.7.2.2.- Neuroestimulación:
– De cordones posteriores de la médula
– Talámica
– Otras:
o Ganglio de Gasser
o Corteza motora


2.7.2.- Pautas de tratamiento
Podrían ser, de acuerdo a todo lo anteriormente referido:
2.7.2.1.- Dolor nociceptivo
Dolor agudo:
– Analgesia
– Bloqueos anestésicos (periféricos, simpáticos, epidurales).
– Morfina epidural
Dolor crónico:
– Maligno (con corta expectativa de vida)
o Analgesia
o Bloqueos anestésicos
o Bombas de morfina epidural o intratecal
o Otros
o Pensar en tratamientos neuroquirúrgicos ablativos
– Benigno (con larga expectativa de vida)
o Analgésicos, antiinflamatorios, sedantes
o Antidepresivos
o Antiepilépticos
o Bloqueos, morfina epidural
o Neuroestimulación
2.7.2.2.- Dolor neuropático
Son mucho menos efectivos los tratamientos anteriores.
Hay que tener en cuenta que se debe intentar no aumentar la desaferentización con secciones de nervios periféricos, raíces o vías.
Aunque no es totalmente efectivo, los sistemas de neuroestimulación ayudan a controlar el dolor.
PARTE III – NEURALGIAS DEL TRIGEMINO
3.1.- NEURALGIA ESENCIAL DEL TRIGÉMINO
El apellido de “esencial” que se le da a este tipo de dolor proviene de que se desconoce su causa.
Es un tipo de dolor especial, que no se puede encuadrar en ninguno de los dos tipos anteriormente referidos (nociceptivo y neuropático). Por sus características se le denomina también Tic Doloroso. Es un dolor muy intenso, como una descarga eléctrica, que suele presentarse en salvas de varias descargas continuadas. Se localiza en un solo lado de la cara, en una, dos o en las tres ramas (frente, mejilla o mandíbula) en las que se divide el nervio trigémino. Al principio el dolor se presenta de forma muy esporádica. Pero a medida que pasan los años el dolor aparece en salvas cada vez de mayor duración y los intervalos de tiempo libres de dolor se van reduciendo. El dolor se puede desencadenar al tocarse, comer, hablar, con corrientes de aire, etc., de forma que, en ocasiones, llega a impedir lavarse los dientes, afeitarse o incluso comer.
En los momentos que está sin dolor, la persona que lo sufre no nota en su cara ninguna alteración en la sensibilidad.
El tratamiento médico más efectivo es el Tegretol u otras medicaciones antiepilépticas, aunque se desconoce porqué es tan efectivo.
Cuando no responde a estas medicaciones, dado que es un dolor imposible de soportar, se debe recurrir al tratamiento quirúrgico, una vez que se ha excluido mediante una RM que no existe ninguna lesión que la pudiera ocasionar. Hay dos tipos de actuaciones o intervenciones:
1.- A nivel del Ganglio de Gasser
La primera de ellas consiste en llegar con una aguja (que se introduce a través de la mejilla) al Ganglio de Gasser (pasando por el foramen oval, por donde sale la III rama). Una vez en el ganglio, se emplean diferentes métodos, aunque todos con la misma finalidad: romper las fibras que llevan el dolor, intentando respetar las fibras que transportan la sensibilidad normal y las que controlan la musculatura masticadora.
Uno de ellos (el más eficaz) lo hace mediante calor (Termocoagulación selectiva del Ganglio de Gasser, ideada por SWEET), transmitido a la punta aislada de la aguja y generado por un equipo de radiofrecuencia.
Los otros dos consisten en una destrucción química (mediante inyección de glicerina) o mecánica (gracias al inflado y desinflado de un pequeño balón, que comprime las fibras contra la estructura ósea y de duramadre que las recubren).
Aunque la intervención es relativamente sencilla, no está exenta de riesgos: punción de estructuras vasculares (carótida) o nerviosas (nervios motores del ojo), destrucción excesiva del nervio produciendo una anestesia de la cara, que puede convertirse en una anestesia dolorosa, muy difícil de solucionar…Estas complicaciones graves son muy raras (1-2%).

Hay que tener en cuenta que, casi siempre, la persona va a quedar con una sensación de acorchamiento (parestesias) que, en ocasiones, puede llegar a ser molesto (disestesias).
Últimamente se está proponiendo la utilización de técnicas radioquirúrgicas aplicadas al ganglio de Gasser o sus inmediaciones, con resultados alentadores.
2.- Descompresión microvascular
En los años 70 otro neurocirujano (JANNETTA) propuso una intervención quirúrgica consistente en realizar una craneotomía suboccipital retromastoidea y llegar, con técnicas microquirúrgicas a la zona en la que el nervio entra al tronco cerebral.
Jannetta demostró que en un alto porcentaje de casos (superior al 95%) hay una arteria o una vena comprimiendo el nervio (posible etiología?). Y que si se separa e interpone algún material inerte, cede el dolor.
En el momento actual es posible ver imágenes vasculares en la RM sugerentes de vasos en el trayecto de la raíz del trigémino.


Frente a las intervenciones referidas anteriormente, presenta el mismo porcentaje o mayor de éxitos (alrededor del 80% de los casos), con un bajo porcentaje de complicaciones graves (1-2%). Con la ventaja de que la cara queda totalmente normal, ya que no se corta ninguna fibra. Esta intervención es indicada cada vez más, excepto que existan condiciones que pudieran hacerla de alto riesgo (edad muy avanzada, afectación pulmonar o cardíaca grave, etc.).
3.2.- NEURALGIA NO ESENCIAL DEL TRIGEMINO
Se caracteriza por dolor en una zona de la cara pero, a diferencia de la Neuralgia del Trigémino típica, el dolor es más bien continuo, aunque tenga momentos de exacerbación.
Otra diferencia importante con respecto a la Neuralgia del Trigémino típica es que el lado o la zona de la cara que duele tiene una pérdida de sensibilidad, se nota menos al tacto.
La causa de este tipo de dolor suele ser la existencia de malformaciones vasculares, tumores benignos o malignos, que afectan al nervio trigémino en algún lugar de su trayecto.
El manejo terapéutico consiste en realizar las pruebas diagnósticas pertinentes (por lo general TAC y/o Resonancia Magnética) y proceder al tratamiento quirúrgico de la lesión que está afectando el nervio trigémino, completado con radioterapia o quimioterapia, si estuviera indicado.
Otras causas de dolor facial no típico (con las mismas características de ser continuo, aunque con ocasionales exacerbaciones, a la vez que hay menor sensibilidad en la zona de la cara que duele) son las lesiones del nervio trigémino por accidentes, traumatismos o cirugía compleja a nivel del macizo facial, que pueden dejar cicatrices que engloben al nervio, o incluso tener que sacrificar alguna de sus ramas.
En estos últimos casos, así como en la persistencia de dolor a pesar de haber intervenido y tratado los tumores que pudieran afectar al trigémino, el tratamiento de la neuralgia resultante es complejo. Se lleva a cabo en una Unidad del Dolor en la que se barajan las posibilidades de actuación a nivel del ganglio de Gasser (como en la neuralgia del trigémino típica), infiltraciones, tratamientos complejos con mórficos, etc. Los resultados, por lo general, no son tan brillantes como en la neuralgia del trigémino típica.
Cuando fallan estas actuaciones, aún queda la posibilidad neuroquirúrgica de proceder a la exploración y estimulación crónica de una zona determinada de la corteza cerebral. Esto precisa una pequeña craneotomía y técnicas muy sofisticadas de exploración neurofisiológica intraoperatorias y de neuronavegación, para asegurar la correcta colocación de los electrodos, que se conectan posteriormente a un estimulador permite mantener la estimulación con los parámetros y tiempo que precise cada paciente.
3.3..- NEURALGIA POST-HERPETICA. ANESTESIA DOLOROSA DE LA CARA
La primera se produce tras una afectación del nervio trigémino por el herpes zoster. La segunda por todas aquellas causas que pueden seccionar anatómica o funcionalmente el nervio (las actuaciones ya descritas a nivel del ganglio de Gasser, accidentes, cirugía).
Lo característico es que el paciente que la sufre tiene una anestesia completa de la zona dolorosa. Es, por tanto, un cuadro representativo del dolor por desaferentización.
Tiene el grave inconveniente de la severidad del dolor y que no suele responder a los analgésicos más potentes como la morfina, por lo que la actuación terapéutica actual es compleja y debe ser diseñada en una Unidad del Dolor.
Si el dolor persiste, se valorará las posibilidades neuroquirúrgicas, que presentan un bajo índice de éxitos. Éstas se reducen hoy día a prácticamente dos: la referida estimulación a nivel del córtex cerebral y la estimulación a nivel talámico (similar, aunque en diferentes núcleos, a la que actualmente se lleva a cabo en la enfermedad de Parkinson).
PARTE IV – TRASTORNOS DEL MOVIMIENTO
4.1.- TIPOS DE MOVIMIENTOS ANORMALES
En primer lugar daremos un repaso a las principales formas clínicas de alteraciones del movimiento por afectación del sistema extrapiramidal. A continuación veremos la clasificación de las principales enfermedades con trastornos del movimiento de tipo extrapiramidal y más en relación con el tratamiento neuroquirúrgico
En cuanto a los principales síntomas extrapiramidales, hay que destacar:
1.- Bradicinesia.-
Es la lentitud de ejecución de movimientos de las extremidades y del cuerpo en general. A nivel de la mímica de la cara, la persona queda sin capacidad de expresión (amimia). La afectación motora del lenguaje da lugar a un habla monótona. Si esta lentitud afecta a la marcha, se hace a pequeños pasos y con episodios de bloqueo o congelación cuando desean pasar el umbral de una puerta, por ejemplo.
2.- Temblor.-
Es la oscilación rítmica de una parte del cuerpo. Puede clasificarse de numerosas formas:
a) De reposo: Se manifiesta cuando la zona temblorosa del cuerpo está sin actividad motora voluntaria y se desactiva al iniciar actividad voluntaria. Es el tipo de temblor que se presenta en la Enfermedad de Parkinson.
b) Postural y de acción (terminal): Se manifiesta, al contrario del anterior, cuando se ejecutan movimientos voluntarios y se mantienen las posturas. Es como la exageración del temblor fisiológico o normal que todos hemos sentido con el estrés o el cansancio. Se da en determinadas situaciones endocrinológicas como la hipoglucemia o el exceso de hormona tiroidea, así como por exceso de drogas como la cafeína, alcohol y multitud de medicamentos. Entre las enfermedades extrapiramidales donde se pueden observar, destacan el Temblor Esencial, algunos casos de Distonía y Enfermedad de Parkinson, así como en afectaciones cerebelosas.
c) Intencional: Aparece cuando se comienza a mover una parte del cuerpo hacia un objeto, o al retirarla. Es característico de afectación cerebelosa por esclerosis múltiple, traumatismos, tumores, drogas, etc.
3.- Alteración de la marcha.-
Sobre todo en la enfermedad de Parkinson se produce un trastorno de la marcha y de los reflejos posturales. Esto se traduce en una marcha a pequeños pasos, con el tronco flexionado y sin braceo. Hay tendencia a correr como buscando el centro de gravedad (marcha festinante). Tienen dificultad para dar la vuelta de forma rápida y pueden tener fenómenos de bloqueo al pasar el umbral de una puerta, al subir o bajar escaleras, etc.
4.- Corea.-
Son movimientos complejos, irregulares e impredecibles que progresan de forma continua por diferentes partes del cuerpo. Pueden ser muy breves y bruscos o bien lentos y como reptantes. En este último caso se denomina coreoatetosis.
5.- Balismo.-
Son movimientos muy bruscos, que afectan la parte proximal de una extremidad, lanzándola con gran fuerza. Suele afectar a las extremidades de un solo lado del cuerpo (hemibalismo).
6.- Distonía.-
Son contracciones musculares mantenidas que acaban produciendo un retorcimiento y posturas anormales de forma repetitiva. Suelen disminuir si el sujeto se relaja y permite mover la parte del cuerpo distónica hacia donde suele dirigirse. Por el contrario, aumenta cuando se intenta resistir el movimiento involuntario. Esto hace que en muchas ocasiones el sujeto intente adoptar posturas y trucos con los que se manifiesta la distonía de forma menos acusada, pero que le hace parecer y ser diagnosticado erróneamente de histeria.
7.- Tics.-
Son, por lo general, movimientos bruscos, estereotipados, coordinados, que varían en intensidad y se repiten a intervalos irregulares o en situaciones especiales del sujeto. Éste siente la necesidad de realizarlos, puede suprimirlos voluntariamente, pero al precio de una tensión creciente hasta que los vuelve a realizar.
Los tics pueden ser fisiológicos (manierismos) o patológicos, presentes en numerosas enfermedades y en intoxicaciones por drogas o medicamentos. Constituye el síntoma principal en el Síndrome de Gille La Tourette.
8.- Mioclonias.-
Es un movimiento muy rápido, repentino y breve de contracción muscular (mioclonia activa) o de relajación (mioclonia pasiva). Las mioclonias se pueden presentar en sujetos normales (hipo o sacudidas durante el sueño) o ser inducidas por el estrés o el ejercicio. Pero son expresivas de muchas enfermedades del sistema nervioso central, entre las que destacan algunas formas de epilepsia.
9.- Estereotipias.-
Es un movimiento involuntario, dentro de un patrón determinado, repetitivo, continuo, sin propósito determinado, como ritualístico, de una parte del cuerpo, postural o de la expresión del lenguaje. Puede ser simple, como el hacer movimientos repetitivos de sacar la lengua, o más complejos como cruzar y descruzar las piernas continuamente. Puede darse en sujetos normales (manierismos) o en enfermedades neurológicas y psiquiátricas.
10.- Discinesias.-
Son movimientos complejos, que se sitúan en una mezcla entre los descritos en los párrafos 6 al 9, que aparecen fundamentalmente como efectos secundarios de drogas como la L-Dopa administrada en la enfermedad de Parkinson.
4.2.- CLASIFICACION
La colaboración entre la Organización Mundial de la Salud y la Movement Disorder Society han completado recientemente la clasificación de los trastornos del movimiento dentro de la International Classification of Diseases, Tenth Revisión: Neurological Adaptation (ICD-10 NA), de los que destacamos, por sus posibilidades o relación con el tratamiento neuroquirúrgico, las siguientes:
Enfermedad de Parkinson Idiopática
– Clásico
– Acinético
– Tembloroso
– Dificultad de la marcha/Inestabilidad postural
– Hemiparkinson
Parkinsonismo secundario
– Farmacológico, tóxico, postencefalítico…
Parkinsonismo en otras enfermedades
– Alzheimer, tumores, accidentes cerebrovasculares…
Distonia
– Discinesias inducidas por fármacos
– Distonías idiopáticas no familiares
– Tortícolis espasmódica
Otras trastornos extrapiramidales del movimiento
– Temblor esencial
– Corea inducida por fármacos
– Síndrome de piernas dolorosas y dedos en movimiento
– Hemibalismo
Trastornos extrapiramidales del movimiento en enfermedades:
– Esclerosis múltiple
– Traumatismos craneoencefálicos
– Accidentes cerebrovasculares
– …
4.3.- ENFERMEDAD DE PARKINSON
4.3.1.- INTRODUCCIÓN
La Enfermedad de Parkinson (EP) es el trastorno extrapiramidal más frecuente. Fue descrita por vez primera por James Parkinson en Inglaterra en 1817. Su incidencia es de 1-2 casos/1000 habitantes, afectando aproximadamente al 1% de la población mayor de 50 años, siendo más frecuente entre los hombres que entre las mujeres. El origen de esta enfermedad parece encontrarse en causas genéticas y ambientales (tóxicos, insecticidas o disminución de la ingesta de vitaminas con efecto antioxidantes).
Su apariencia es muy típica y ya fue descrita por James Parkinson como “Parálisis agitante”
4.3.2.- FISIOPATOLOGÍA
Los ganglios basales (GB) son el conjunto de núcleos profundos subcorticales cerebrales que forman parte de un circuito de realimentación entre diferentes partes del córtex cerebral. Intervienen en la generación y control de la actividad motora, formando parte del sistema extrapiramidal, aunque también participan en funciones cognitivas y comportamentales.
El mal funcionamiento de este sistema extrapiramidal explica la mayor parte de la sintomatología de la enfermedad de Parkinson y otros trastorno extrapiramidales del movimiento.
La causa primaria de la EP es la depleción del neurotransmisor dopamina (DA) en el estriado debido a la pérdida de las células en la pars compacta de la sustancia negra. Como resultado, se produce un aumento de la función celular inhibitoria en los núcleos que forman la salida de los GB, que son el globo pálido interno (Gpi) y la sustancia negra, en su parte reticulada (SNpc). Este incremento de la salida inhibitoria va a dar lugar a un “bloqueo funcional” de los núcleos motores del tronco del encéfalo y de determinados subnúcleos talámicos que, a su vez, proyectan sobre la corteza cerebral.
La consideración del presente modelo como base fisiopatológica de la EP ha llevado al desarrollo de terapias racionales y eficaces. Desde el punto de vista médico, la depleción de DA se sustituye por medio de la aplicación de L-dopa y otros agentes dopaminérgicos. Y desde el punto de vista quirúrgico, la hiperactividad se corrige bloqueando la salida de los GB.

(Put: putamen; Gpe/i: globo pálido externo/interno; Tal: tálamo; NST: núcleo subtalámico; SNpr/pc: sustancia negra parte reticulata/parte compacta; NPP/AM: núcleo pedúnculo-pontino y área motora del tronco; NR: núcleos reticulares del tronco).
Tratando de modificar estos circuitos, a lo largo de la historia se han ido aplicando numerosos tipos de tratamiento quirúrgico, dado el porcentaje de pacientes a los que la medicación no consigue controlar del todo sus síntomas incapacitantes.
4.3.3.- MANIFESTACIONES CLINICAS
En la enfermedad de Parkinson van apareciendo de forma lentamente progresiva un conjunto de 4 síntomas característicos: temblor de reposo, lentitud en los movimientos (bradicinesia), rigidez plástica y alteración de la marcha con afectación de los reflejos posturales e inestabilidad.. En algunos pacientes predomina el temblor, mientras que en otros puede comenzar con signos acinético-rígidos.
Cuando la EP está avanzada, los pacientes presentan un importante o notorio trastorno de la marcha, una hipocinesia y bradicinesia ostensibles y temblor de reposo.
Además de los 4 síntomas cardinales (temblor, rigidez, bradicinesia y alteración de la marcha y del equilibrio), aparecen otras manifestaciones: Micrografia (escriben con letra muy pequeña e ilegible), pérdida de destreza en las actividades de la vida diaria (vestirse, lavarse…), amimia o cara de máscara, hipofonía (pérdida del volumen de la voz), sialorrea (producción en exceso de saliva), dolores articulares, seborrea, alteraciones autonómicas (estreñimiento, impotencia, hipotensión ortostática…), así como problemas neuropsiquiátricos (depresión, pérdidas cognitivas e incluso demencia, alucinaciones…).
Al principio todos los pacientes responden muy bien a la administración de L-Dopa, pero a partir de varios años de tratamiento estos pacientes presentan fluctuaciones con la medicación, presentando periodos de “on” (función motora buena y desaparición de los síntomas parkinsonianos) o de “off” (función motora pobre y reaparición de los síntomas parkinsonianos). Tras la administración prolongada de L-Dopa a dosis altas los pacientes pueden presentar discinesias durante los periodos “on” que suelen ser coreiformes, pero también pueden ser en forma de distonías, mioclonias u otras alteraciones del movimiento.
4.3.4.- DIAGNOSTICO
Se hace, sobre todo, por los síntomas clínicos que presenta el paciente y la exploración neurológica subsiguiente. Pero es fundamental un correcto diagnóstico que favorezca un adecuado planteamiento terapéutico a largo plazo, que mejore el pronóstico de la enfermedad.
La Resonancia Magnética es clave para detectar parkinsonismos secundarios a otras enfermedades neurológicas.
El PET puede ser también importantes en el diagnóstico y, sobre todo, en el seguimiento: comparando las variaciones en el tiempo de los patrones típicos de aumento de la actividad metabólica en globo pálido y tálamo y la disminución de esta actividad en áreas premotoras corticales.
Hay numerosas escalas que permiten la valoración de un paciente con Enfermedad de Parkinson:
A.- UPDRS (Unified Parkinson’s Disease Rating Scale).
Se valora el estado mental, las actividades de la vida diaria, capacidad motora y complicaciones de la medicación.
B.- Estadios en la Escala de Hoehn y Yahr:
I.- Afectación unilateral
II.- Afectación bilateral
III.- Afectación moderada bilateral y del equilibrio, pero puede hacer vida independiente.
IV.- Afectación severa bilateral, pero aún puede caminar y mantenerse en pie sin ayuda.
V.- Confinado a la silla o a la cama, a no ser que le ayuden.
C.- Medición del tiempo en “on” con o sin discinesias, así como del tiempo en “off”
D.- Tomas de vídeo con reflejo de ejecución de tests motores
E.- Test de L-Dopa: Se deja de dar la medicación durante un periodo de 12 horas y se mide la Escala UDPRS tras recibir la primera dosis matinal de L-Dopa.
4.3.5.- TRATAMIENTO MEDICO
Dado que en la enfermedad de Parkinson se produce una alteración del balance entre varios neurotransmisores, con déficit de la DA y exceso de acetil-colina (ACh) en los núcleos de la base (estriado), el tratamiento se dirige a restaurar este balance dopamina-acetilcolina. Bien aumentando la concentración de DA en los estos núcleos o bien intentando disminuir o bloquear el efecto de la ACh.
Entre los fármacos más importantes, hay que destacar:
4.3.5.1.- Fármacos dopaminergicos
Estos pretenden aportar la dopamina que falta, mediante dos mecanismos: llevarla directamente al cerebro (A) o manteniendo el efecto de la acción de la dopamina sobre los receptores neuronales (B).
A.- Levodopa: La levodopa (L-Dopa)
Continúa siendo el pilar básico del tratamiento de la enfermedad de la EP idiopática. Al administrarla por vía oral llega al cerebro y allí se transforma en dopamina. Es especialmente eficaz a la hora de revertir la bradicinesia. La asociación a carbidopa (Sinemet® 250/25 o Sinemet Plus® 100/25) o benseracida (Madopar® 200/50), (inhibidores de la dopa decarboxilasa) ha supuesto un importante avance terapéutico, ya que estas sustancias bloquean la metabolización y desaparición de la L-Dopa a nivel del resto del organismo, por lo que llega más al cerebro y de forma más continua y nivelada.
Los principales efectos secundarios periféricos de la dopamina son: vómitos síntomas gastrointestinales, taquicardia e hipotensión ortostática. La administración prolongada de L-Dopa puede acabar produciendo efectos adversos en el sistema nerviosos, como alteraciones psiquiátricas, discinesias y fluctuaciones clínicas: wearing off (disminución del tiempo de beneficio terapéutico) y periodos on-off prolongados o muy rápidamente fluctuantes.
B.- Agonistas dopaminérgicos:
Bromocriptina (Parlodel®), Lisuride (Dopergin®), Ropirinol (Requip®), Pergolida (Pharken®).
Los agonistas dopaminérgicos actúan directamente sobre los receptores dopaminérgicos postsinápticos, no sobre la síntesis ni el almacenamiento presináptico de la dopamina. En este sentido van a acabar obteniendo una respuesta similar a la dopamina, pero sin precisar que exista ésta en las neuronas. Por lo que son útiles en la prevención y tratamiento de las fluctuaciones motoras.
4.3.5.2.- Inhibidores del metabolismo de la DA Selegilina (Plurimen®)
Potencian la acción de la Dopamina al bloquear su degradación metabólica, por lo que se sualen asociar a la L-Dopa y precisar incluso el descenso de la dosis de esta última.
4.3.5.3.- Anticolinérgicos
Trihexifenidilo (Artane®)
Biperideno (Akineton®)
Prociclidina
Su indicación actual está limitada a pacientes jóvenes con enfermedad de inicio y temblor incapacitante. Sus múltiples efectos secundarios (estreñimiento, visión borrosa, mareos y nauseas) limitan su utilización en otros casos.
4.3.5.4.- Amantadine
Su mecanismo de acción se desconoce, aunque parece tener un efecto anticolinérgico y propiedades como antagonista del NMDA (N-metil-D-Aspartato).
Es efectivo contra la acinesia y rigidez, pero menos contra el temblor. Su tratamiento se propone en el inicio de la enfermedad.
4.3.5.5.- Pautas de tratamiento farmacológico
Hay muchas pautas de tratamiento farmacológico, aunque lo importante es concebir un planteamiento terapéutico para cada paciente, teniendo en cuenta la cronicidad de la enfermedad con la que nos enfrentamos. Una de estas pautas podría ser:
1.- Inicio de la enfermedad:
– Selegilina
– Amantadine
– Anicolinérgicos
2.- Síntomas que comienzan a ser incapacitantes:
– Agonista dopaminérgico
– L-Dopa
3.- En casos en los que se precisa controlar los síntomas de forma urgente:
– L-Dopa
– Añadir posteriormente agonistas dopaminérgicos
4.3.6.- TRATAMIENTO QUIRURGICO
Debido al avance progresivo de la enfermedad así como a la aparición de los importantes efectos secundarios derivados del tratamiento (más del 50% de los pacientes a los 5 años), es preciso otro abordaje terapéutico que dé respuesta a los pacientes con enfermedad de Parkinson avanzada: el tratamiento quirúrgico.
La mejor comprensión fisiopatológica, junto con la notable aportación que suponen las nuevas técnicas de neuroimagen (especialmente la resonancia magnética) y de neurofisiología (registro intraoperatorio con microelectrodos, electroestimulación), permiten una más precisa localización de la diana quirúrgica e incrementan el margen de seguridad de la cirugía moderna. Esto ha supuesto un nuevo resurgir de la cirugía estereotáxica de los ganglios o núcleos basales extrapiramidales, para poder dar respuesta al problema que supone la severa limitación que tiene el tratamiento médico en pacientes con muchos años de evolución.
Como se ha visto al hablar de la fisiopatología, la idea principal es disminuir las órdenes inhibitorias que parten desde los núcleos extrapiramidales y que van a bloquear la acción, tanto a los núcleos motores de la médula espinal, como a la corteza cerebral a través del tálamo.
Las principales opciones quirúrgicas son:
1.- Procedimientos ablativos.
Consisten en la producción de una lesión (termolesión o sección con palidotomo) en un núcleo concreto. Se trata por tanto de un procedimiento irreversible. Destacan la palidotomía y la talamotomía (núcleo ventrolateral). También se ha ensayado la radiocirugía y más recientemente se está abordando el problema, en casos muy determinados, con el HIFU.
2.- Estimulación cerebral profunda (ECP).
Se implantan electrodos de estimulación crónica, unidos a un generador de pulsos externo (a la manera de un marcapaso cardíaco). La corriente que pasa a través de este electrodo inhibe la actividad neuronal del núcleo donde se ha implantado (subtálamo, tálamo ventrolateral, pálido interno).
Su principal ventaja respecto a las técnicas ablativas o lesivas es doble: por un lado, la acción es reversible y, en caso de que no obtengamos beneficios tras la estimulación, se puede retirar el electrodo sin que hayamos dañado el cerebro; por otro lado, posibilita la realización de intervenciones bilaterales, necesarias para muchos pacientes, sin que produzcan los efectos colaterales graves de las lesiones bilaterales.
Además, la ECP permite adaptar los parámetros de estimulación a las necesidades de cada paciente, según su eficacia clínica y los posibles efectos adversos que pueda inducir la ECP.

Dadas las ventajas indudables de las técnicas de ECP, las técnicas ablativas no se consideran, en general, como primera elección.
En la tabla siguiente se comparan los resultados de las principales técnicas quirúrgicas sobre los síntomas cardinales, así como la existencia de efectos adversos.
Técnica Síntomas

Dentro de las técnicas de ECP, la estimulación del núcleo subtalámico es la más efectiva y la más utilizada en la actualidad, por lo que la describiremos en detalle a continuación.
4.3.6.1.- Estimulación subtalámica
(Se aconseja leer)
El éxito de la cirugía estereotáxica se basa en la localización estricta de la zona diana y en la ejecución precisa de la lesión o colocación del electrodo de estimulación. Para ello se requieren 3 etapas fundamentales: 1) estimación anatómica de la diana quirúrgica (mediante empleo de guía estereotáxica y neuroimagen); 2) registro neurofisiológico y 3) implantación del electrodo de estimulación.
Para una correcta implantación de electrodos en el núcleo subtalámico, se siguen estos procedimientos:
I.- Determinación de las coordenadas del núcleo subtalámico (NST).
Para ello es necesario colocar el marco de la guía estereotáxica (Leksell u otra cualquiera y adecuada) en la cabeza del paciente, que se fija por medio de 4 tornillos al cráneo, empleando anestesia local. Este marco no es otra cosa que un sistema de referencia que nos permite situar en el espacio tridimensional cada región del cráneo y cerebro del paciente. Para ello, se emplean técnicas de neuroimagen como el TAC helicoidal, la RM. La ventriculografía es ya una técnica, para tener en cuenta sólo en momentos muy excepcionales (Figura 4).
Con programas de software adecuados, se fija un punto en el espacio correspondiente a las coordenadas del NST, de acuerdo al Atlas de Schaltenbrand.

II.- Comprobación de la localización anatómica: estudio neurofisiológico.
A pesar de las diferentes técnicas de neuroimagen, diversos grupos con gran experiencia han demostrado que existe una significativa discrepancia entre los blancos o dianas teóricos y la situación final de los electrodos de ECP. Por esta razón, el éxito de cualquier procedimiento quirúrgico para la ECP depende todavía y en última instancia de la caracterización neurofisiológica.
Esta técnica consiste en introducir un pequeño electrodo metálico hasta la zona que se desea registrar y estimular, ya que el mismo electrodo se puede utilizar para ambas acciones. El electrodo va soportado sobre el arco de la guía estereotáxica y dirigido hacia el punto diana. Poco antes de llegar a éste, el electrodo se va introduciendo gracias a un micromanipulador que lo puede ir avanzando a pequeños intervalos de distancia de incluso 1 micra. Este tipo de electrodo tiene una punta finísima (microelectrodo) que permite detectar la actividad de una neurona u un pequeño grupo de neuronas. Los electrodos están fabricados con metal (platino-iridio o tungsteno) y están aislados por medio de una capa generalmente plástica (kapton o epoxilita), mientras que la punta, de unos 5-20 µm está aislada por medio de vidrio.

El estudio con microelectrodos pretende identificar, por medio de las características electrofisiológicas diferentes de cada núcleo, cual es el núcleo exactamente registrado. De este modo podemos estar seguros de que se trata del núcleo subtalámico. Además, por medio de métodos de activación (realización de movimientos voluntarios e involuntarios, que modifican la actividad espontánea registrada) podemos situar el electrodo en la región del núcleo que corresponda a la parte del cuerpo más afectada, lo que supone una gran especificidad en el tratamiento.

La microestimulación, tras la fase de registro con microelectrodos, permite definir más precisamente la zona registrada por medio de la observación de los efectos fisiológicos evocados. Esta estimulación puede evocar parestesias, cuando se estimula el lemnisco lateral (cuando el electrodo es medial y dorsal), o contracciones musculares, si se estimula la vía corticoespinal (electrodo muy lateral). Cuando el electrodo se sitúa en la sustancia negra, la corriente puede propagarse hasta el III par, originando movimientos oculares. Un criterio útil para identificar la localización errónea del electrodo consiste en observar la presencia de parestesias o actividad motora cuando las frecuencias de estimulación son bajas.
III.- Implantación del electrodo.
Una vez que se ha determinado el lugar óptimo de implantación del electrodo, se retira el micro electrodo y se coloca en su lugar el electrodo de ECP. Antes de proceder a la implantación definitiva, se vuelve a comprobar con este electrodo que no se observan efectos secundarios durante la estimulación (macroestimulación).
El electrodo se deja totalmente subcutáneo. Se puede conectar a un prolongador que se externaliza, tras un recorrido por debajo del cuero cabelludo, de forma que disminuya los riesgos de infección. Esto tiene la finalidad de poder hacer una estimulación de prueba durante unos días. O ir directamente a conectarlo mediante un prolongador adecuado l estimulador.
IV.- Test de función.
Terminada la intervención, el paciente es mantenido bajo profilaxis antibiótica y, a partir de las 24horas, se inicia un periodo de prueba durante el cual se procede a estimular los diferentes contactos del electrodo implantado y observar los efectos beneficiosos o adversos (si los hubiere), a la vez que se maneja adecuadamente las pautas de medicación habitual del paciente.
V.- Implantación definitiva del sistema.
En caso de que el resultado de la estimulación fuera satisfactorio, para el paciente y tras los tests adecuados neurológicos, a los 4-6 días se programa al paciente para una segunda intervención (bajo anestesia general).
Este paso se puede hacer directamente en la primera intervención, dependiendo de los protocolos de los diferentes equipos quirúrgicos.
En esta segunda fase quirúrgica, se procede a la implantación definitiva del sistema generador de pulsos, que se sitúa en el tejido subcutáneo de la región infraclavicular del mismo lado, o en la pared abdominal
La colocación de los electrodos supone una pequeña lesión, microtalamotomía, que deja las neuronas sin función durante un tiempo. Por lo que el paciente sale de quirófano en una situación neurológica mejor que cuando entró. Pero este efecto es transitorio. Por lo que. En el plazo de un mes, vuelve toda la sintomatología. Ese es quizás el momento mejor para iniciar la estimulación.
Se van haciendo pruebas hasta elegir los mejores contactos y el nivel de estimulación que se requiera para obtener resultados clínicos óptimos, sin efectos secundarios.
A partir de aquí se va reajustando la medicación, así como los parámetros de estimulación, de acuerdo con la actividad y necesidades reales diarias del paciente.
Cualquiera de los cuatro contactos del electrodo puede ser utilizado para estimulación monopolar (con el generador de impulsos actuando como ánodo), y dos contactos o más pueden ser elegidos en combinación para la estimulación bipolar. La duración del impulso, la amplitud y la frecuencia de estimulación, así como la selección de contactos activos y el modo de estimulación (monopolar o bipolar), son manipulados por el médico mediante una unidad externa de programación. De forma adicional, el paciente puede conectar o desconectar el estimulador aplicando un imán sobre la región subclavicular. Los parámetros habituales en el caso de la EP presentan los siguientes rangos:
Frecuencia: 100-160 Hz
Duración del pulso: 60-90 µ
Voltaje: 2-3.5 V
VI.- Resultados.-
En cuanto a los resultados clínicos de la estimulación, la mejoría supera el 60% global en la UPDRS III (subescala motora) en off. Los mejores resultados se dan, en orden decreciente, sobre el temblor, la rigidez, la marcha e inestabilidad postural y la bradicinesia. Adicionalmente se ha observado una mejoría en on del 30%.
Además, en la estimulación del núcleo subtalámico se ha obtenido un resultado igualmente muy satisfactorio sobre las discinesias y las fluctuaciones motoras on/off, así como sobre los rebeldes episodios de freezing o congelación de la marcha, permitiendo además una reducción de la dosis de fármacos de un 40-50%.
VII.- Complicaciones.-
Se pueden diferenciar entre aquellas debidas al procedimiento quirúrgico, las debidas a la estimulación y las que están relacionadas con el equipo técnico.
La complicación más seria (al igual que en otras técnicas estereotáxicas) es la hemorragia intraparenquimatosa que ocurre en un 1-3%. Se han observado episodios de confusión transitoria y agitación psicomotriz, intra y postoperatorios, más frecuentes en pacientes de mayor edad, así como, rara vez, trastornos en la memoria, dificultad para la concentración y cambios de personalidad.
La colocación simultánea, en el mismo acto quirúrgico, de electrodos bilaterales en ambos NSTs aumenta la posibilidad de aumentar o generar trastornos del habla. Por lo que algunos equipos quirúrgicos prefieren implantar los electrodos bilaterales en dos etapas quirúrgicas, distanciadas varios meses.
Los efectos adversos inducidos por la estimulación incluyen apraxia en la apertura palpebral, diplopia, parestesias y movimientos involuntarios (corea). La mayoría de éstos se suelen solventar ajustando la programación. Es rara la aparición de hemibalismo (suele ser transitorio).
Las complicaciones inherentes al equipo de estimulación (1-3%) pueden ser la migración del electrodo, su rotura o desconexión, erosiones en la piel y fallo del equipo. La infección, precoz o tardía, se ha descrito en un 5% de los casos.
En conclusión, a pesar de la complejidad técnica de la estimulación crónica bilateral del núcleo subtalámico, así como los posibles efectos adversos descritos, sus beneficios globales en los pacientes parkinsonianos seriamente afectados, superan claramente el coste de estas dificultades. Esta técnica supone, hoy por hoy, la mayor posibilidad de obtener una mejoría definitiva de todos los síntomas motores incapacitantes en estos pacientes con EP avanzada.
El resultado obtenido en la enfermedad de Parkinson, gracias a la estimulación del núcleo subtalámico, está trasladándose a las otras enfermedades con trastornos motores extrapiramidales, referidas anteriormente en la clasificación de la OMS. De forma que, por ejemplo, en el temblor esencial se está cambiando de diana y sustituyendo el núcleo ventral intermedio (Vim) por el subtalámico y, en las distonías de elige como diana el pálido interno.

Con la estimulación cerebral profunda se ha abierto, por tanto, un camino de actuación sobre el sistema extrapiramidal, que pretende obtener de nuevo un balance excitador-inhibidor que compense los síntomas tan discapacitantes que llegan a producir este tipo de enfermedades. Su gran ventaja es que no provocan destrucción de ninguna estructura, de forma que dejan el sistema nervioso inalterado y las posibilidades abiertas a cualquier otro tipo de actuaciones futuras (como puede ser el implante celular o la microadministración selectiva de fármacos).
El hecho de que estas nuevas perspectivas precisen al menos 5-10 años hasta que puedan ser aplicadas con éxito, junto a los resultados muy satisfactorios de la estimulación del núcleo subtalámico, no deja lugar a dudas de que en el momento actual no debe prolongarse el tratamiento médico en estos pacientes si comienza a ser ineficaz, sin proponerles esta nueva posibilidad terapéutica quirúrgica.
PARTE V – TRATAMIENTO QUIRURGICO DE LA EPILEPSIA
5.1.- ANTECEDENTES HISTORICOS DE LA CIRUGIA DE LA EPILEPSIA
(Se aconseja leer)
El 25 de Mayo de 1886 VICTOR HORSLEY realizó con éxito su primera intervención quirúrgica cerebral en un paciente de 22 años con epilepsia focal postraumática. De la Escuela Británica de Neurología de finales del siglo XIX y de los inicios de la Neurocirugía, se podrían entresacar varios conceptos importantes:
1. – La epilepsia focal como síntoma localizador de una lesión.
2. – La posibilidad de erradicar la epilepsia, extirpando la lesión.
3. – La capacidad localizadora de la estimulación eléctrica del córtex cerebral, provocando respuestas motoras o incluso reproduciendo fenómenos convulsivos.
WILDER PENFIELD y HERBERT JASPER con la ayuda de la Fundación Rockefeller crean el Instituto Neurológico de Montreal en 1934. Generaron toda una metodología para el diagnóstico y tratamiento quirúrgico de las Epilepsias parciales, basados en la Electrocorticografía (ECoG), que pretende el registro directo de la actividad eléctrica del córtex cerebral expuesto durante el acto quirúrgico. Describen las características de la actividad espontánea del foco epiléptico y tras estimulación eléctrica. Su otra gran aportación fueron los mapas de localización funcional de la corteza cerebral. Los resultados quirúrgicos obtenidos desde 1928 a 1974 en cerca de dos mil pacientes son referidos por Theodore Rasmussen en 1975. De forma global, obtienen un 44% de excelentes resultados (desaparición de las crisis o crisis excepcionales) y un 19% de marcada reducción del número de crisis.
Si fuera posible resumir su aportación a la Cirugía de la Epilepsia, se destacarían los siguientes hechos:
1. – Creación de una metodología neurofisiológica de estudio del paciente epiléptico.
2. – Demostración de que la resección cortical del foco epiléptico erradica las crisis.
3. – Aportación de mayores conocimientos sobre la localización funcional del córtex cerebral humano.
En 1947 SPIEGEL y WYCIS diseñan el primer sistema estereotáxico de aplicación en el hombre, con la idea de tratar los trastornos de movimiento. En los años 50 los mismos autores comienzan a aplicar los procedimientos estereotáxicos para tratar las epilepsias rebeldes, basados en varias premisas u objetivos teóricos: destrucción de centros subcorticales que tienen función excitadora sobre el córtex cerebral, destrucción de una zona crítica responsable del inicio de la descarga epiléptica o sección de las vías de propagación de dicha descarga. Con esta última idea, en 1940 VAN WAGENEN y HERREN habían propuesto la sección del cuerpo calloso.
De ambos equipos habría que poner de relieve las siguientes aportaciones:
1. – Metodología estereotáxica, que permite llegar a un punto predeterminado del encéfalo con un mínimo riesgo.
2. – Capacidad de limitar la difusión de la descarga epiléptica mediante la sección de vías anatómicas y, por tanto, su utilidad como tratamiento quirúrgico paliativo en determinados tipos de epilepsias muy graves.
Hasta este momento pues, se distinguen dos grandes campos o posibilidades en el tratamiento quirúrgico de la epilepsia:
A. En las epilepsias focales se determina su origen mediante la metodología electrocorticográfica.
B. Los sistemas estereotáxicos permiten explorar regiones subcorticales en epilepsias generalizadas.
En ambos campos TALAIRACH y BANCAUD trabajan juntos hasta que en la década de los 60 ponen a punto, en el Hospital de Sainte Anne de París, una nueva metodología de estudio y tratamiento quirúrgico de las epilepsias focales rebeldes a tratamiento médico. Conjugan una sistemática estereotáxica original, que les permite la introducción de numerosos electrodos en diferentes regiones corticales y subcorticales, con un nuevo concepto neurofisiológico: Estereoelectroencefalografía (SEEG).
De acuerdo con estos autores, la actividad intercrítica recogida en la ECoG no es suficiente para determinar el foco epiléptico. Es preciso registrar crisis espontáneas e inducidas (eléctrica o farmacológicamente) que permitan ver el origen y progresión tridimensional de la descarga epiléptica. Sus primeros resultados quirúrgicos globales en más de 200 pacientes fueron de algo más del 60% de pacientes sin crisis y un 20% con una disminución muy importante de crisis. Sus principales aportaciones podrían ser resumidas en:
1. – Metodología estereotáxica (Guía estereotáxica, quirófano y atlas estereotáxico), que permite la colocación de múltiples electrodos profundos exploratorios de la corteza cerebral.
2. – Concepto neurofisiológico de la Estereoelectroencefalografía. Exploración que hace posible registrar el inicio y difusión tridimensional del fenómeno electroclínico epiléptico.
3. – Mayor precisión anatomo-funcional de las resecciones quirúrgicas llevadas a cabo.

A pesar de demostrar estas posibilidades y éxitos en la cirugía de la epilepsia, excepto en las Escuelas de Montreal, París y algún otro centro neuroquirúrgico más, este tipo de cirugía no es asequible a la mayoría de los neurocirujanos. No es prácticamente hasta la década de los 80 cuando se comienza a difundir, iniciándose en EEUU con una fuerte corriente de generación de Unidades de Cirugía de la Epilepsia. En 1990, en Bethesda, el National Institute of Health americano patrocina una reunión de consenso sobre el tratamiento quirúrgico de la epilepsia, en la que queda claramente expuesta su indicación como alternativa terapéutica en las epilepsias fármaco-resistentes.
5.2.- CONCEPTO DE EPILEPSIA
La Epilepsia puede ser considerada como un trastorno a nivel de la corteza cerebral, consistente fundamentalmente en la capacidad de un determinado grupo de neuronas de producir de forma independiente una descarga simultánea, con posibilidad de irradiación hacia grupos neuronales normales (crisis epiléptica). Según sea este grupo anómalo de neuronas único o múltiple, se distinguen epilepsias parciales o generalizadas.
La Epilepsia puede ser un síntoma (crisis epiléptica producida por un tumor, infección o cualquier otra noxa que incida sobre determinadas zonas corticales), un síndrome (en el que se conjugan una afectación cortical específica y/o crisis recidivantes características; por ejemplo, la Esclerosis Mesial Temporal o el Síndrome de Lennox Gastaut). O una enfermedad, en la que la frecuencia e intensidad de las crisis epilépticas toman relevancia sobre la causa que las originó (por ejemplo, la epilepsia post-traumática fármaco-resistente).
El tratamiento fundamental de la epilepsia es farmacológico. Pudiéndose diferenciar dos grandes grupos de pacientes: Epilepsias fármaco-controlables (el 80%) y Epilepsias fármaco-resistentes o epilepsias refractarias (20%).
5.3.- CONCEPTO DE CIRUGÍA DE LA EPILEPSIA
En sentido estricto, el concepto de Cirugía de la Epilepsia debe quedar reservado para aquellas intervenciones quirúrgicas realizadas sobre el Sistema Nervioso con el fin de tratar la epilepsia fármaco-resistente.
El objetivo de la Cirugía es disminuir o eliminar la tendencia del cerebro a presentar crisis epilépticas de forma recurrente, evitar el deterioro de funciones cerebrales y eliminar la posibilidad de una epileptogénesis secundaria. Existe un tipo de cirugía que podríamos llamar curativa, que elimina el complejo lesivo-epileptógeno (CLE) y erradica las crisis. Y una cirugía paliativa en la que, por las características del paciente, sus objetivos son menos ambiciosos, limitándose a la disminución de la excitabilidad cortical y/o a la interrupción de las vías preferenciales de propagación de las crisis.
Dentro del ámbito neuroquirúrgico, las Unidades de Cirugía de la Epilepsia (U.C.E.) están, por lo general, mejor preparadas para abordar el tratamiento quirúrgico de lesiones epileptógenas que tienen indicación quirúrgica por sí mismas. Hay, de igual forma, lesiones estructurales cercanas al córtex cerebral funcionalmente más importante (áreas del lenguaje, zona motora, córtex visual, etc), que se pueden beneficiar para su extirpación quirúrgica de los medios de localización anatomo-funcional con que cuenta una U.C.E.
5.5.- EPIDEMIOLOGIA
Se acepta que aproximadamente 1 de cada 200 personas va a tener, en algún momento de su vida, al menos una crisis epiléptica. La epilepsia va a ser controlable con medicación en alrededor del 80% de estas personas. El 20% de epilepsias incontrolables médicamente pueden, en teoría, tener una alternativa quirúrgica. En la realidad, por los tipos de intervenciones quirúrgicas que se han desarrollado hasta ahora y formas de epilepsia (como veremos a continuación), sólo serían candidatos quirúrgicos entre un 10 a un 20% de las epilepsias fármaco-resistentes.
De acuerdo con estas cifras, en España en el momento actual habría un mínimo de 150.000 personas que padecen o han padecido algún tipo de epilepsia y al menos unas 3.000 podrían ser intervenidas quirúrgicamente con unas garantías mínimas 60-70% de conseguir su curación.
5.6.- BASES FISIOPATOLÓGICAS
Puede ser asumido que en el foco epiléptico o zona epileptógena (ZE), causante de una epilepsia parcial, existe un área de neuronas eléctricamente activas e independientes. Éstas serían el origen del foco interictal, estable e identificable en los registros EEG convencionales. Esta zona eléctricamente activa e independiente es inducida o se origina como reacción ante una lesión estructural cortical (zona lesiva, [ZL]) próxima o a distancia.
La resección cortical pretende extirpar tanto la ZL como la ZE (Complejo lesivo-epileptógeno [CLE]), haciendo desaparecer la causa que originó la ZE y disminuyendo la masa crítica de neuronas, de forma que se haga imposible el reclutamiento neuronal y el inicio de las crisis epilépticas.
Hay además otros dos hechos probados que justifican la actuación quirúrgica y, cada vez más, en edades tempranas. El primero es el fenómeno de que la persistencia de las descargas va generando un efecto en halo expansivo de disminución de la actividad neuronal normal y reclutamiento de nuevas neuronas hiperactivas (Fenómeno de Kindling, descrito por GODDARD, en 1969). El segundo se basa en la observación de HARRIS en 1972, en un modelo experimental de epilepsia focal en monos, de que las crisis clínicas mantenidas se asocian con daño y degeneración neuronal continuados. Este hecho, unido al fenómeno de kindling, pone en evidencia que la epilepsia focal fármaco-resistente puede ser vista como una enfermedad progresiva.
5.7.- METODOLOGÍAS DE EXPLORACIÓN
(Se aconseja leer)
5.7.1. – Electrocorticografía (ECoG)
JASPER la diseñó para efectuar el registro directo de la actividad eléctrica del córtex cerebral durante el acto quirúrgico, con la finalidad de precisar la localización y extensión del área epileptógena a resecar. Es imprescindible una estrecha colaboración entre el neurofisiólogo y el neurocirujano, así como tener muy en cuenta los efectos de las diferentes medicaciones anestésicas sobre dicha actividad EEG.
El registro de crisis espontáneas es fortuito y no se pretende en la Electrocorticografía aguda, dado que el paciente se encuentra con el córtex cerebral expuesto. Sin embargo, con la estimulación eléctrica se pretende obtener el inicio de las descargas epilépticas, representado por el aura. Pero el objetivo mayor de dicha estimulación es, sobre todo, la localización funcional motora, sensitiva o del habla, si se realiza con anestesia local.
La evolución posterior de los conceptos, metodologías y técnicas en las diferentes Unidades de Cirugía de la Epilepsia ha llevado a la conclusión de que el registro de las crisis espontáneas ofrece más seguridad en cuanto a la localización del foco epileptógeno que el registro intercrítico. Esto, al igual que es válido para el EEG, lo es para el estudio ECoG, excepto en los casos en que la conjunción de los datos neurofisiológicos intercríti-cos, neuropsicológicos y de neuroimagen coincida. En éstos casos se pone en duda la necesidad de obtener dichas crisis espontáneas, que suponen un mayor estado de estrés y agresividad para el paciente.
Ahora bien, la existencia de una amplia zona lesivo-epileptógena, dudas de bilateralidad o la proximidad de regiones funcionalmente importantes, puede indicar la colocación de mantas subdurales de electrodos y dejarlas implantadas. La exploración neurofisiológica se lleva a cabo varios días después, con el paciente en condiciones normales y siguiendo las técnicas de ECoG descritas (Electrocorticografía crónica). El registro de crisis espontáneas o tras estimulación garantizará la correcta localización de la zona epileptógena a resecar.
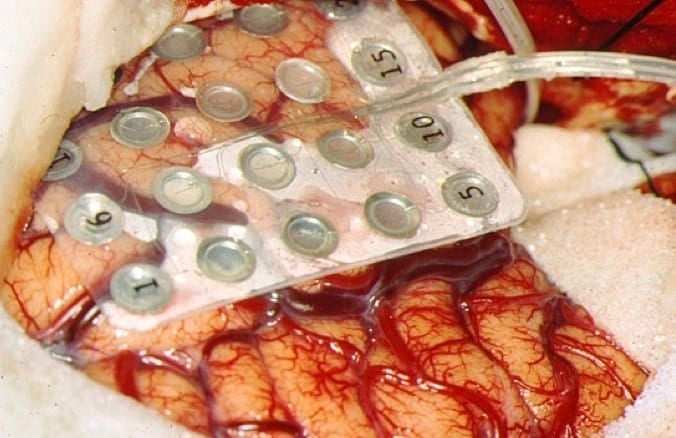
5.7.2. – Estereoelectroencefalografía (SEEG)
TALAIRACH y BANCAUD expusieron la necesidad de registrar crisis espontáneas, basándose en la creencia de que la actividad intercrítica definida por PENFIELD y JASPER no tiene un claro valor localizador de la ZE. Ellos prefieren observar la secuencia electro-clínica de la propia crisis epiléptica, espontánea o inducida bajo ciertas condiciones. Esto conlleva la necesidad de disponer de una mayor capacidad tecnológica que los anteriores estudios, en cuanto a precisar un complejo sistema estereotáxico, para implantar electrodos profundos intracerebrales, y un completo sistema de monitorización vídeo-EEG que permita todos los estudios electroclínicos y electrofisiológicos pertinentes, tanto en el quirófano (SEEG aguda) como en el gabinete de Neurofisiología (SEEG crónica).
De esta forma el fenómeno epiléptico se definía de forma tridimensional. Su origen y difusión en el tiempo de las crisis epilépticas.
5.8.- TIPOS DE TRATAMIENTO QUIRÚRGICO
En el momento actual existen diversas formas de abordaje quirúrgico a las epilepsias fármaco-resistentes:
5.8.1. – Resección cortical.-
Aplicada a crisis parciales, simples, complejas o secundariamente generalizadas, en las que el complejo lesivo-epileptógeno (CLE) se localiza en las diferentes regiones corticales cerebrales.
Dentro de este tipo de técnicas hay que hacer mención a la Hemisferectomía, como expresión máxima de este tipo de intervenciones. Sus indicaciones son aquellos pacientes, por lo general niños, con cuadros como la Hemiplejía Infantil, Síndrome de Rasmussen y otros procesos que afectan gravemente a un solo hemisferio cerebral, provocando crisis epilépticas graves de inicio en dicho hemisferio. Hoy día se realiza una hemisferectomia funcional, seccionando las conexiones para dejar aislado el hemisferio patológico.
O todo lo contrario, lesiones muy pequeñas, muy limitadas a la zona de electrodos donde se origina la crisis. Estas lesiones se hacen con radiofrecuencia, laser y posiblemente, en un futuro próximo, con HIFU.
5.8.2. – Sección del Cuerpo Calloso.-
Se trata de una posibilidad de tratamiento paliativo en aquellos pacientes que no son candidatos a una resección cortical y que padecen una epilepsia grave de las siguientes características: A.- Crisis atónicas. B.- Crisis motoras generalizadas tónico-clónicas o tónicas. C.- Crisis parciales complejas, con focalidad frontal bilateral, no candidatos a resección cortical. D.- Otras epilepsias graves: Síndrome de Rasmussen, Síndrome de Lennox-Gastaut, déficit motor unilateral, etc.
5.8.3. – Las técnicas lesivas estereotáxicas.-
Estas pueden subdividirse en:
a) Destrucción de zonas presumiblemente responsables de la puesta en marcha de la descarga epiléptica (amígdala-hipocampo).
b) Lesión de las principales vías de propagación de la descarga (Fornix, Comisura Anterior…)
c) Lesiones localizadas en núcleos subcorticales, que pretenden reducir la excitabilidad cortical (hipotálamo posterior), bien disminuyendo los impulsos facilitadores o bien aumentando las influencias inhibidoras (campos de Forel).
5.8.4. – Técnicas de estimulación
Las técnicas de estimulación tienen más posibilidades teóricas que reales en el momento actual. Con la finalidad de disminuir la excitabilidad cortical se ha propuesto la estimulación crónica del núcleo anterior del tálamo, del núcleo centromediano talámico o incluso del nervio vago a nivel cervical. Adolecen todas de la falta de un modelo animal adecuado y de ensayos clínicos suficientes, similares a los que se lleva a cabo, por ejemplo, en la evaluación de nuevas drogas antiepilépticas.
Más recientemente se están intentando la implantación de electrodos en la ZE y mantener una estimulación inhibidora.
5.8.5. – Otras técnicas
Aún más en fase de investigación, son los implantes neuronales o sistemas de infusión o administración de fármacos en el propio C.L.E.
5.9.- METODOLOGÍA
Las Unidades o Programas de Tratamiento Quirúrgico de la Epilepsia están formadas por equipos multidisciplinarios en los que, al menos, existen los siguientes especialistas: Neurofisiólogo Clínico, Neurocirujano, Neuropsicólogo, Experto en Neuroimagen, Neuropatólogo y Neurólogo o Neuropediatra.
El proceso por el que ha de pasar todo paciente candidato a Cirugía es, en esquema, el siguiente:
5.9.1. – Selección de los pacientes:
A) En el caso de epilepsias parciales, para realizar resección cortical del complejo lesivo-epileptógeno, estos pacientes han de cumplir los siguientes requisitos:
I. Correcto diagnóstico de la Epilepsia parcial.
II. Se ha confirmado una fármaco-resistencia absoluta, tras haber ensayado todos los antiepilépticos adecuados a su síndrome, con los controles clínicos y de monitorización bioquímica adecuados, a lo largo de al menos 2 años.
III. Las crisis interfieren seriamente en la calidad de vida del paciente. El deseo de dejar la medicación antiepiléptica, estando controladas las crisis, no es indicación para la Cirugía.
IV. El paciente está suficientemente motivado y es colaborador. Los pacientes con C.I. bajo suelen ser excluidos por dos razones fundamentales: los estudios para la localización de la zona epileptógena requieren, en general, un nivel de colaboración que no pueden prestar; y los graves deterioros intelectuales se suelen asociar a lesiones extensas que hacen menos probable un tratamiento quirúrgico eficaz.
V. La resección del supuesto C.L.E. no va a originar a priori lesiones neurológicas graves.
B) Las otras alternativas quirúrgicas, diferentes a la resección cortical, pueden estar indicadas en pacientes con grave deterioro intelectual y/o epilepsias generalizadas. El tratamiento quirúrgico está justificado por la extrema gravedad y frecuencia de las crisis, que hacen muy difícil el manejo de este tipo de enfermos.
5.9.2. – Estudio Electroclínico.-
Se realiza una recopilación y análisis detallado de la evolución clínica y EEG del paciente a lo largo de los años anteriores.
5.9.3. – Monitorización Vídeo-EEG prolongada.-
El objetivo es el registro y posterior estudio tanto del periodo intercrítico como de un número suficiente de crisis espontáneas. Éstas son registradas mediante un sistema sincronizado de vídeo y EEG.
Con los datos obtenidos se formula una hipótesis sobre la localización anatomo-funcional del origen de las crisis así como de sus posibles vías de propagación.
5.9.4. – Estudios de Neuroimagen.-
En el momento actual y en un futuro inmediato, gracias a los recursos técnicos disponibles de imagen estructural (TAC, RNM) y funcional (PET y SPECT, Mapas de Actividad Eléctrica Cerebral, Estudio de Dipolos, Magnetoencefalografía, RMN funcional y Espectroscopia…), va aumentando la precisión en la detección de una zona lesiva y su correspondencia o no con la posible área epileptógena.
5.9.5. – Estudios Neuropsicológicos.-
La evaluación neuropsicológica en el tratamiento quirúrgico de la epilepsia pretende obtener los siguientes objetivos:
a. Diagnóstico neuropsicológico: En primer lugar, realizando una valoración cognitiva en el paciente y, en segundo lugar, aportando datos sobre las funciones alteradas e indemnes.
b. Localización del CLE: Esto se hace especialmente importante en aquellos casos en que los estudios de neuroimagen no detectan una posible lesión.
c. Lateralización y dominancia hemisférica en funciones como la memoria y el lenguaje.
d. Efectos de la cirugía y de la desaparición de los fenómenos epilépticos sobre las funciones superiores, tanto en sentido positivo como negativo.
e. Valor predictivo sobre la posibilidad de reinserción familiar y social.
5.9.6. – Exploración prequirúrgica.-
A partir de aquí, si se considera al paciente candidato a tratamiento quirúrgico por sus altas posibilidades de extirpación de dicho CLE sin ocasionar secuelas, en ocasiones se realizan otra serie de estudios neurofisiológicos, de neuroimagen y neuropsicológicos que tienen la característica común de su invasividad. La finalidad es ir delimitando la localización del CLE así como su posible funcionalidad.
Dependiendo de cada paciente y cada U.C.E. estas prueban varían. De forma muy resumida son las siguientes:
5.9.6.1.- Neurofisiológicas.-
Comprende todas las exploraciones que se pueden realizar con los diferentes tipos de electrodos, entre los que destacan:
I.- Electrodos del foramen oval: Se introducen bilateralmente por vía percutánea (a través del foramen oval y cisterna del Ganglio de Gasser) a nivel de la cisterna ambiens, contactando con la cara interna de ambos lóbulos temporales. Su indica-ción principal es la exploración de las epilepsias temporales.

II.- Electrodos subdurales: En forma de tiras o redes de electrodos. Se colocan sobre el córtex cerebral, a través de trépanos o craneotomía. Sirven sobre todo para la exploración del neocórtex, tanto del CLE como de las zonas funcionales cercanas, dado que permiten el registro y estimulación funcional. La metodología neurofisiológica es similar a la Electrocorticografía que, en este caso sería crónica.

III.- Electrodos profundos: Se introducen mediante técnicas estereotáxicas, a través de pequeños trépanos y se sitúan dentro del parénquima cerebral de las zonas seleccionadas previamente. Permiten realizar un estudio EEG tridimensio-nal de las crisis epilépticas, zonas de inicio de la descarga y vías de irradiación (Estudio Estereoelectroencefalográfico). Su indicación queda principalmente para las epilepsias con gran componente de bilateralidad y cuyo CLE se sospeche en cara medial hemisférica.
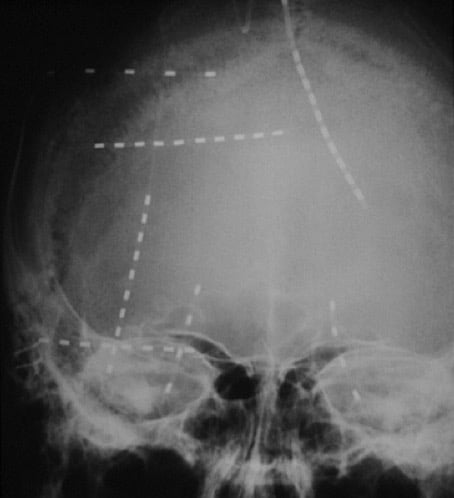
En todas estas exploraciones es ineludible la utilización de las técnicas de monitorización vídeo-EEG ya referidas y técnicas de exploración funcional (potenciales evocados, estimulación eléctrica de las distintas áreas funcionales, obtención de crisis epilépticas espontáneas y provocadas, etc.).
5.9.6.2.- Neuroimagen y Neuropsicológicas.-
Consiste en la realización de Angiografía Cerebral y Test de Wada (inyección e carótida interna de un depresor temporal de la actividad neuronal. La finalidad es aportar datos y referencias anatómicas útiles durante el acto quirúrgico, así como conocer con precisión la dominancia hemisférica, áreas del lenguaje y reserva de memoria.
Al finalizar esta fase se obtienen conclusiones sobre la localización del C.L.E., su extensión y límites, así como su importancia funcional. Se llega así al planteamiento de su resección quirúrgica completa (Objetivo quirúrgico curativo) o parcial (Objetivo quirúrgico paliativo), que se completa con la sección de las vías de propagación de las crisis.
5.9.7. – Resección Cortical
Si con las anteriores exploraciones se ha conseguido delimitar el CLE a extirpar, el paciente es intervenido quirúrgicamente. Esta intervención puede llevarse a cabo bajo anestesia local o general.
La anestesia local se reserva para aquellos casos en que el CLE está próximo a zonas del lenguaje. Exige una gran capacidad de colaboración por parte del paciente. Hoy día esto se puede obviar, en gran parte gracias a la colocación de redes de electrodos subdurales de forma crónica que permiten estudios funcionales muy completos, con el paciente en condiciones de mucha mayor comodidad y capacidad de colaboración.
La anestesia general facilita el acto quirúrgico. Los límites de la corteza cerebral a resecar van a venir dados por el estudio Electrocorticográfico realizado inmediatamente antes, o bien por los resultados obtenidos en los estudios crónicos previos con electrodos subdurales o profundos.
Los procedimientos quirúrgicos admitidos internacionalmente son: resecciones corticales temporales, frontales, parietales, rolándicas, occipitales, amigdalo-hipocampectomías, hemisferectomías y las secciones subpiales múltiples.
Como intervención paliativa sólo se acepta la sección del cuerpo calloso. El resto de intervenciones se admiten como posibilidades a tener en cuenta dentro de programas de investigación que se lleven a cabo dentro de cada U.C.E., dado el alto coste que conllevan y los bajos porcentajes de éxitos.
5.9.8. – Estudio Neuropatológico
Debe ser específico, dirigido por un neuropatólogo y comprender al menos los análisis con microscopía óptica y microscopía electrónica.
5.9.9. – Seguimiento postquirúrgico
Son aconsejables los siguientes controles postoperatorios, con una secuencia mínima y adaptada a cada paciente:
A.- Clínico y Neurofisiológico: Cada 6 meses durante los 2 primeros años. Cada año posteriormente.
B.- Neuroimagen: TAC postoperatorio inmediato. RMN a los 3-6 meses.
C.- Neuropsicológicos: Al año.
D.- Valoración social: Cada año.
5.10.- RESULTADOS
5.10.1.- Resección cortical
En la epilepsia temporal se obtienen unos resultados cercanos o superiores al 90% de pacientes sin crisis. Con el tiempo de evolución tras la cirugía, este porcentaje disminuye y se estabiliza ealrededor del 70%
En las epilepsias extratemporales, el porcentaje de control completo de las crisis está alrededor del 50% de los pacientes intervenidos
5.10.2.- Neuroestimulación
El porcentaje de control de crisis no llega al 10%. En general, las crisis disminuyen más del 50% en su frecuencia en más del 50% de los pacientes.
5.11.- SEGUIMIENTO
Es importante saber que las intervenciones quirúrgicas no se realizan para abandonar la medicación, sino para hacer que un paciente fármaco-resistente se convierta en un paciente fármaco-controlable.
Por lo general, no se modifica la medicación durante 1 año tras la cirugía. Si el paciente está libre de crisis, se comienza a bajar lentamente la medicación, hasta dejar un mínimo o incluso retirarla. Siguiendo las pautas médicas de los pacientes con epilepsia controlable.
PARTE VI – PSICOCIRUGIA
Egas Moniz recibió el Premio Nobel en 1935 por su propuesta y resultados de realización de leucotomías frontales en trastornos psiquiátricos severos. Él le dio el nombre a este tipo de tratamiento quirúrgico.
Spiegel y Wycis, en los años 40, introducen las técnicas estereotáxicas, que disminuyen los riesgos y extensión de las lesiones diseñadas para tratar dichos trastornos.
A continuación, tras un periodo de euforia la Psicocirugía sufrió una parada casi en seco, debido a dos razones fundamentales. Por un lado, valoraciones éticas, de defensa del individuo, que habían sido traspasadas por algunos equipos quirúrgicos. Por otro lado, el avance y mejora muy importante en el tratamiento farmacológico de los trastornos psiquiátricos, que redujo de forma muy considerable el número de paciente de difícil control.
Hoy día se está de nuevo planteando el tratamiento quirúrgico en determinadas enfermedades psiquiátricas de difícil control y que suponen un grave padecimiento para el paciente y su entorno.
En cuanto a las técnicas quirúrgicas, cuya eficacia está probada y se conocen sus posibles resultados adversos, hay que destacar:
6.1.- TECNICAS LESIVAS
El objetivo es lesionar definitivamente una estructura teóricamente implicada en el circuito productor de la enfermedad. Se han realizado con mayor o menor éxito las siguientes técnicas quirúrgicas:
– Cingulotomía.- Reduce la ansiedad, trastornos obsesivos, la agresividad y el sufrimiento en los casos de dolor incoercible.
– Capsulotomía anterior.- Secciona las vías de conexión fronto-talámicas. Propuesta para el trastorno obsesivo-compulsivo, ansiedad y la depresión mayor.
– Tractotomia subcaudada.- Propuesta para tratar la depresión grave y los trastornos obsesivos-compulsivos.
– Amigdalectomía.- Propuesta para tratar la agresividad en pacientes con oligofrenia erética (hiperexcitabilidad, irritabilidad y comportamiento agresivo).
– Hipotalamotomía.- Para tratar la agresividad en el mismo tipo de pacientes con oligofrenia profunda y comportamiento agresivo.
Alguna de estas técnicas e indicaciones se mantienen, aunque el acto quirúrgico se está reduciendo prácticamente a las técnicas radioquirúrgicas en algunos centros. Es probable que el HIFU plantee también otra alternativa quirúrgica.
6.2.- NEUROESTIMULACIÓN
El replanteamiento actual de la Psicocirugía pasa por las siguientes condicionamientos:
A. Diagnóstico psiquiátrico preciso, realizado por equipos independientes al quirúrgico.
B. Atención multidisciplinaria (psiquiatra, psicólogo, neurólogo, neurocirujano)
C. Aceptación por el paciente y familiares
D. Valoración y aceptación de cada caso por el Comité de Bioética del Hospital.
La aparición además de métodos de neuroestimulación en lugar de los ablativos hasta el momento, están ayudando a este nuevo planteamiento, dado que los cambios posibles en la personalidad del individuo no serían definitivos. Permiten un periodo de prueba y, en caso de fenómenos adversos no tolerables, suspender el tratamiento sin haber ocasionado una lesión cerebral definitiva que ya no tiene posibilidad de retorno a la situación basal.
Las principales indicaciones en el momento actual son: Trastorno obsesivo compulsivo, Depresión y agresividad en el síndrome erético. Se están realizando otras intervenciones para trastornos muy graves alimentarios, esquizofrenias, síndrome de Gilles de La Tourette, etc.

La Psicocirugía es probablemente una muestra cercana de lo que queda por desarrollarse dentro del campo de la Neurocirugía Funcional.
La aparición de técnicas diagnosticas no invasivas, que permiten el estudio de la función cerebral, como es el caso de la Magnetoencefalografía.
La existencia de técnicas de exploración neurofisiológica durante el acto quirúrgico, cada vez más sofisticadas y precisas. La aportación de técnicas exploratorias objetivas neuropsicológicas, de la personalidad, calidad de vida, etc., que están mejorando la valoración científica de resultados. La mejora, en fin, de las propias técnicas neuroquirúrgicas, con un descenso casi a 0% de los porcentajes de morbilidad y mortalidad quirúrgica, están abriendo un panorama alentador.
La Neurocirugía se va a llevar a cabo conociendo cada vez más y mejor la función de la zona en la que está trabajando el cirujano. Se va a acceder a nuevas zonas donde implantar células o sistemas que faciliten el acceso local de fármacos. Se van a diseñar cada vez más sofisticados sistemas de neuroestimulación y neuromodulación, que ayude al paciente a superar su enfermedad.
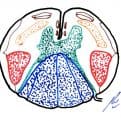

solicito de un correo para realizar una solicitud