Hidrocefalia crónica del adulto
HIDROCEFALIA: DEFINICIÓN
No existe una definición internacionalmente aceptada del término hidrocefalia. Por una parte debe requerir como condición la presencia de un aumento en el volumen del LCR circulante, circunstancia que habitualmente queda patente en forma de dilatación ventricular. Por otra, que exista un desequilbrio entre el volumen que ofrece el cráneo para alojar al encéfalo y el volumen real de todos los compartimentos encefálicos, desequilibrio que deberá ser consecuencia de dicho exceso de LCR.

LCR:
El LCR es la fracción más importante del líquido extracelular del sistema nervioso central (SNC), con un volumen circulante aproximado de 140-150 ml en el adulto y 90 ml en el niño, lo que se corresponde a un 8% del volumen encefálico. El SNC carece de linfáticos, y el LCR sufre un ciclo permanente de renovación y se encuentra en permanente proceso de intercambio con el líquido intersticial neuronal. Sus funciones: amortiguación mecánica y a la compensación inmediata de los incrementos bruscos de presión intracraneal, hace llegar determinados nutrientes al tejido nervioso, elimina las sustancias de desecho que no pueden volver al polo venoso del capilar y actúa como medio de comunicación entre áreas distantes del cerebro transportando neurotransmisores y hormonas.
Es por ello que debemos contemplar el LCR como una extensión del fluido intersticial del SNC, motivo por el que los trastornos en su circulación revisten gran importancia y no menos complejidad.
-PRODUCCIÓN DE LCR:
Clásicamente su producción se sitúa en los plexos coroideos, localizados en las cuatro cavidades ventriculares, en dónde se generaría el 80% del LCR circulante. Probablemente esta visión es solo parcialmente correcta, ya que tras realizar una plexectomía la producción de LCR solo desciende un 40%, por lo que si tenemos en cuenta la hiperproducción compensadora por otros mecanismos ante la falta de la fábrica principal del LCR, es bastante plausible que, en condiciones normales, el plexo coroideo produzca del 50% al 60% del LCR. El porcentaje restante tendría lugar, de forma fundamental, por intercambio con el líquido extracelular a través del epéndimo y los espacios de Virchow-Robin y, con menor importancia, por filtración desde las leptomeninges.
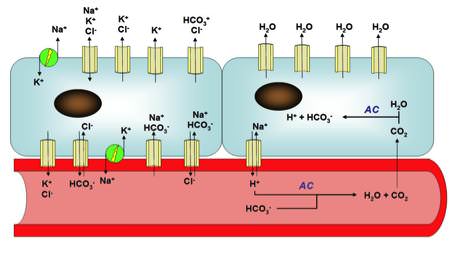
Tanto en el epéndimo como en el plexo coroideo los mecanismos por los que se produce el LCR son similares, La producción de LCR se basa principalmente en el transporte unidireccional de iones, con secreción de Cl-, Na+ y HCO3- hacia la cavidad ventricular y reabsorción de K+ hacia el capilar coroideo, que se logra gracias a la expresión polarizada de proteínas transportadoras en las caras basolateral y apical de la célula epitelial. El gradiente osmótico generado arrastra agua de forma secundaria, completando el proceso de secreción del LCR.
La tasa de producción de LCR es de 0.3 y 0.4 ml/min. Estos valores implican una producción diaria de 400-500 ml y un recambio de la totalidad del volumen de LCR circulante en el sistema nervioso central cada 6-8 horas (3-4 veces/día). Esta tasa de producción sería, en teoría, constante e independiente de la presión intracraneal (PIC), aunque recientes trabajos parecen contradecir este punto, dejando entrever una ligera disminución de la producción de LCR ante aumentos persistentes de la PIC cuando la autorregulación cerebral se encuentra alterada.
La producción de LCR también varía a lo largo del día y parece existir un patrón circadiano en la producción de LCR, relacionado con la actividad del sistema vegetativo y la producción de melatonina. De hecho, los plexos coroideos presentan una rica inervación vegetativa, tanto simpática como parasimpática, y la activación simpática reduce la producción de LCR en un 30% mientras que la parasimpática duplica su formación. Durante el día actúa el sistema nervioso simpático. Durante el descanso nocturno el SNPS la tasa de producción de LCR puede sobrepasar los 0.60 ml/min, y x la vasodilatación cerebral que ocurre como consecuencia de la hipoventilación. Adicionalmente se ha propuesto que la producción de melatonina en la oscuridad, mediada por β1-adrenérgicos, podría ser la responsable de integrar este ciclo circadiano.
La edad influye en la capacidad de los plexos coroideos para producir LCR, ya que el estrés oxidativo altera las diversas funciones enzimáticas que, son necesarias para ello. Como consecuencia de estos cambios la producción de LCR disminuye en el anciano hasta en un 40%, dificultando la eliminación de tóxicos y el transporte de hormonas y neurotransmisores. Si a esta circunstancia añadimos una capacidad de reabsorción menor, el resultado es una importante disminución en el recambio del LCR, generando un escenario que predispone para el desarrollo de enfermedades neurodegenerativas en los individuos de edad avanzada.
Probablemete la vasopresina (AVP) es la hormona de mayor importancia para la homeostasis iónica y volumétrica del encéfalo, encontrándose receptores V1 en el plexo coroideo y siendo éste la fuente fundamental de AVP del LCR. A niveles muy elevados –como los generados por una hemorragia masiva, hipoxia cerebral o durante elevaciones mantenidas de la PIC– la AVP es capaz de disminuir la producción de LCR. Sin embargo, a niveles fisiológicos fundamentalmente controla la concentración de Cl- en el LCR.
– CIRCULACIÓN DEL LCR
La circulación del LCR es un mecanismo pasivo dependiente del latido cardíaco. Durante la sístole los capilares cerebrales se replecionan, el volumen sanguíneo cerebral aumenta y, por tanto, el parénquima encefálico se expande, provocando un efecto de prensa hidráulica que empuja el LCR de forma centrípeta y crea un gradiente de presión cráneo-caudal. Durante la diástole el fenómeno ocurre a la inversa, vaciándose los capilares cerebrales y retrayéndose el parénquima cerebral, lo que provoca que una parte del LCR circule en dirección contraria.
Asumiendo que la mayor parte del LCR se produce en los ventrículos laterales, durante la sístole cardiaca éste circula hacia el III ventrículo por los agujeros de Monro, desde donde accede al IV ventrículo a través del acueducto de Silvio. A partir de este punto el LCR pasa a la cisterna magna por los agujeros de Luschka y Magendie, descendiendo por la región posterior del espacio subaracnoideo del agujero magno hasta llegar a la teca espinal. Al llegar a la región lumbar, el LCR rodea el cono medular y la cola de caballo, accediendo al espacio subaracnoideo raquídeo anterior, desde donde asciende hasta alcanzar las cisternas basales y, finalmente, la convexidad de los hemisferios.
Durante todo este recorrido el LCR circula siguiendo un patrón de flujo laminar, incluso en el acueducto de Silvio, con su milímetro escaso de diámetro. Cuando existe algún tipo de dificultad para esta circulación el flujo se torna turbulento, fenómeno que clásicamente se describe como hiperdinamia y que aparece en las secuencias de densidad protónica de RM como vacíos de señal a nivel del acueducto que, en ocasiones, se extienden hacia el III y/o IV ventrículos.
– REABSORCIÓN DEL LCR
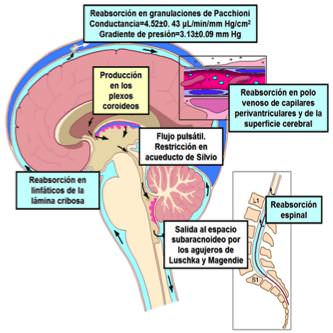
Clásicamente se admite que el LCR se reabsorbe en las granulaciones aracnoideas que se localizan en la convexidad cerebral y en las raíces nerviosas. Estas estructuras son una proyección del espacio subaracnoideo hacia el interior de los senos durales y en ellas el LCR se encuentra separado del torrente sanguíneo únicamente por el endotelio venoso, el epitelio plano de la membrana aracnoidea y una mínima cantidad de matriz colágena, existiendo áreas de aproximadamente 300 μm en las que el contacto entre endotelio y aracnoidocito es íntimo.
La concepción tradicional asume que la fuerza que guía la reabsorción del LCR en la granulación aracnoidea es el gradiente de presión existente entre el espacio subaracnoideo y la circulación venosa, comportándose la granulación como una mera válvula unidireccional.
Sin embargo, este modelo clásico presenta un inconveniente que hace plausible la existencia de otros mecanismos reabsortivos: las granulaciones de Pacchioni no se desarrollan hasta después del nacimiento. Se han postulado como lugares adicionales para la absorción del LCR los capilares del tejido neural y los linfáticos extracraneales (fundamentalmente los localizados en la lámina cribosa y la submucosa nasal). En estas concepciones alternativas la función primordial de las granulaciones aracnoideas sería regular la presión de pulso del LCR una vez las fontanelas han cerrado y facilitar la evacuación de LCR en situaciones de PIC elevada.
Los linfáticos extracraneales, podrían ser uno de los lugares preferentes para la reabsorción del LCR, ya que éste circula alrededor de la fila olfatoria por las extensiones del espacio subaracnoideo. El perineuro que envuelve los filetes olfatorios se fusiona en su capa más externa con los capilares linfáticos, produciendo una serie de conductos que conectan el espacio subaracnoideo y el sistema linfático cérvico-facial.
CLASIFICACIÓN DE LAS HIDROCEFALIAS:
No existe una clasificación universalmente aceptada para las mismas.
– Desde el punto de vista fisiopatológico las dividimos en :
• Por exceso de secreción de LCR: hipersecretoras
• Por obstrucción vías de circulación: obstructivas
• Por trastornos de la reabsorción: arreabsortivas
– Dandy y Blackfan propusieron en 1913 una clasificación basada en la detección de un colorante en el LCR obtenido por punción lumbar tras su inyección en el ventrículo lateral: si el LCR era claro se presuponía la existencia de una obstrucción a su circulación, denominando entonces a la hidrocefalia como no comunicante (obstructiva), y si el LCR lumbar aparecía teñido se presuponía que el problema se encontraba en los mecanismos de reabsorción, denominando a la hidrocefalia como comunicante (arreabsortiva).
– Si nos fijamos en su desarrollo ontogénetico las hidrocefalias podrían muy bien clasificarse en congénitas y adquiridas.
– Si las clasificamos partiendo de la forma en que se instaura su clínica podríamos hacerlo en agudas, subagudas o crónicas.
– Y dependiendo de la dinámica del LCR: PIC alta, media o baja
– Hidrocefalia ex vacuo: Este tipo de hidrocefalia es en realidad una dilatación de los ventrículos que se debe a una pérdida de tejido cerebral (atrofia cerebral), generalmente, como parte del envejecimiento normal, pero acelerado o acentuado por ciertas enfermedades (p. ej., demencia senil similar a Alzheimer, síndrome de Jakob-Creutzfeldt). No se trata de una hidrocefalia genuina.
ETIOLOGÍA
Las causas de hidrocefalia son múltiples, aunque -exceptuando quizá el periodo neonatal y los pacientes con hidrocefalia crónica del adulto- dos etiologías son responsables de la mayor parte de las hidrocefalias: hemorragias intracraneales y neoplasias del sistema nervioso central. Es conveniente recordar que, dado que la mayor parte de las hidrocefalias son adquiridas, en un porcentaje no despreciable el trastorno de circulación del LCR va a ser temporal, requiriendo únicamente medidas transitorias para su control, y en otro gran porcentaje la hidrocefalia va a poder resolverse tratando su causa.
La etiología va a depender de la edad del paciente y de la forma de presentación. Así en los neonatos las causas más frecuentes de hidrocefalia son las malformaciones congénitas (estenosis acueducto, malformación de Chiari, Dandy Walker, tumores congénitos)y las hemorragias de matriz germinal, mientras que en los niños mayores comienzan a aparecer hidrocefalias secundarias a tumores, traumatismo cráneo-encefálicos, meningitis o hemorragias cerebrales. En el adulto joven la mayor parte se deben a las mismas causas que hemos mencionado anteriormente, si exceptuamos un grupo de hidrocefalias de instauración crónica, que habitualmente presentan macrocefalia y gran ventriculomegalia, y cuya causa se cree congénita en la mayor parte de las ocasiones. A este último subgrupo se le denomina ventriculomegalia oculta de larga duración del adulto (Longstanding Overt Ventriculomegaly of the Adult; LOVA). En los pacientes mayores es típica la hidrocefalia normotensiva o crónica del adulto.
HIDROCEFALIA CRÓNICA DEL ADULTO:
La Hidrocefalia Crónica del Adulto (HCA) fue originalmente descrita por Hakim en 1964 con motivo de su tesis doctoral publicada en la Universidad Javierana de Bogotá, Colombia. Este síndrome, más conocido como hidrocefalia normotensiva, se caracteriza, en su forma clínica completa, por la coexistencia de alteraciones de la marcha, incontinencia de esfínteres y un deterioro cognitivo progresivo. El cuadro se asocia a una dilatación variable del sistema ventricular y a una presión de líquido cefalorraquídeo (LCR) frecuentemente normal.
– EPIDEMIOLOGÍA
Incidencia: 0.2-5.5 casos nuevos/100.000 hab/año
Prevalencia: 0.003% en < 65años y 0.2-2.9% en >65años
6% de todos los casos de demencia
– FISIOPATOLOGÍA:
En condiciones normales existe un equilibrio entre las presiones del LCR, el parénquima cerebral y el espacio subaracnoideo. Cuando aparece el obstáculo que aumenta la resistencia a la circulación, y el LCR continua su producción y su débito, se aumenta la presión dentro de los ventrículos y se establece un gradiente de presión hacia el parénquima y el espacio subaracnoideo.
El gradiente de presión establecido, origina una fuerza radial que dilata los ventrículos. El parénquima cerebral, comparado con un material visco-elástico (con la edad se torna más plástico que elástico) sufre esfuerzos tangenciales que determinan un daño mecánico.
El espacio subaracnoideo se colapsa y se vacía, poniendo la corteza en contacto con la duramadre y la bóveda ósea, infinitamente menos compliance que el parénquima, recibiendo la casi totalidad de la fuerza radial expansiva.
La dilatación para, equilibrando las presiones a niveles cada vez mas altos, hasta que sobre viene la muerte del paciente.
La mayoría de las hidrocefalias no evolucionan hacia la hipertensión intracraneana terminal, tienden a volverse crónicas, coexistiendo una presión aparentemente normal y la dilatación. Esta evolución puede explicarse por diferentes mecanismos:
– Parece haber una disminución en la producción de LCR;
– de otro lado, existe un aumento progresivo de las capacidades de absorción:
La distensión ventricular origina disyunción de las células ependimarias, explicando la reabsorción transependimaria. Igualmente a través de los espacios perivasculares y de los nervios craneanos.
Estos mecanismos hacen que el gradiente y la hidrocefalia paren, la presión se torna normal, con una dilatación ventricular fija de grado variable y sobretodo, asintomática.
– CLÍNICA:
Aunque la descripción de la clínica propia de las formas crónicas de hidrocefalia se atribuye a Solomon Hakim, quien en su tesis doctoral describió el “Síndrome hidrocefálico en el adulto con presión normal del LCR”, probablemente la primera referencia bibliográfica fue realizada en 1936 por Riddoch en un caso de quiste coloide del III ventrículo. A pesar de ello, y de que la sintomatología va más allá de la descrita inicialmente por Hakim y Adams en 1965, la clínica de la hidrocefalia queda definida por la triada consistente en apraxia de la marcha, demencia e incontinencia de esfínteres.
Esta triada se encuentra presente en el momento del diagnóstico en el 50-75% de los casos. Lo habitual es que el síndrome comience de forma insidiosa por uno de los ejes clínicos, casi siempre el trastorno de la marcha, al que luego suelen añadirse el resto de los síntomas. El retardo medio entre el debut y el diagnóstico es extremadamente variable y depende fundamentalmente de la rapidez con la que evoluciona la enfermedad. No es infrecuente que la enfermedad fluctúe, empeorando cuando el paciente presenta fiebre o una alteración metabólica. Si se deja evolucionar la clínica el enfermo se deteriora progresivamente, llegando al mutismo acinético e, inclusive, al estado vegetativo.
– TRASTORNOS MOTORES
La marcha es, sin lugar a dudas, el síntoma más frecuente de la tríada y afecta al 95% de los enfermos, siendo el único síntoma objetivable en el 20% de ellos. Sin embargo, no es específica de esta patología y no existen datos clínicos patognomónicos que puedan identificarla. Sus principales peculiaridades son la dificultad para su inicio, el paso corto y de altura muy reducida, el triángulo de sustentación aumentado, la imposibilidad para la realización de los giros y el desequilibrio, siendo globalmente titubeante e insegura, por lo que no son infrecuentes las caídas. Tanto el sujeto como la familia suelen referir que el enfermo “se encuentra como pegado al suelo” (marcha magnetizada), pero que a pesar de ello cuando intenta caminar tiene tendencia a caerse hacia atrás o hacia los lados. Las caídas resultan secundarias a la inestabilidad de la marcha y a la existencia de un trastorno del control postural -muy probablemente consecuencia de la disfunción de las conexiones entre el sistema vestibular, la formación reticular y los núcleos de la base.
La combinación de isquemia y estrés tensil afecta al funcionamiento de los núcleos de la base y a los fascículos aferentes y eferentes subcorticales. Las conexiones entre el núcleo lenticular, el núcleo ventral del tálamo y la corteza suplementaria se alteran, provocando una distorsión del control motor de los movimientos, que se ve amplificada por las señales anormales que, procedentes del córtex cerebral (áreas pre y postrrolándicas, corteza frontal superior y porción anterior del gyrus cinguli), alcanzan la formación reticular del tegmentum mesencefálico. El trastorno motor es más evidente en las extremidades inferiores, debido a la proximidad a la pared ventricular de las fibras del fascículo cortico-espinal que se dirigen a ellas.
Entre el 68% y el 75% de los casos presentan fenómenos motores adicionales no atribuibles a otras patologías intercurrentes. Fundamentalmente éstos se conforman como un síndrome acinético-rígido, en el que la bradicinesia de las extremidades superiores es –contrariamente a lo establecido en la concepción clásica de la hidrocefalia normotensiva- uno de los hallazgos más frecuentes. El parkinsonismo es la forma clínica de debut en el 5-10% de los pacientes con hidrocefalia crónica del adulto y, al igual que la mayor parte de los síntomas y signos motores, suele responder adecuadamente a la derivación licuoral. Aparentemente la afectación del sistema extrapiramidal se debe al compromiso de los haces que, rodeando el tercer ventrículo, conectan el locus niger con el estriado, el tálamo y el núcleo caudado.
Los signos piramidales, como la hiperreflexia o la respuesta cutáneo-plantar extensora o indiferente, tampoco son un hallazgo extraño, y no deben hacernos pensar en la concurrencia de otra enfermedad a menos que observemos signos de focalización cortical como paresias, afasias, agnosias o apraxias.
-DÉFICIT COGNITIVO
El deterioro de las funciones superiores es evidente para el paciente o su familia en el 75% de los casos. La clínica de este eje suele manifestarse algunos meses después del inicio del trastorno de la marcha, aunque en aproximadamente un 5% de los pacientes es la única sintomatología existente en el momento del diagnóstico.
Estas alteraciones de la esfera cognitiva responden a un patrón fronto-subcortical, por lo que, en ausencia de otra patología neurológica concomitante, no deben detectarse signos de focalización cortical o, en todo caso, no deben dominar la clínica del paciente. El inicio suele ser insidioso, afectando a la memoria de fijación, motivo por el que los enfermos se quejan de “olvidos” y muestran una baja puntuación en las pruebas de valoración de la memoria reciente.
Otras características que se detectan con elevada frecuencia en este tipo de hidrocefalia son apatía, indiferencia al medio, enlentecimiento cognitivo y alteración de la atención y concentración, por lo que estos pacientes frecuentemente son diagnosticados de padecer un síndrome depresivo. Además se afectan también las capacidades visuo-espaciales y visuo-constructivas, lo que provoca –en conjunción con los trastornos motores- un importante déficit del grafismo.
A este heterogéneo cuadro clínico se suma la posibilidad de que estos pacientes presenten grados variables de sintomatología psiquiátrica, que incluso puede llegar a ser predominantes
La afectación de los circuitos neuronales que se establecen entre los lóbulos frontales y los núcleos de la base determinan la aparición de un deterioro cognitivo de perfil subcortical. Éste se exacerba al implicarse también las conexiones asociativas entre ambos lóbulos frontales y entre éstos y el sistema límbico.
– ALTERACIÓN DEL CONTROL DE ESFÍNTERES
Es un síntoma infrecuente fuera de la tríada clínica completa, dado que suele ser el último en aparecer. Se presenta de forma aislada en menos del 1% de los pacientes, y en combinación con otro síntoma en aproximadamente un 10%.
Suele comenzar de forma insidiosa como urgencia urinaria, seguida de incontinencia urinaria ocasional, que a la larga suele hacerse continua pudiendo ser acompañada de incontinencia fecal. En los pacientes con la triada completa no es infrecuente observar indiferencia ante los lapsos de incontinencia (incontinencia del lóbulo frontal).
Se han propuesto diferentes mecanismos para explicar los problemas esfinteríanos de estos pacientes. Probablemente el más aceptado sea la hiperreflexia del músculo detrusor, debida a la liberación del control nervioso supraespinal de la vejiga (vejiga neurógena). También se implica el deterioro psico-intelectual, en lo que se ha denominado “anosognosia miccional”, y que sería superponible al existente en otras demencias con afectación frontal bilateral. El problema se agrava por el deterioro de la marcha que sufren estos pacientes, que interfiere en su comportamiento miccional normal.
Por último, los trastornos motores alteran también la función esfinteriana, inicialmente como consecuencia de la afectación de las fibras sacras del fascículo córtico-espinal, aunque la alteración de la función de los lóbulos frontales –implicada en el control de los esfínteres– también contribuye a la incontinencia que presentan estos pacientes.
– OTRA SINTOMATOLOGÍA
De forma ocasional puede aparecer sintomatología adicional, de significación y correlación dudosa con la hidrocefalia:
Cefalea: Es el síntoma adicional que más frecuentemente refieren los pacientes, encontrándose presente hasta en el 15% de ellos. La mayor parte de los casos corresponden a hidrocefalias secundarias.
Epilepsia: Entre el 2.3% y el 15% de los pacientes pueden padecer crisis comiciales de forma aislada o repetida. No existe ninguna teoría patogénica demostrada que correlacione la hidrocefalia crónica del adulto con la génesis de focos epileptógenos. Un porcentaje importante de estos pacientes se corresponde con hidrocefalias secundarias.
Disfunción hipotálamo-hipofisaria: La dilatación del tercer ventrículo y los episodios de elevación de la presión intracraneal pueden ocasionar problemas endocrinos, al alterar el funcionamiento del eje hipotálamo-hipofisario, y disfunción de los órganos circumventriculares. La alteración endocrina suele aparecer como un hipopituitarismo, aunque los trastornos de la homeostasis del volumen y la osmolalidad plasmática tampoco son excepcionales.
– DIAGNÓSTICO DIFERENCIAL:
Presentaciones similares:
- – Enf. neurodegenerativas: EA, Parkinson, cuerpos de Lewy, Huntington, demencia frontotemporal, encefalopatía espongiforme…
– Demencia vascular: enf. cerebrovascular, demencia multiinfarto, enf Binswanger, CADASIL, insuf.vertebrobasilar
– Otras casuas de hidrocefalia
– Infecciones: lyme, VIH, sífilis
– Alteraciones urológicas: ITU, HBP…
– Otras: déficit B12, enf colágeno, depresión, TCE, Chiari, carcinomatosis meníngea…
– DIAGNÓSTICO:
Las pruebas deben intentar discernir entre una verdadera hidrocefalia y una dilatación ventricular ex-vacuo provocada por una patología cuyas manifestaciones clínicas remeden las de una hidrocefalia crónica (p.e. enfermedad de Alzheimer, demencia multi-infarto o encefalopatía subcortical de Binswanger). En este sentido el neurocirujano debe tratar de identificar aquellos pacientes que van a beneficiarse de la colocación de una derivación licuoral, buscando datos o perfiles que diferencien el enfermo potencialmente tratable de aquel que no lo es.
En la actualidad no se dispone de ninguna prueba complementaria que permita, por si sola, reconocer a los pacientes con buena respuesta al tratamiento, siendo necesaria una aproximación a partir de la clínica y de herramientas diagnósticas que, en muchas ocasiones, requieren la práctica de procedimientos invasivos al paciente.
a) NEUROIMAGEN ESTRUCTURAL
1- TOMOGRAFÍA COMPUTARIZADA
Es la prueba inicial que debe solicitarse ante la sospecha de una hidrocefalia y es también útil en el seguimiento de los pacientes portadores de una derivación licuoral. Los diversos índices ventriculares permiten este objetivo, siendo el más ampliamente utilizado el índice bifrontal de Evans (IE).(distancia entre astas frontales donde se ve Monro/distancia máx entre tablas internas). La presencia de un IE >0.30 es definitoria de dilatación ventricular, categorizándose ésta en función de su valor ( (Leve=0.30-0.45, Moderada=0.45-0.55, Grave >0.55
2- RESONANCIA MAGNÉTICA
La primera utilidad, tanto en casos de presentación aguda como crónica, es el diagnóstico etiológico, ya que permite visualizar con total nitidez estructuras como el acueducto de Silvio, permitiendo el diagnóstico de seguridad de patologías como las estenosis del acueducto primarias y secundarias.
La segunda utilidad es la valoración de las hipodensidades periventriculares visualizadas en la TC y que, clásicamente, se consideraban edema transependimario. Con la RM se ha podido demostrar que muchas de las hipodensidades periventriculares se corresponden con áreas de isquemia y no con zonas de edema periependimario.
También ha aportado nuevos hallazgos en la morfología del sistema ventricular hidrocefálico. La presencia de adelgazamiento del cuerpo calloso, con elevación y rectificación de su contorno (ángulo de cuerpo calloso <90º: HCA, >90º: atrofia), así como aparición de punteado hiperintenso en su cara endoventricular, parecen característicos de la hidrocefalia. De igual forma, se describe como típica de esta entidad la apariencia cóncava del suelo del tercer ventrículo, con ensanchamiento de sus recesos quiasmático, infundibular y suprapineal.
Los cambios en la hidrodinámica del LCR hacen que su flujo se torne turbulento en aquellos puntos en que debe atravesar conductos angostos. Esta situación provoca un vacío de señal en RM que se visualiza mejor en las secuencias de densidad protónica, y aunque puede observarse en sujetos normales en el acueducto, su extensión al III y IV ventrículos se toma como un signo de flujo hiperdinámico del LCR y, por tanto, de hidrocefalia. Las secuencias de cine-RM mediante contraste de fase permiten la obtención de valores de volumen/latido y de velocidad a nivel del acueducto de Silvio, lo que posibilita el establecimiento de rangos de normalidad y de un límite que al ser sobrepasado es definitorio de flujo hiperdinámico.
En los pacientes con hidrocefalia el volumen latido es mayor y la dirección se encuentra invertida, es decir, en vez de ser cráneo-caudal es caudo-craneal. Las velocidades sistólica, diastólica y media se encuentran aumentadas a más del doble. Hemos de tener en cuenta que al menos una tercera parte de los pacientes con hidrocefalia van a presentar valores normales de velocidad en el acueducto (hidrocefalias normodinámicas). La presencia de hiperdinamia es un signo de buen pronóstico en cuanto a la respuesta valvular, pero su ausencia no hace imposible el diagnóstico de hidrocefalia.
b) NEUROIMAGEN FUNCIONAL
1- PERFUSIÓN CEREBRAL
Existen diversas técnicas que permiten valorar el FSC regional, entre las que se encuentran la TC de perfusión (pTC), la RM de perfusión (pRM), la tomografía computarizada por emisión de fotón simple (SPECT) con HMPAO-Tc99m o la tomografía por emisión de positrones (PET) con agua marcada con O15. En la hidrocefalia se objetiva una disminución del FSC a nivel subcortical.
2- METABOLISMO CEREBRAL
Los estudios de PET con FDG (2-desoxiglucosa marcada con F18) son fundamentalmente útiles para intentar diferenciar la hidrocefalia de la enfermedad de Alzheimer, ya que en la primera se detecta un hipometabolismo global, mientras que en la segunda la depresión metabólica afecta sobre todo al cortex temporal, cingulado posterior y parietal asociativo.
c) EVACUACIÓN DE LCR
1- PUNCIÓN LUMBAR EVACUADORA: TEST DE WIKELSOE
Es una prueba de fácil realización, aunque idealmente debe practicarse una evaluación cuantitativa de la marcha y las capacidades cognitivas antes y después de la punción lumbar. Ésta debe evacuar suficiente cantidad de LCR, recomendándose la extracción de 40-50 ml, aunque en sus casos iniciales Hakim notase mejoría con tan solo 15 ml. Al igual que ocurre tras la diversión licuoral, el parámetro que suele ser más sensible a la hora de mostrar mejoría en esta prueba es la marcha.
La punción lumbar evacuadora tiene un valor predictivo positivo muy elevado (cercano al 100%), pero una sensibilidad muy baja (entre el 25% y el 60%). Por tanto, y a pesar de su sencillez, creemos que no debe emplearse de forma aislada, ya que su valor discriminativo es bajo (predictividad global del 50%), llevando a negar la posibilidad de tratamiento quirúrgico a un porcentaje de pacientes no despreciable con capacidad de mejoría.
2- DRENAJE LUMBAR CONTÍNUO
Requiere la implantación de un catéter intratecal a través del que se drenan 10 ml/h de LCR durante un periodo aproximado de 72 horas, consiguiendo volúmenes de débito globales en torno a los 500 ml. dde Antes y después del drenaje diagnóstico de LCR se realiza una valoración clínica cuantitativa.
Esta prueba mejora, sobre todo, la sensibilidad de la punción lumbar evacuadora, alcanzando valores del 50-100% dependiendo de las series. La predictividad global varía entre el 58% de la serie de Walchenbach y el 100% de la de Haan. Actualmente, y en conjunción con la hidrodinámica del LCR, es una de las pruebas diagnósticas recomendadas en la hidrocefalia crónica por el INPH Guideline Study Group (Marmarou y cols) en las “Guidelines for the diagnosis and management of idiopathic normal pressure hydrocephalus” publicadas en el 2005.
d) HIDRODINÁMICA LICUORAL
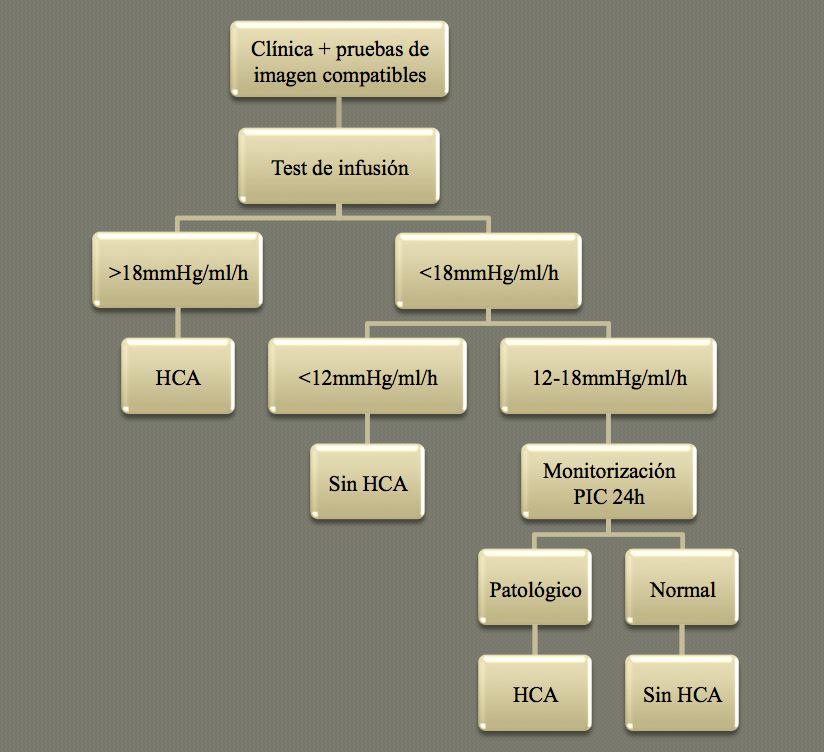
La evaluación de la hidrodinámica del LCR mediante test de infusión aporta datos acerca de la resistencia al drenaje del LCR y la distensibilidad del sistema cráneo-espinal, que poseen valor predictivo sobre la respuesta a la derivación valvular en la hidrocefalia crónica
1- TEST DE INFUSIÓN CONTINUA DE KATZMAN
Infusión a una tasa de 1.65 ml/min (99 ml/h) y fijamos la velocidad de la inscriptora en 1 cm/min. Proseguimos la prueba hasta alcanzar el estado de equilibrio (situación que suele conseguirse a los 15-20 minutos de iniciada la infusión). Si la PIC sobrepasa los 50 mm Hg y el paciente muestra cefalea, nauseas, desorientación o cualquier otro síntoma sospechoso de repercusión aguda de la presión sobre el tejido encefálico, el test se toma como positivo y la prueba se suspende.
La RCSF depende de la edad del paciente, por lo que en su valoración debemos tener dicho parámetro en consideración.
Nosotros, siguiendo el criterio de más amplia difusión, utilizamos como límite inferior para indicar la cirugía 12 mm Hg/ml/min. De todas formas, este test debe ser interpretado también con un criterio cualitativo, ya que en ocasiones la RCSF se sitúa dentro de límites normales, pero en el estado de equilibrio comienzan a aparecer ondas lentas que traducen un reserva adaptativa disminuida, situación en la que nosotros consideramos la prueba también patológica a pesar del resultado de la RCSF.
e) REGISTRO CONTINUO DE PRESIÓN INTRACRANEAL
Junto con los estudios de dinámica del LCR es quizá la prueba diagnóstica de mayor utilidad, aunque presenta el problema de su agresividad y de requerir gran colaboración por parte del paciente y de su familia.
En principio puede emplearse cualquier tipo de sensor (DVE, sensor PIC, sensores epidurales) para realizar el registro.
En la hidrocefalia es tanto o más interesante poder detectar adecuadamente los trazados anormales (p.e. ondas B) que el valor de la PIC media.
Debe conseguirse un registro nocturno que incluya sueño REM, administrando si es necesario hipnóticos de la familia de las benzodiazepinas (p.e. zolpidem o zopiclona), porque durante esta fase aparecen mayor cantidad de ondas anormales. Lo habitual es obtener el registro durante dos noches consecutivas, prolongándolo durante más tiempo si el trazado fuese dudoso, defectuoso o se encontrase artefactado.
En condiciones normales el registro es estable, con una amplitud limitada de 2-3 mm Hg y escasa variabilidad, solamente alterada por movimientos, cambios de postura o maniobras de Valsalva.
Valores normales PIC 5-15mmHg. El aumento de la PIC describe una serie de ondas patológicas, de mayor frecuencia de aparición nocturna.
– Ondas A (ondas Plateau): son menos frec en la HCA. Aparecen junto con signos de HITC
– Ondas B, aparecen con mucha mayor frec en la HCA, especialmente en la fase REM, suelen agruparse en trenes de ondas que duran 2-3min.
La interpretación de las ondas patológicas y su relación con la HCA es difícil, las ondas A se consideran patológicas en sí mismas, pacientes con ondas A, mejoran tras la derivación. Ondas B, se considera que pacientes con menos del 5% de ondas B en 24 h de registro no mejorarán después de la derivación, se considera fisiológico, si más del 50% de ondas B, mejorarán. Entre 5 y 50% no se puede predecir su respuesta a la derivación.
– ALGORITMO DIAGNÓSTICO:
– TRATAMIENTO:
SISTEMAS VALVULARES
Su tto habitualmente se realiza mediante la colocación una derivación de LCR, siempre con dudas sobre la indicación quirúrgica y la válvula a utilizar.
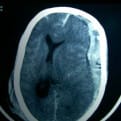
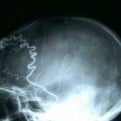
La filosofía de las derivaciones licuorales es simple a la vez que efectiva: evacuar LCR del sistema ventricular o la teca lumbar a otro compartimento del organismo donde pueda ser reabsorbido.
Según los últimos datos disponibles del estudio que está siendo realizado por la Universidad de Heidelberg, en la actualidad se encuentran disponibles en el mercado >2200 modelos valvulares diferentes, que responden a >140 construcciones y >550 rangos de presión. Básicamente podríamos clasificar estos sistemas dentro de tres grandes grupos: válvulas de presión diferencial, válvulas reguladoras de flujo y válvulas gravitacionales. Estos sistemas pueden incorporar además dispositivos para controlar el efecto sifón, bien en el propio cuerpo de la válvula o intercalados a lo largo del catéter distal.
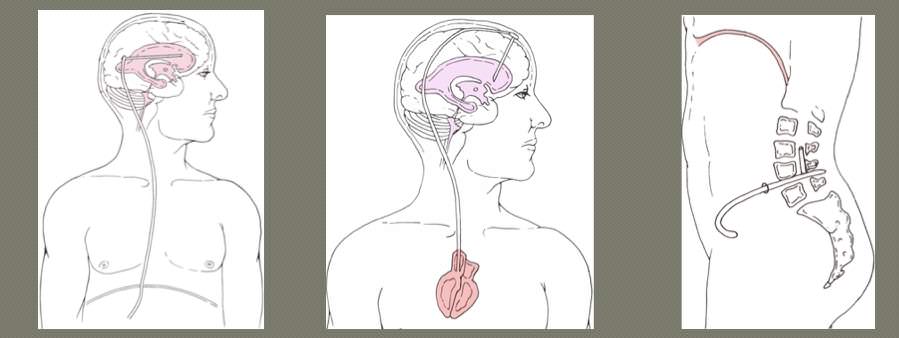
– VÁLVULAS DE PRESIÓN DIFERENCIAL
Son las más utilizadas en la actualidad, se basan en el juego de presiones entre el sistema valvular y la PIC. En posición vertical se abren de forma inmediata y presentan riesgo de hiperdrenaje a causa del aumento brusco de presión hidrostática en esa posición. Existen dispositivos que minimizan este riesgo: dispositivos antisifón y válvulas de presión ajustable (permiten ajustar la presión de apertura desde el exterior mediante un programador magnético propietario).
– VÁLVULAS REGULADORAS DE FLUJO:
Pretenden conseguir reproducir la hidrodinámica normal del LCR basándose en el control de la resistencia al flujo y no en el control de la presión. Son dispositivos de baja resistencia a flujos bajos y de alta resistencia a flujos altos, manteniendo resistencias al drenaje de LCR por encima de lo normal. No es infrecuenten que presenten hipodrenaje a causa de la limitación estricta de flujo, al no poder asumir, en muchas ocasiones, el alto flujo que porecisan los pacientes con HCA en las elevaciones nocturnas de la PIC. En desuso por tendencia a obstruirse.
– VÁLVULAS GRAVITACIONALES:
Son válvulas de presión diferencial, pero que fundamentan su funcionamiento a partir de la posición del paciente y el efecto gravitacional, presentando 2 posiciones de apertura (a diferente presión), en bipedestación y en decúbito, pudiendo funcionar, por tanto, como válvulas de baja presión (posición horizontal),pero disminuyendo drásticamente el riesgo de sobredrenaje.
– RESULTADO:
Entre el 70 y el 90% de los pacientes con HCA obtienen buenos resultados a largo plazo, comparados con su estado preoperatorio. El síntoma que más mejora es la incontinencia, seguido de la alteración de la marcha y finalmente de la demencia.Los pacientes con sólo demencia no suelen responder al shunt. Responden mejor cuando los síntomas llevan poco tiempo.
CONCLUSIONES:
La obtención de buenos resultados quirúrgicos requiere de una adecuada selección de los pacientes, por medio de la combinación de hallazgos clínicos, neuroimagen estructural y pruebas de evacuación e infusión de LCR.
Excelente presentación del tema. Los resultados con derivativa requieren mayor evolución.
Hola,me diagnosticaron hidrocefalia por una obstrucción en el acuoducto de silvio ,tengo 28 años y sufro de dolor de cabeza constante , por lo cual comencé con examenes ,scanner ,resonancia y medición de Lcr , actualmente Aun no me operan pero me gustaría saber si la calidad vida mejorará después de la cx , si el dolor de cabeza ya pasara y si es necesario la cirugia o se puede seguir con la vida normal solo tomando medicamentos para el dolor de cabeza
Al obstruirse el LCR dejará de circular acumulándose por lo que por un lado deja de enfriar y proteger, cosa que hace cuando circula entre el cerebro y el cráneo, y por otro lado presionará al primero contra el segundo, en adultos el cráneo es óseo por lo que no cederá provocando mas dolor.
Una fenestración (apertura de «ventana», de allí el nombre) en el tamiz de la cisterna permitirá que circule el líquido con resultados inmediatos.
Mi hija sufrió hace unos meses una hemorragia Subaracnoidea que le produjo una Hidrocefalia, no tiene problemas neurológicos, no la operaron, le dieron el alta y solo le queda un poco de rigidez en el cuello y dolor de cabeza, unos días más fuertes y otros soportables, hace prácticamente vida normal pero sigue teniendo mucho líquido en el cerebro y los ventrículos dilatados. Me podrían decir en qué le puede afectar eso con el paso del tiempo?….. Los neurocirujanos me dicen que la hidrocefalia podría ser de nacimiento y se haya descubierto de manera accidental debido a la hemorragia, de… Leer más »
A mi mama de 80 años, le diagnosticaron Hidrocefalia Normotensiva, después de presentar los síntomas descritos: Alteración de la marcha, descontrol de esfínteres, memoria un poco perdida, incapacidad para comunicarse de forma fluida, sin embargo, unos días presentaba comunicacion coherente y recuerdos y otros no. Hace aproximadamente 15 días, le colocaron la válvula programable. En los primeros días su actitud fue alentadora, ya que mejoro los movimientos corporales, la comunicación y algunos recuerdos que fueron evidenciados saliendo de quirófano ya que estuvo muy activa y con mejoría en el control de esfínteres. Pero, después de estos 15 días a desmejorado… Leer más »
Buenas tardes necesito de su apoyo que ampolla puedo colocar a mi mamá a su fuerte dolor de cabeza producto de su operación de hidrocefalia ayúdenme xfavor.
Buenas tardes disculpe mi madrecita tiene 67 años ah sí operada de aneurisma en el lado izquierdo el 7 de octubre del año 2021 y al despertar estuvo inerte 3 meses hasta que reaccionó y solo mueve la parte derecha y el lado izquierdo está muerto intenta hacer movimientos ya que le eh estado haciendo terapia en casa mediante YouTube ahora después de 8 meses le detentan que estaba haciendo hidrocefalia y proceden a operarla recuerda todo pero se aqueja de fuerte dolor que grita del dolor el medico me indico que solo le de paracetamol pero no le Calma… Leer más »
Mi nombre es Alicia tengo 73 años hace un año me diagnostican Hidrocefalia Normotensiva y tengo un marcapasos Comencé con problemas al caminar desde el 2019 ingrese al 2020 ( plena pandemia) , creyendo que era vértigo y con todas las características de HCN pero no lo sabía. En el 2021 mi estado era deplorable , muy nerviosa y falta total de concentración un otorrino que vio una TOC me deriva a un neurocirujano y de ahí fue una loca carrera de estudios ( me trasladaban en silla de ruedas) caminaba agarrada a las paredes, hoy hace justo un año… Leer más »
Mi padre tiene 78 le realizaron una resonancia nuclear magnetica de cerebro y la conclusión que arrojo es éste IMPORTANTE DISMINUCIÓN DE VOLUMEN CEREBRAL DE PREDOMINIO FRONTAL Y BITEMPORAL CON
HIDROCEFALIA EX VACUO ASOCIADA.
2. SINUSITIS FRONTOETMOIDAL. Me pueden hacer el favor de informar que tan delicado es el tema porque la cita con el especialista que se le ordeno no tiene agenda y estas citas son demoradas, agradezco su colaboración.
Mi mamá le diagnosticaron HIDROCEFALIA NORMOTENSA hace 2 meses se le puso válvula, no ha tenido mucha mejoría, se le hizó una resonancia hace poco y salió que los ventriculos del cerebro están agrandados, dice el Dr. que está bien del todo porque la válvula está trabajando bien, más sin embargo es un problema con los ventriculos del cerebro. En cuanto tiempo se normaliza? o en sí ya es deterioro por la edad, ella tiene 76 años. Hay una posibilidad que mejore después de la intervención de válvula??
A mi madre la operaron hace 2 dias de una hidrocefalia, colocandole una valvula, estuvo 8 meses muy mal, sin caminar, ocupando paños , llora mucho y su memoria empeoro demasiado, ojala que con este operacion tenga algo de mejoria, alguien sabra cuando dias aprox. Se podria demorar en moatrar algun signo positivo, aun que esperaremoa todo el tiempo que tiene que ser para que ojala muestre algun sigo positivo
Estimado Raúl, a mi mujer (73 años), la implantaron, una válvula de drenaje, hace 16 días, el diagnostico HIDROCEFALIA CRONICA,( una vez efectuadas, las pruebas previas(resonancias, extracción de liquido cefaloraquídio con punción lumbar, análisis etc), antes estaba mal diagnosticada, Parkinson y el tratamiento con dopamina, lo la hizo efecto,, mejoro y luego empeoro, en movilidad, incontinencia y cognitivo, con perdida de memoria, no del pasado, sino del presente y pasado reciente. Ha sido durísimo, para mi esto y lo sigue siendo, pero veo luz en en túnel. En estos 14 días, tiene ya continencia, empieza a mejorar, la movilidad, respecto… Leer más »