HERNIA DISCAL Y ESPONDILOSIS
Tema IX : Temario de Neurocirugía 2020 para alumnos de Facultad de Medicina de la UAM: 2020
Facultad de Medicina de la Universidad Autónoma de Madrid.
Directores:
1.- HERNIA DISCAL Y ESPONDILOSIS. RECUERDO ANATOMICO
La columna vertebral tiene diferentes segmentos y cada uno de ellos soporta una carga o movilidad distinta. La columna cervical está diseñada para dar una gran movilidad a la cabeza y sostener poco peso, la columna lumbar tiene que soportar una gran carga y tiene una movilidad algo más limitada. Por esta razón, en la columna cervical es más frecuente la afectación espondilótica (degenerativa), mientras que en la columna lumbar es más frecuente la aparición clínica de cuadros de hernia discal aguda por sobreesfuerzo
Antes de adentrarnos en las lecciones de espondilosis cervical y hernia discal lumbar, sería conveniente un breve recuerdo de la anatomía y función del disco intervertebral.
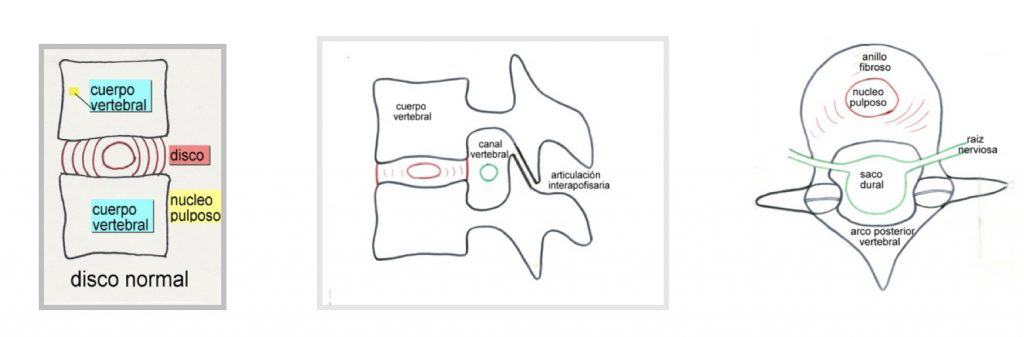
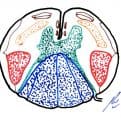
1.1. DISCO INTERVERTEBRAL
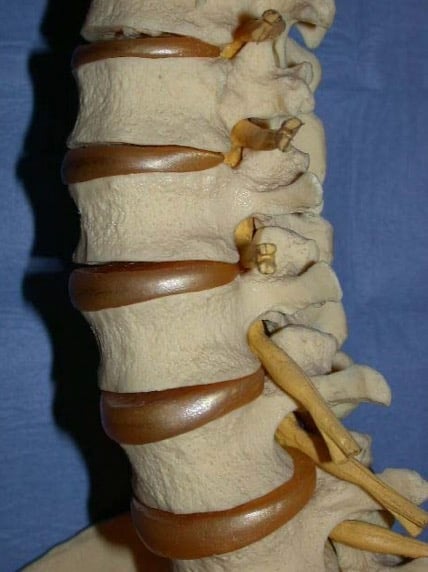
El disco intervertebral es una estructura colocada entre vértebra y vértebra, para permitir la articulación entre ellas. Va a trabajar como una rótula, permitiendo movimientos de flexo-extensión, lateralización y rotación. Consta de los siguientes componentes:
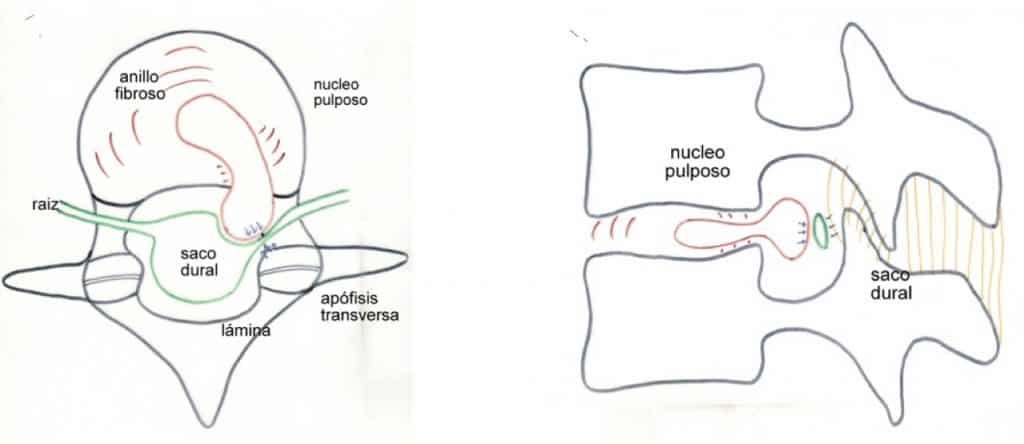
– Núcleo pulposo: parte central, procedente de la notocorda, de consistencia semigelatinosa, compuesta por mucopolisacáridos y fibrillas de colágeno, sin vascularización (al nacer tiene una cierta vascularización. que se va perdiendo durante la primera década), con características viscoelásticas y con un contenido en agua del 90% (que se va perdiendo a medida que la persona envejece). Su misión es soportar la carga y transmitirla al anillo fibroso que lo contiene.
– Anillo fibroso: encierra el núcleo pulposo dentro de un estuche formado por capas de fibrocartílago, cuyas fibras están cruzadas a manera de las capas de una cebolla; más grueso en su parte anterior que posterior y se une a los platillos cartilaginosos en las zonas periféricas de los cuerpos vertebrales.
– Platillos vertebrales: zonas de unión con la vértebra superior e inferior, constituidos por cartílago hialino que se dispone entre la cortical-esponjosa vertebral y el núcleo pulposo.
1.2. UNIDAD FUNCIONAL VERTEBRAL
Si repasamos la anatomía, las vértebras son estructuras óseas muy complejas que constan de dos elementos bien diferenciados:
– Cuerpo vertebral: Es la parte más consistente y sirve para soportar la carga. Su unión va a constituir la columna vertebral.
– Anillo o arco posterior: Adosado al cuerpo vertebral, su unión va a acabar formando un canal en donde se aloja la médula espinal: canal medular.
En cada unidad funcional vertebral (cada 2 vértebras adyacentes), hay varios elementos comunes e importantes de recordar:
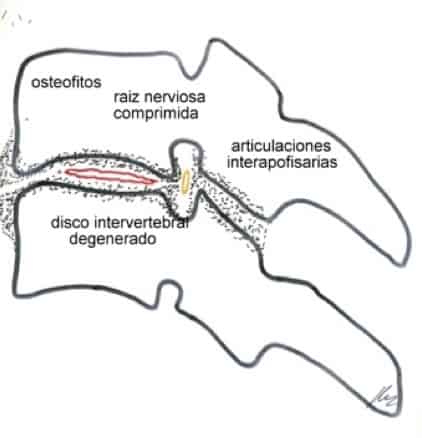
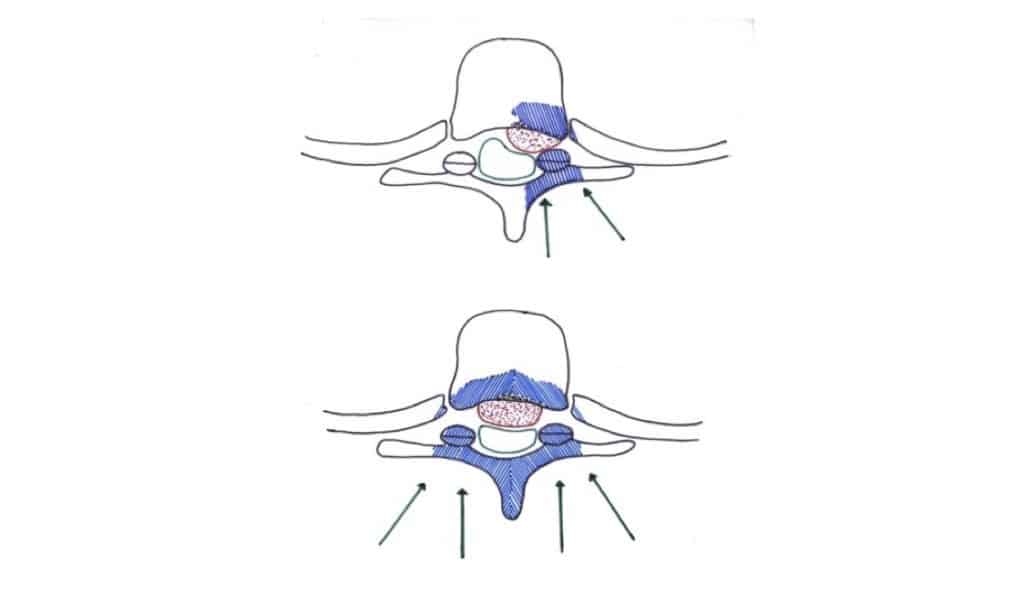
– Articulaciones interapofisarias: A nivel medio del arco posterior se sitúan las apófisis articulares, cuya misión es completar las estructuras que permiten la articulación y sujeción de una vértebra con otra. De forma que cada vértebra se sostiene sobre la otra con una estructura en forma de trípode (disco intervertebral y ambas articulaciones posteriores). El fallo en una de las patas de este trípode puede dar lugar a inestabilidad funcional. Otro concepto importante en relación con estas articulaciones es que son congruentes con la articulación principal entre los cuerpos vertebrales; de forma que si comienza a degenerar el disco intervertebral, se inicia también un proceso de desgaste en dichas articulaciones.
– Pedículos: Parte más anterior de los arcos, que unen las apófisis articulares con los cuerpos vertebrales. Los pedículos de un mismo lado van a formar el contorno superior e inferior del agujero de conjunción, por donde salen las raíces medulares.
– Agujero de conjunción: Como hemos dicho, está formado por los pedículos vertebrales en su parte superior e inferior. Su parte más anterior está formada por el anillo fibroso y la parte posterior de ambas vértebras. Su parte más posterior está constituida por la articulación interapofisaria.
– Ligamentos: A recordar el ligamento interespinoso y ligamentos amarillos, con misión de limitar la flexión excesiva; así como la cápsula y ligamentos de las articulaciones posteriores interapofisarias. También hay que tener en cuenta los ligamentos vertebral común anterior y posterior, que recorren toda la columna, por delante y detrás respectivamente de los cuerpos vertebrales.
2.- ETIOPATOGENIA DE LA HERNIA DISCAL
2.1.- Degeneración del disco
La degeneración del disco intervertebral se produce por diferentes factores:
– Alteración en la composición del núcleo pulposo, por deshidratación progresiva del disco por la edad, menor vascularización, cambios bioquímicos en los mucopolisacáridos, etc.
– Factores mecánicos, por estrés continuado debido a excesos de carga o posturas inadecuadas.
– Factores genéticos, más frecuente en determinadas familias.
Hay una serie de factores que además contribuyen a aumentar la artrosis cervical, como son los traumatismos, el estrés profesional o malformaciones congénitas a nivel cervical (Klippel-Feil).
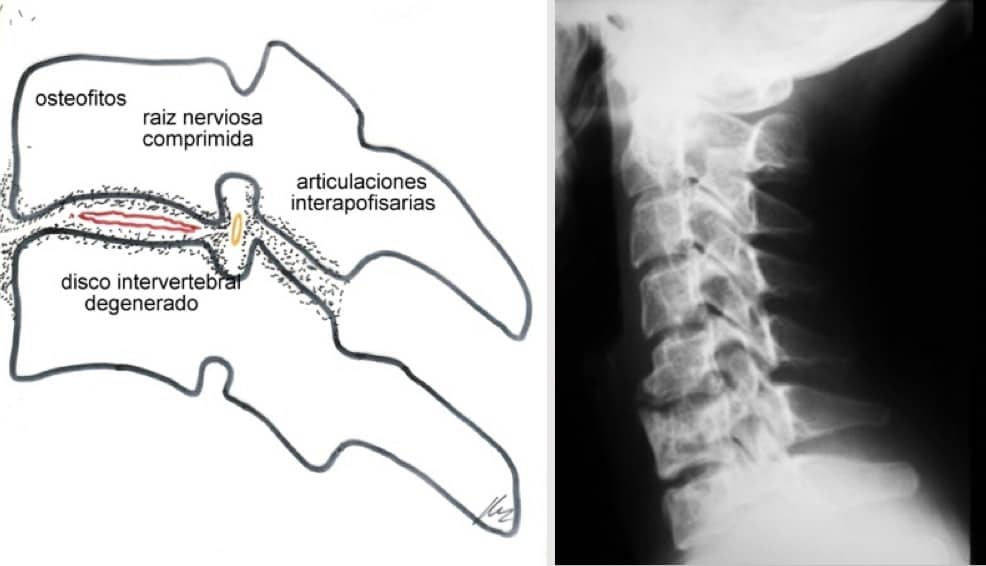
El desgaste del disco intervertebral puede desencadenar un proceso reparativo óseo que conduzca a la formación de espolones óseos u osteofitos, con la intención de darle estabilidad a la unidad vertebral; que llegar a estenosar el canal medular o los agujeros de conjunción.
2.2.- Hernia discal
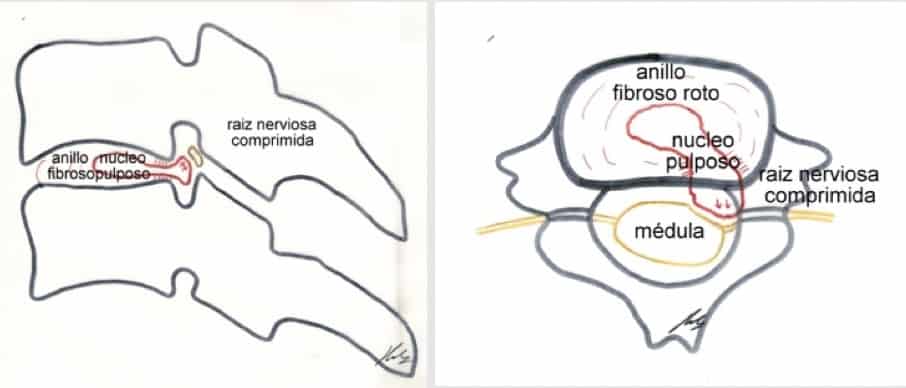
En general, suele precederla un proceso de deshidratación del núcleo pulposo, que hace que el anillo fibroso tenga que soportar mayor tensión y de forma más irregular. De esta forma, el anillo va sufriendo desgarros, hasta que un esfuerzo más importante puede provocar su rotura definitiva y una herniación brusca del núcleo pulposo que comprime las raíces. A nivel lumbar provoca una ciática o ciatalgia y a nivel cervical una braquialgia.
El mecanismo típico de producción de una hernia discal consta de tres tiempos. El primero consiste en la flexión del tronco: el espacio discal se abre hacia atrás (aumenta le distancia entre los platillos). El segundo es aumentar la carga al coger un objeto: el núcleo pulposo que se ha ido hacia atrás puede ser atrapado en los límites posteriores de los cuerpos vertebrales. El tercero es ir enderezando el tronco o la cabeza manteniendo la carga: el material discal es pinzado y expulsado como si fuera una aceituna entre los dedos, hacia atrás, rompiendo el resto de fibras aún íntegras del anillo fibroso.
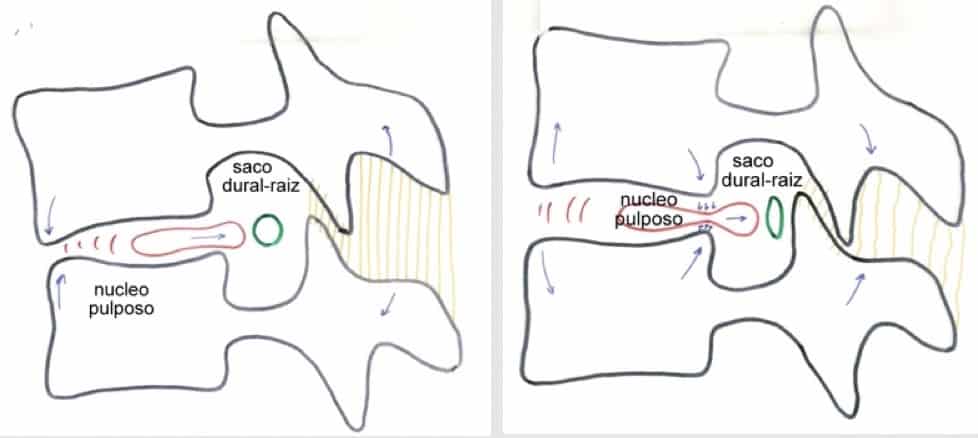
2.2.1.- Tipos De Hernia Discal
Dejando aparte las hernias discales que se desarrollan hacia el interior de la esponjosa del cuerpo vertebral (hernias intraesponjosas o nódulos de Schmorl), es clásico considerar una serie de tipos de herniación discal.
2.2.1.1.- Según la cantidad de disco herniado
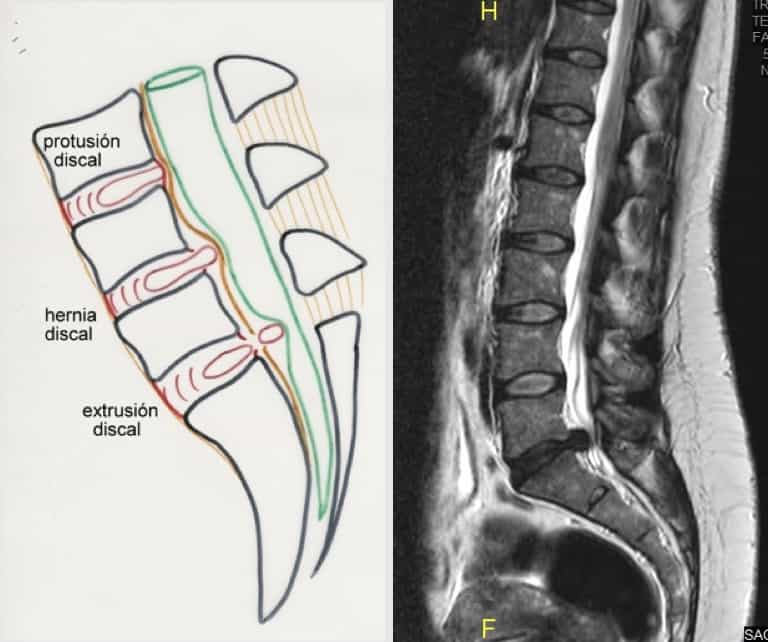
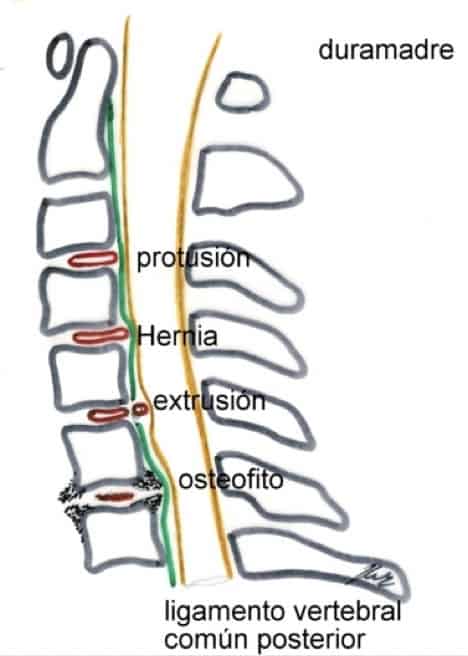
Es muy difícil que haya consenso en las denominaciones. De manera que se genera mucha confusión al leer los informes de las RMs. Pero para intentar simplificar y aclarar, podríamos decir que cuando queda algo de anillo fibroso sin romper y protruye en el canal, es mejor hablar de protrusión discal.
Si ya ha roto el anillo fibroso y queda el material discal contenido por el ligamento vertebral común posterior, se habla de hernia discal.
Si ya se rompe el ligamento y gran parte del material discal entra en el canal, se habla de extrusión discal.
Otra forma de ver la cantidad de tejido herniado es diferenciar la herniación parcial de la herniación masiva. La primera es la más frecuente y consiste en la salida de parte del material del núcleo pulposo hacia atrás y lateralmente (la zona del anillo y del ligamento vertebral común posterior más débil es la póstero-lateral), comprimiendo la raíz correspondiente a su entrada o en el trayecto a través del agujero de conjunción.
En la herniación masiva, poco frecuente, sale el núcleo pulposo en su totalidad y a veces también parte del anillo fibroso ya roto. Si la cantidad del material extruido es muy grande, se puede originar un síndrome de cola de caballo (lumbar) o cuadros de tetraplejia (cervical).
2.2.1.2.- Por su localización:
Las hernias póstero-laterales son las más frecuentes, correspondiéndose con lo referido en las hernias parciales. En su forma característica, una hernia lateral va a originar una compresión monorradicular.
Las hernias póstero-mediales suelen requerir un importante esfuerzo flexor en su producción y pueden comprimir el saco dural dando lugar a un cuadro clínico variable según la localización en altura de la hernia, de su mayor o menor tamaño y de su mayor o menor lateralización.
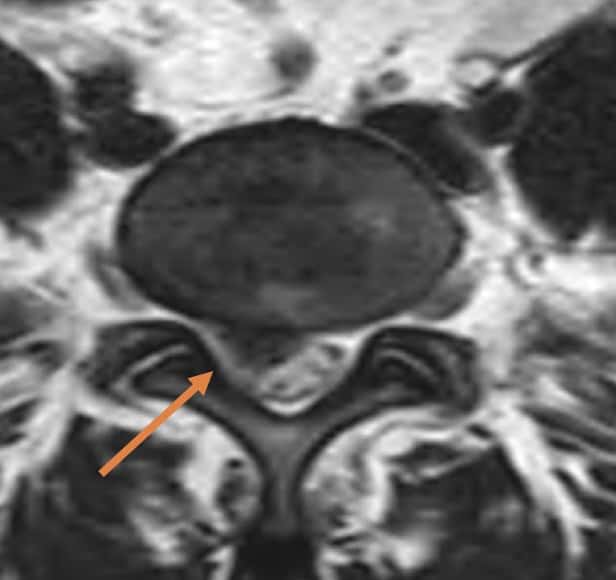
En las hernias foraminales, más laterales, el material discal herniado se sitúa en la zona del agujero de conjunción, pudiendo originar un importante conflicto de espacio a este nivel y dando lugar a un intenso cuadro doloroso ante toda maniobra que implique una movilización de la raíz comprimida.
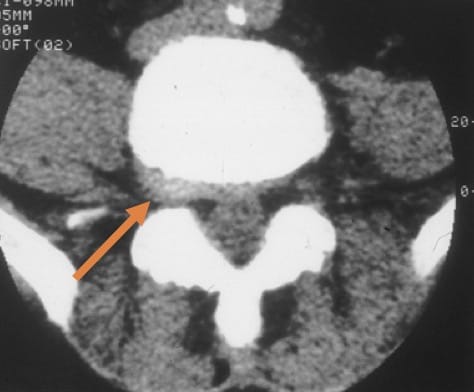
Tanto en el caso de hernia como de extrusión, los fragmentos de núcleo pulposo pueden quedar al nivel del disco intervertebral o emigrar hacia arriba o abajo.
3.- FISIOPATOLOGIA DE LA ESPONDILOSIS
La espondilosis o espondiloartrosis es un proceso de degeneración progresiva de los discos intervertebrales. Se va a asociar a una reacción ósea con la formación de osteofitos y deformación artrósica de la columna vertebral.
Es la causa más frecuente de compresión medular y radicular a nivel de columna cervical en personas mayores de 50 años.
A nivel lumbar también ocurre, provocando una estenosis del canal y compresión de las raíces.
La clínica que va a ocasionar la espondilosis, se puede explicar por la puesta en marcha de los siguientes procesos:
3.1.- Estenosis de Canal
Las articulaciones (disco intervertebral, apófisis unciformes y apófisis interarticulares) son sometidas a esfuerzos mecánicos continuados y anómalos. Su degeneración artrósica da lugar a la formación de osteofitos que, junto con los fragmentos de disco protruídos, dan lugar a afectación de las raíces por estenosis de los agujeros de conjunción o a afectación medular por estrechamiento del canal espinal (Figura 3).
Es raro, pero determinados individuos presentan de partida un componente congénito de estenosis de canal, que va a hacer aparecer más precozmente los síntomas.
Hay factores dinámicos que acentúan la estenosis. Así, durante la extensión de la columna cervical el ligamento amarillo protruye en el canal, o durante la flexión la duramadre se tensa y se viene hacia delante.
El resultado final es una compresión medular y una isquemia medular crónica, ambas de carácter progresivo.
3.2.- Estenosis del Agujero de Conjunción
Si observamos en un libro de anatomía los componentes de un agujero de conjunción (por delante y detrás tiene una articulación) y añadimos los procesos artrósicos, es fácil entender cómo los osteofitos que se producen y la disminución del espacio intervertebral acaban ocasionando una estenosis a este nivel, con afectación por compresión de las raíces medulares.
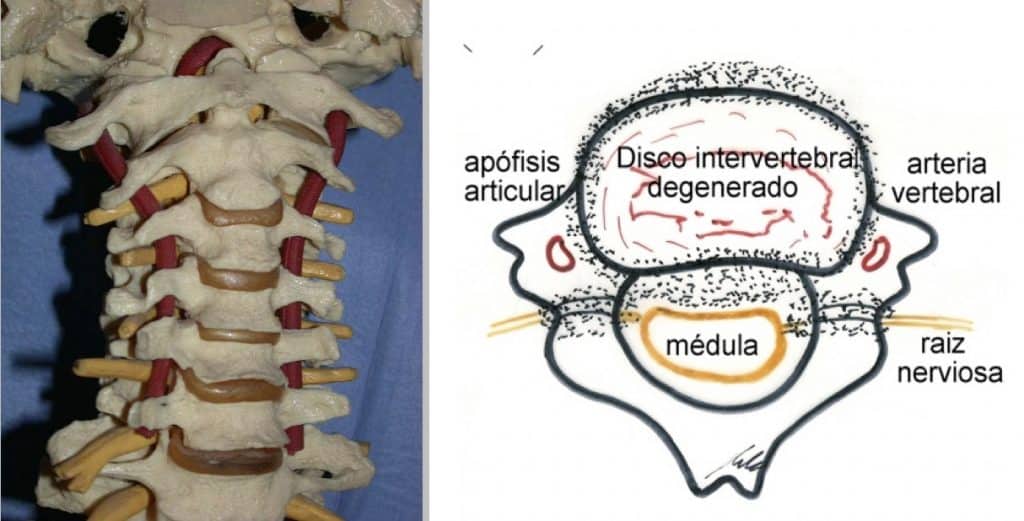
3.3.- Afectación de la vascularización
A nivel cervical y engarzada en las vértebras camina la arteria vertebral. Ésta se puede ver afectada por el proceso artrósico, que puede llegar a estenosar su paso a través los apófisis transversas.
Una compresión de una arteria radicular a nivel del agujero de conjunción podría producir una isquemia medular.
Finalmente, la compresión o los microtraumatismos de la arteria medular anterior sobre los osteofitos posteriores pueden dar lugar a isquemias medulares más complejas.
4.- CLINICA DE LA HERNIA DISCAL Y LA ESPONDILOSIS CERVICAL
En la clínica podemos distinguir cuatro tipos de cuadros, aisladamente o combinados:
4.1.- Dolor cervical o cervicalgia
Suele ser el síntoma inicial. Producido por la degeneración discal y afectación de anillo fibroso, así como articulaciones interapofisarias. A esto se puede sobreañadir el dolor por contractura muscular refleja mantenida.
El paciente se presenta con dolor en parte posterior del cuello y con el cuello rígido y doloroso a la movilización.
4.2.- Radiculopatía
Se trata de dolor proximal irradiado por dermatomas de extremidades superiores. Puede acompañarse de parestesias en zonas distales, con afectación sensitiva, motora o mixta.
Si el cuadro es agudo suele ser una hernia discal. La hernia discal cervical es menos frecuente que a nivel lumbar. Es más habitual en gente joven o tras un traumatismo cervical. Produce una afectación radicular selectiva. Más rara vez puede ser una herniación masiva, con fenómenos de compresión medular o incluso sección medular.
Por lo general, el cuadro es crónico y está relacionado con una compresión radicular de tipo espondilótico.
Los grados de afectación radicular (debido a la menor o mayor protección de mielina) van a ser: en primer lugar aparece el dolor, posteriormente déficits de sensibilidad y, por último, pérdida de habilidad y de fuerza en la mano y resto de extremidad superior.
Los niveles más frecuentes de afectación son, de forma muy resumida:
– C5-C6 (afectación de la raíz C6): Dolor e hipoestesia hasta el 1-2 dedos de la mano. Reflejo bicipital disminuido.
– C6-C7 (afectación de la raíz C7): Dolor e hipoestesia en los últimos dedos de la mano. Reflejo tricipital disminuido.
4.3.- Mielopatía cervical
La espondilosis cervical va a afectar de forma muy lentamente progresiva a la médula espinal, debido a dos procesos superpuestos: compresión directa medular por los osteofitos y procesos de isquemia medular, por microtraumatismos en la dinámica cervical.
El cuadro es similar a una compresión medular por procesos intramedulares, aunque más insidioso y menos recortado que el visto en la lección anterior.
Al final el paciente va a tener un cuadro similar al siringomiélico o a los tumores intramedulares, aunque mucho más marcado en cuanto a afectación motora y menos en cuanto a afectación sensitiva: alteraciones de la marcha por paraparesia espástica progresiva, junto con pérdida de habilidad y fuerza en extremidades superiores. En la exploración hay una abolición de reflejos en miembros superiores (afectación de 2ª neurona) y exaltación en miembros inferiores (afectación de la vía piramidal), incluso con clonus y Babinski según la intensidad del cuadro. Muy tardíamente pueden aparecer alteraciones de esfínteres.
4.4.- Insuficiencia vertebrobasilar
La compresión de la arteria vertebral por osteofitos puede ocasionar cuadros de mareos con la rotación de la columna cervical.
Es muy discutida la posibilidad de afectación vascular por espondilosis cervical. Aunque hay casos en los que es posible objetivar la estenosis de la arteria vertebral durante la realización de una angiografía y el giro del cuello.
5.- DIAGNOSTICO DE LA HERNIA DISCAL Y LA ESPONDILOSIS CERVICAL
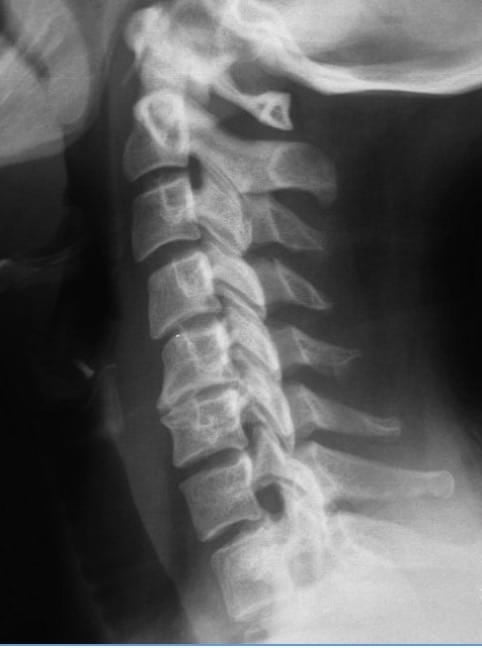
5.1.- Rx de Columna Cervical
Se van a apreciar varios tipos de alteraciones:
– Signos degenerativos en el cuerpo vertebral, con deformaciones y osteofitos
– Disminución de los espacios intervertebrales y del diámetro ántero-posterior cervical (< 11 mm), en la Rx lateral.
– Rectificación e incluso inversión de la lordosis cervical fisiológica.
– Rx ántero-posterior: Es menos descriptiva que la proyección lateral. Podemos apreciar afectación de la morfología de los cuerpos vertebrales, alteraciones en la alineación….
– Rx oblicuas: específicas para apreciar agujeros de conjunción y afectación de articulaciones interapofisarias.
– Rx dinámicas: Son muy útiles. Al paciente se le toman proyecciones laterales en flexión y extensión de la columna cervical. Se puede observar una disminución de la movilidad en alguna unidad funcional vertebral o, todo lo contrario, inestabilidad con subluxaciones.
5.2.- RM
Es la prueba de elección. Se pueden diferenciar fácilmente:
– Imágenes de hernia discal y su relación con agujeros de conjunción y médula.
– Imágenes de osteofitos y su relación con agujeros de conjunción y médula
– Signos de afectación medular (hiperintensidad en T2), en los casos de mielopatía.
– La Angio-RM nos puede dar imágenes de las arterias vertebrales a su paso por la columna cervical.

5.3.- TAC
Menos útil que la RM, aunque puede ayudarnos a definir diferencias entre imágenes equívocas de osteofitos y hernia discal.
Complementa a la RM en la valoración de la afectación de las articulaciones interapofisarias.
El TAC helicoidal nos puede dar reconstrucciones en 3-D, sobre todo en casos de estenosis segmentarias o de inestabilidad con subluxaciones.
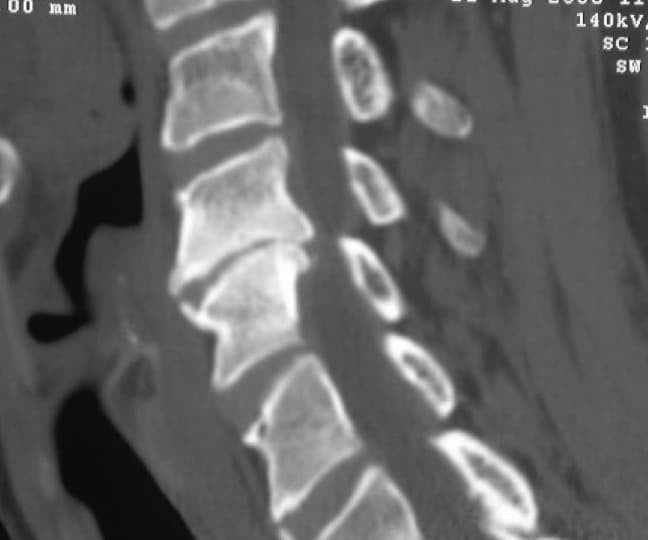
5.4.- EMG
Puede ser útil en casos de afectación de varios espacios discales a la vez, para distinguir la raíz más afectada.
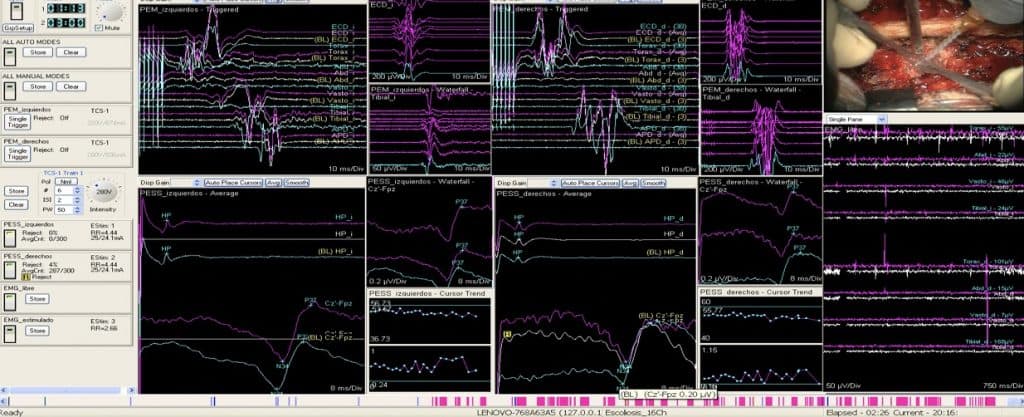
5.5.- PESS y PEMs
En los casos de mielopatía cervical grave está indicado realizarlos para objetivar la lesión medular
6.- TRATAMIENTO DE LA HERNIA DISCAL Y LA ESPONDILOSIS CERVICAL
6.1.- Médico
– Reposo funcional de la columna cervical. Si es necesario, collarín cervical para inmovilización.
– Aconsejar almohadas de forma que duerma la persona con la columna cervical alineada con el resto de la columna.
– Antiinflamatorios
– Analgésicos a demanda
– Miorrelajantes, sobre todo por la noche.
– Rehabilitación
6.2.- Quirúrgico
6.2.1.- Hernia discal cervical o radiculopatía por osteofitosis segmentaria.
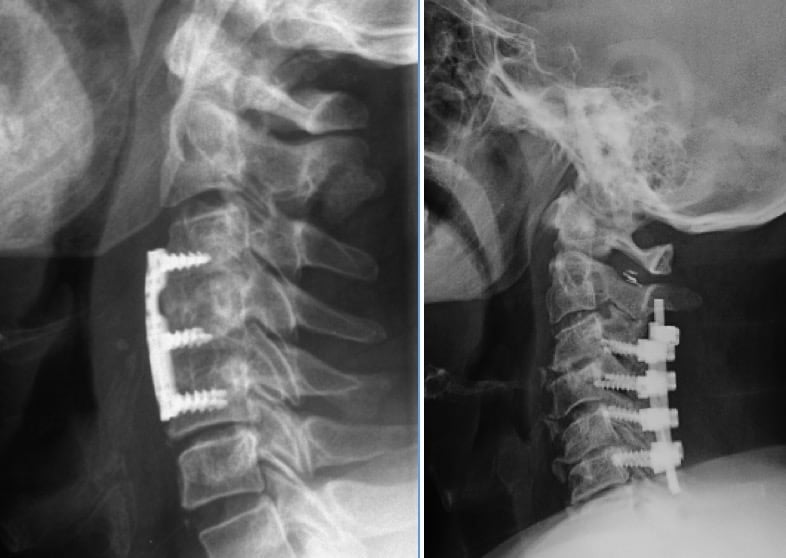
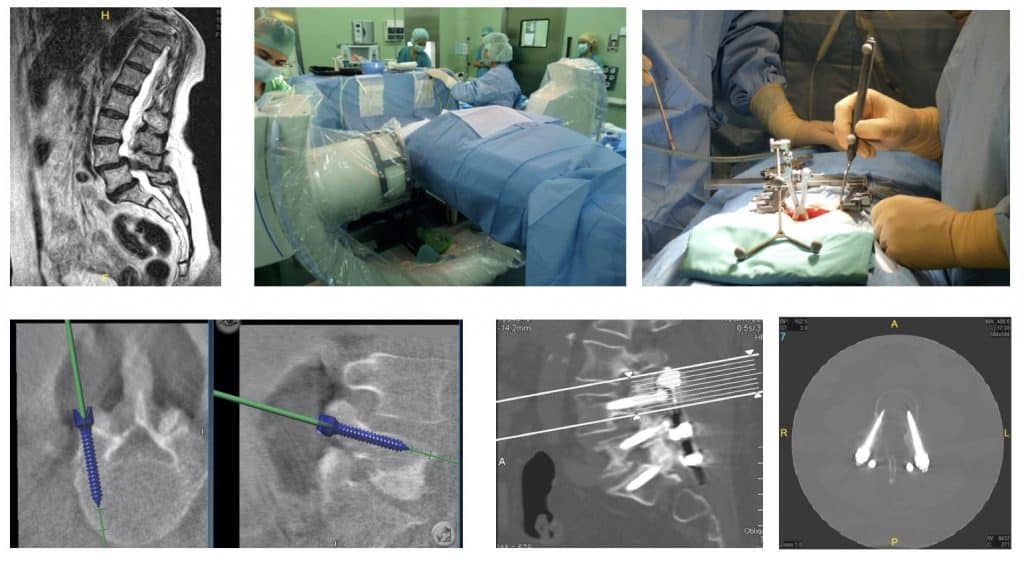
En la actualidad se realizan técnicas de extirpación del disco y osteofitos por vía anterior (microdiscectomía). Hoy día se ha conseguido sofisticar y estandarizar la técnica quirúrgica, consiguiendo niveles muy altos de eficacia, gracias a la utilización de equipamiento e instrumental microquirúrgico y motores de alta velocidad.
Tras la microdiscectomía se lleva a cabo, en el mismo acto quirúrgico, la fijación o artrodesis de la unidad funcional vertebral, utilizando hueso homólogo (obtenido de la cresta ilíaca) u otras técnicas (placas-tornillos cervicales, sustitutivos de hueso como la hidroxiapatita o el fosfato tricálcico, cilindros o cajas de titanio, material inerte en forma de tornillo, etc). Quedan así las dos vértebras soldadas, manteniendo el espacio fisiológico habitual entre ellas de forma que queden ampliados también los agujeros de conjunción..
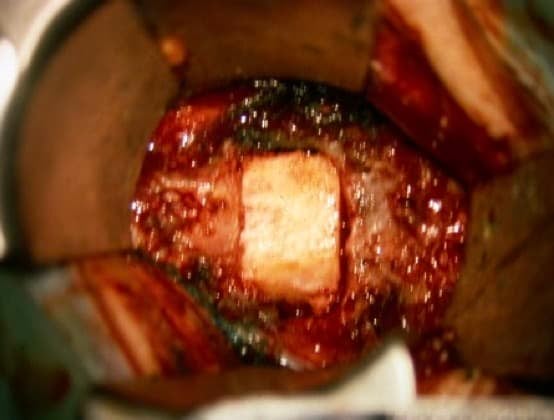
En hernias discales de personas jóvenes (< 50 años) se puede plantear reemplazar el disco por una prótesis cervical. Es importante que el paciente no tenga una importante osteofitosis. La duración de estas prótesis dinámicas tiene unos límites, de forma que a los 5 años hay , al menos, un 30% de pacientes en los que la situación es similar a una artrodesis.
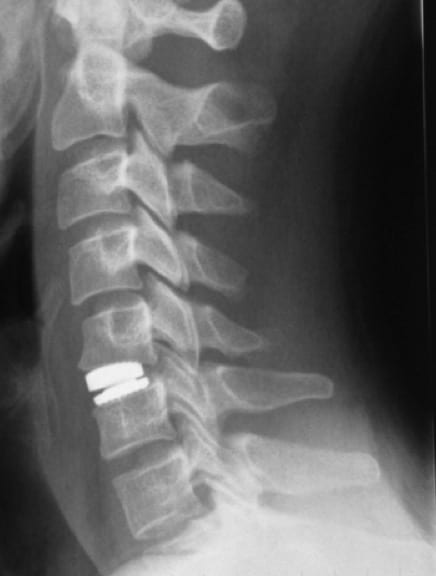
Otra alternativa, en casos de hernia discal muy lateral y en personas jóvenes, es abordar el fragmento discal herniado por vía posterior. Se realiza una microhemilaminectomía y se reseca el fragmento discal, liberando la raíz. No se realiza microdiscectomía, por lo que el paciente queda con disco útil. Es la misma vía de abordaje que para las hernias discales lumbares. Fue descrita por Scoville en los años 40. Hoy dís es posible realizar la intervención sin riesgos, debido a disponer de técnicas mínimamente invasivas, neuronavegador y neurofisiologís intraiperatoria.
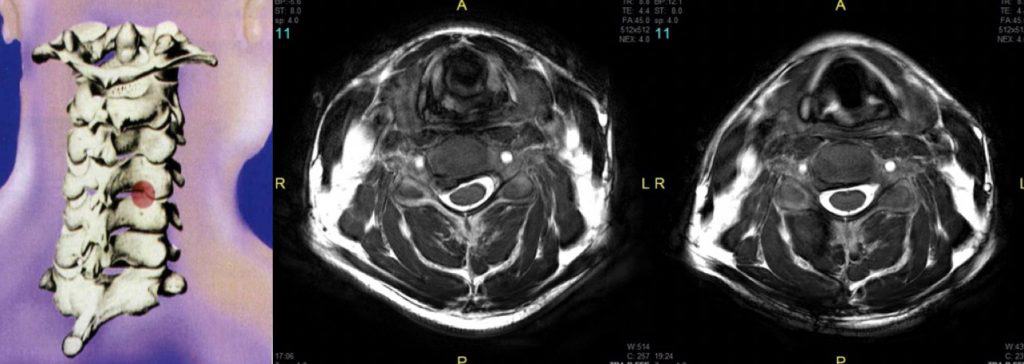
6.2.2.- En los casos de mielopatía cervical se puede realizar:
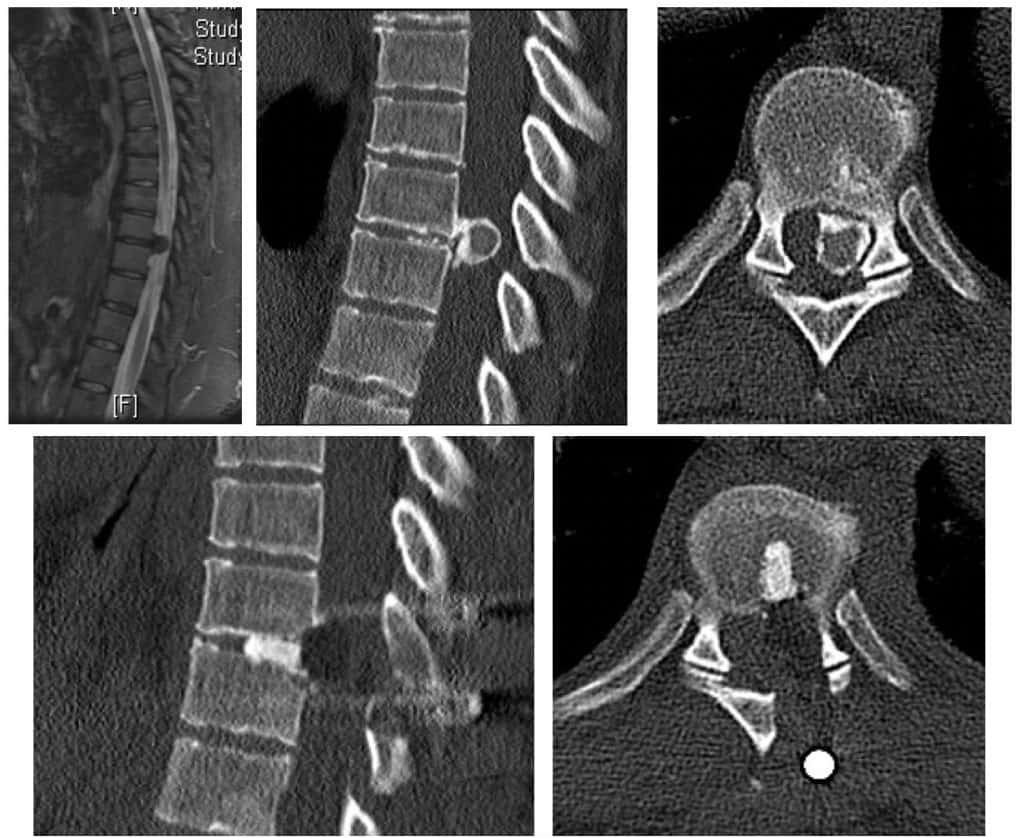
– Descompresión por vía anterior, con técnicas similares a la microdiscectomía, aunque en ocasiones haya que llegar a realizar corporectomías por vía cervical anterior, resecando uno o más cuerpos vertebrales y discos adyacentes. Se coloca a continuación un injerto óseo del propio paciente, fijados con una placa de titanio con tornillos a las vértebras superior e inferior.
– Descompresión por vía posterior, mediante la realización de laminectomía cervical de los espacios afectados, con extirpación del ligamento amarillo. Dependiendo del grado de estabilidad, se complementa con una fijación mediante tornillos a masas articulares o a pedículos.
7.- HERNIA DISCAL LUMBAR
7.1.- CONCEPTO
Como hemos visto, hernia discal significa salida del núcleo pulposo al canal raquídeo. Esto, en la mayoría de las ocasiones va a producir una afectación de las raíces nerviosas por un mecanismo de compresión, lo que va a dar lugar a un cuadro de lumbociática si es a nivel lumbar o de braquialgia si es a nivel cervical. Por su mayor frecuencia a nivel lumbar nos vamos a referir a específicamente a las características de las hernias discales lumbares. Las hernias de disco cervicales se han tratado anteriormente.
Es la causa más frecuente de lumbociática entre los 20 y 60 años. Por su alta incidencia y por las complicaciones laborales que conlleva, representa una patología a la que con gran frecuencia tiene que enfrentarse el médico en su práctica diaria.
7.2.- FISIOPATOLOGÍA
Al principio del tema ya hemos repasado la anatomía y función del disco intervertebral, así como los mecanismos que llevan a su desgaste, deterioro y fracaso en su función, con las afectaciones secundarias en los diferentes componentes de la unidad funcional vertebral.
Tanto en la hernia discal como en la espondilosis, el proceso es el mismo: degeneración de la articulación mayor vertebral. La diferencia es que en la hernia sale el núcleo pulposo del anillo fibroso. Y en la espondilosis, el proceso degenerativo del disco le hace ir perdiendo agua progresivamente, colapsándose los espacios discales y produciendo fenómenos de osteofitosis e hipertrofia de ligamentos, para intentar conservar la estabilidad. Lo veremos en el siguiente capítulo de la Estenosis Lumbar.
7.3.- CLINICA
Parece observarse una mayor frecuencia en varones que en mujeres 3:1. La edad más frecuente es la edad media de la vida, siendo muy infrecuente por debajo de los 20 o por encima de los 60 años.
En su forma típica una hernia de disco lumbar va a originar un síndrome de compresión radicular, con unas u otras características, dependiendo de la raíz que resulte comprimida. Como ya hemos referido anteriormente, dependiendo de los niveles de compresión, las fibras que se van a ir afectando de forma progresiva son las del dolor en primer lugar, seguidas por las sensitivas y terminando por las fibras motoras.
7.3.1.- Anamnesis
El primer síntoma es el dolor que puede ser variable en cuanto a la intensidad, localización y distribución. En el 40-60 % de los casos, debuta con dolor lumbar para luego irradiarse siguiendo el trayecto de la distribución radicular y en el 10 % de los casos el dolor aparece simultáneamente en la región lumbar y en la pierna.
El dolor lumbar se atribuye a la irritación del nervio de Luschka o nervio sinuvertebral. Este nervio es una rama de la división primaria posterior de las raíces sensitivas y, tras seguir un camino recurrente por el agujero de conjunción, va a descender epiduralmente por la parte anterior del canal.
Cuando el dolor se localiza en la pierna sigue, por regla general, el trayecto del ciático y se considera que este tipo de dolor se produce por irritación mecánica de las fibras sensitivas correspondientes a las raíces que intervienen en la constitución de este nervio y que están comprimidas por la herniación discal.
La distribución radicular del dolor, sobre uno u otro dermatoma, nos permite sospechar cuál es la raíz afectada y, por tanto, el disco herniado.
El dolor de tipo ciático que obedece a una hernia discal suele aumentar con las maniobras que incrementan la presión venosa (maniobras de Valsalva), ya que estas maniobras aumentan también la presión del LCR. La ingurgitación consecuente del saco dural y de las vainas radiculares van a acentuar el compromiso de espacio causado por la herniación discal.
7.3.2.- Exploración clínica
La provocación de dolor constituye una serie de signos exploratorios de extraordinario valor. Es típico el signo de Lasègue, consistente en la aparición del dolor al elevar la pierna estirada estando el paciente en decúbito supino. Se valora según los grados del ángulo que se forma entre la pierna y el plano horizontal, en el momento en que aparece el dolor. Este signo es el más característico de la exploración de una hernia discal lumbar.
A veces los pacientes presentan una postura anómala, por contractura de la musculatura paravertebral antiálgica (50-75 % de los casos), que intenta mantener lo más abierto posible el agujero de conjunción, para que la raíz tenga menos compresión.
En un 30-75 % de los casos se observan trastornos sensitivos, generalmente en la parte distal del dermatomo correspondiente a la raíz afecta. Suelen apreciarse hipoalgesias, aunque a veces una zona de hiperestesia o disestesia suele tener el mismo valor objetivo.
En un 35 % de los casos la exploración objetiva un déficit motor. Se puede dar la circunstancia de encontrar una situación de pérdida de fuerza importante y sin dolor, debido a la lesión aún más acentuada de las fibras que forman la raíz. Esta situación es de urgencia en cuanto a diagnóstico y necesidad de tratamiento quirúrgico, para evitar una lesión neurológica permanente.
7.3.3.- Diagnóstico topográfico
Para comprender la clínica de la hernia discal lumbar hay que tener en cuenta la relación anatómica de las raíces con los discos intervertebrales.
A nivel del disco L4-L5, emerge del saco dural la raíz L5, que abandona el canal raquídeo un espacio por debajo, entre las vértebras L5-S1. Por tanto, una hernia de disco L4-L5 afectará generalmente a la raíz L5; de forma análoga, una hernia discal L5-S1 originará una radiculopatía S1. Como regla nemotécnica, se afecta la raíz del mismo nivel que la vértebra inferior.
Pero si la hernia discal es muy lateral, foraminal, las raíces que se afectan, son, respectivamente, las L4 y L5.
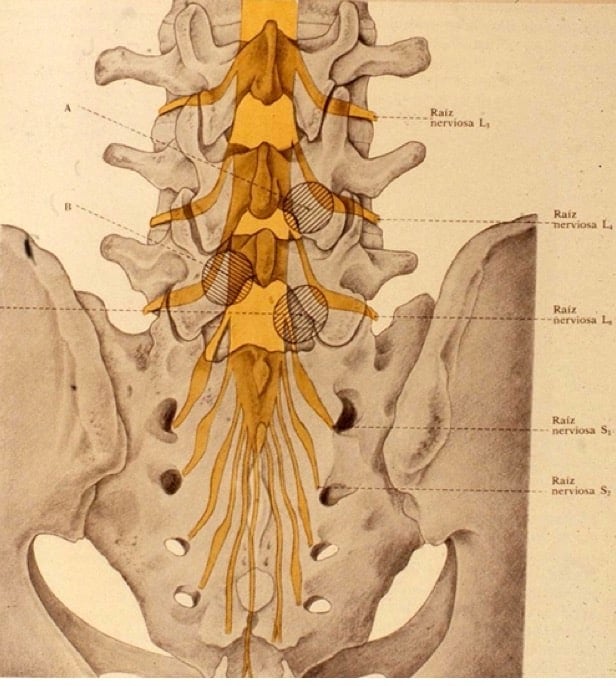
En la columna lumbar, el 95 % de las hernias tienen lugar en los espacios L4-L5 y L5-S1. Algunas veces, sin embargo, en orden de frecuencia decreciente, podemos encontrar hernias a nivel L3-L4 y L2-L3, e incluso L1-L2, guardando la regla nemotécnica que hemos referido en cuanto a la afectación radicular.
Cuando esta comprimida la raiz L5 el dolor e hipoestesia se distribuye por el dermatoma correspondiente, llegando a afectar el 1º dedo del pie. La afectación motora se traduce en pérdida de fuerza para la flexión dorsal del dedo gordo o incluso del pie (dificultad para caminar de talones o incluso un pie caido).
Cuando es una hernia L5-S1 y se afecta la raiz S1, el dolor e hipoestesia se distribuye por el dermatoma correspondiente, llegando a afectar el 4-5º dedos del pie. La afectación motora se traduce en pérdida de fuerza para la flexión plantar de los dedos o incluso del pie (dificultad para caminar de puntillas). La abolición del reflejo aquíleo es un signo importante de alteración de la raíz S1.
7.3.4.- Síndrome de Cola de Caballo
Ocasionalmente, grandes hernias mediales pueden comprimir masivamente las raíces de la cola de caballo, dando lugar a un cuadro sugerente de tumor intrarraquídeo con dolor lumbar, paraparesia flácida y trastornos de esfínteres (retención urinaria y estreñimiento).
7.4.- DIAGNOSTICO
7.4.1.- Clínico
Hay que tener en cuenta que la clínica y la exploración hacen un diagnóstico de certeza en un 80 % de los casos. Se basa en los siguientes datos típicos:
– Antecedentes de lumbalgias e incluso con irradiación ciática
– Episodio agudo de dolor lumbar irradiado hacia una de las extremidades inferiores, en múltiples ocasiones tras un esfuerzo.
– El dolor aumenta con maniobras de valsalva (tos, estornudo…)
– Hipoestesia en las zonas distales del dolor.
– Pérdida de fuerza en el pie ?
– Exploración:
– Lasssegue + <60º – Hipoestesia en L5 o S1 (1º o 4-5º dedos) – Aquileo disminuido o abolido (afectación S1) – Pérdida de fuerza a la flexión dorsal (afectación L5) o plantar (afectación S1) del pie.
7.4.2.- Rx de columna lumbar
Permite excluir otras causas de lumbociáticas como las metástasis vertebrales, sobre todo en pacientes por encima de los 60 años.
Aporta signos indirectos, como puede ser la disminución de la altura del espacio intervertebral o las alteraciones del alineamiento vertebral por contractura muscular (rectificación de la lordosis fisiológica o escoliosis antiálgica).
Permite descartar signos de lumbarización o sacralización que llevarían a contradicción con la clínica radicular. O presumir que hay una inestabilidad primaria en el segmento o unidad vertebral afectada, que ha dado lugar a la afectación progresiva del disco hasta su herniación y no lo contrario.
7.4.3.- TAC
Técnica inocua, donde se puede ver, en cortes axiales, el canal vertebral y observar imágenes que comprimen el saco dural o imágenes laterales que ocupan el agujero de conjunción en el caso de hernias laterales. El disco vertebral en la TAC tiene una densidad mayor que el saco dural.
La TAC en las hernias discales lumbares tiene mejor resolución que en las hernias discales cervicales.
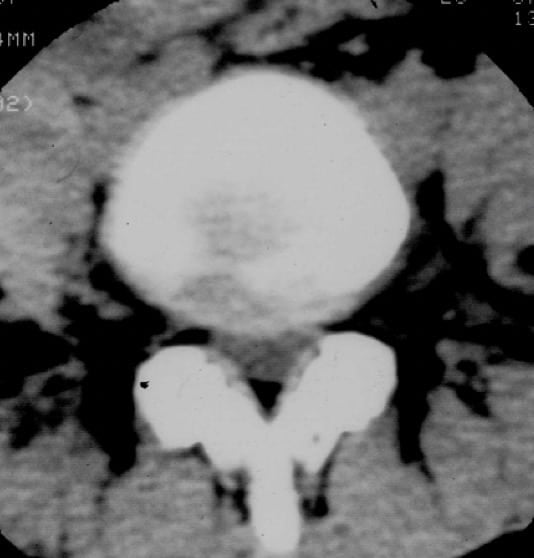
7.4.4.- RM
Permite visualizar mucho más correctamente el disco intervertebral, su extensión y lateralización. Da una imagen más completa y en los tres planos del espacio de toda la columna lumbar, descartando patología en otro nivel.
Es la prueba de elección para el diagnóstico de espondilosis lumbar y/o hernia discal, completada con la Rx simple en proyección AP y Lateral.
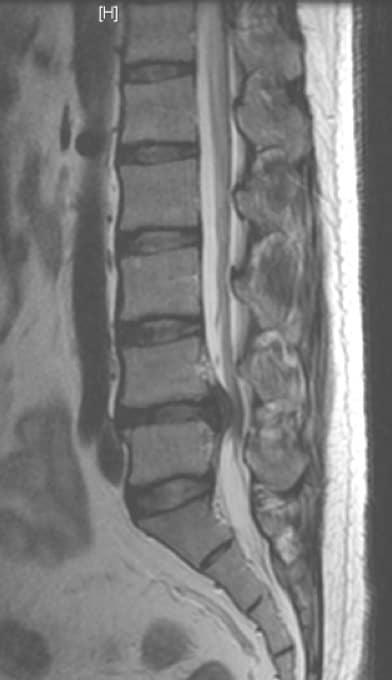
7.4.5.- EMG
Es una prueba orientativa que requiere la existencia de un daño en las fibras motoras de la raíz. Se suele explorar la actividad espontánea de denervación y pérdida de unidades motoras, según los casos, sobre el extensor propio del 1º dedo (L5) o sobre el gemelo interno (S1).
7.5.- TRATAMIENTO
Tras un cuadro agudo de lumbalgia o lumbociática, el tratamiento ha de ser conservador, con reposo, relajantes musculares, antiinflamatorios y analgésicos.
Si no cede el cuadro doloroso o se aprecia pérdida de fuerza, ha de iniciarse el proceso diagnóstico de exploración Rx y RM o TAC lumbar.
Si se aprecian imágenes compatibles con herniación o extrusión discal, se plantea la intervención quirúrgica, que dependerá del tipo de herniación y de las características del paciente (trabajo, tipo de vida, edad,…). Es muy dudosa la necesidad de tratamiento quirúrgico en casos de protrusión discal.
La intervención quirúrgica admitida hoy día como “gold standard” es la microdiscectomía. Consiste en realizar una hemilaminectomía (apertura del ligamento amarillo y resección parcial de los bordes de las hemiláminas adyacentes, en el lado de la hernia discal, y la extirpación del material discal, tanto el herniado como el que queda en el espacio discal intervertebral, utilizando técnicas microquirúrgicas. En manos expertas los resultados son satisfactorios en más del 80 % de los pacientes intervenidos.
Otras técnicas utilizadas permiten el abordaje al disco intervertebral mediante técnicas percutáneas. Una vez en él se utilizan técnicas de disolución enzimática (la quimionucleolisis con quimopapaina), de extracción mecánica (discectomia percutánea), de vaporización con láser, etc.
Todas ellas no están indicadas cuando existe una herniación o extrusión discal. Sus indicaciones principales son, por tanto, los casos de protrusión discal que, en la mayoría de los casos se resuelven con tratamiento médico conservador. Es por lo que, en términos generales, estas técnicas hay que acogerlas con cierta prudencia y sopesar con cuidado su posible indicación en cada paciente concreto.
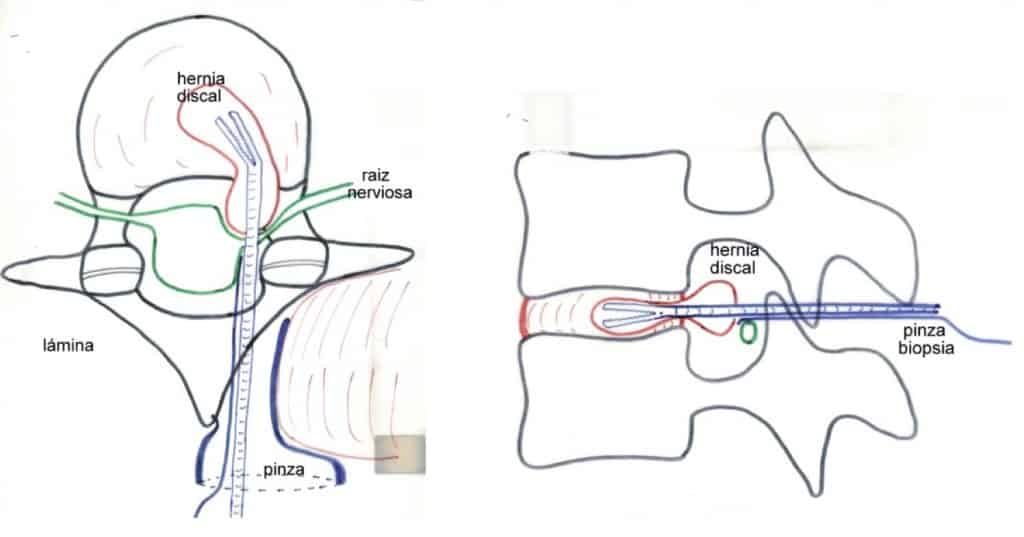
8.- ESTENOSIS DEL CANAL LUMBAR
El canal vertebral a nivel lumbar puede estar más cerrado o estrecho de lo normal de forma global, a lo largo de toda la columna (más frecuente por causas congénitas) o de forma segmentaria en uno o más segmentos o unidades funcionales vertebrales (más frecuente por espondiloartrosis).
La disminución del diámetro del canal puede afectar a la zona por donde discurren las raíces (recesos laterales) o a todo el canal (raquiestenosis).
8.1.- FISiOPATOLOGÍA
Es similar a la explicada en la espondilosis cervical. El primer proceso es la degeneración discal uni o multisegmentaria. A continuación el inicio de una inestabilidad vertebral, con la formación de osteofitos e hipertrofia ligamentosa. El resultado final es que esta neoformación tisular se introduce en los agujeros de conjunción y canal vertebral, produciendo compresión de las estructuras nerviosas.
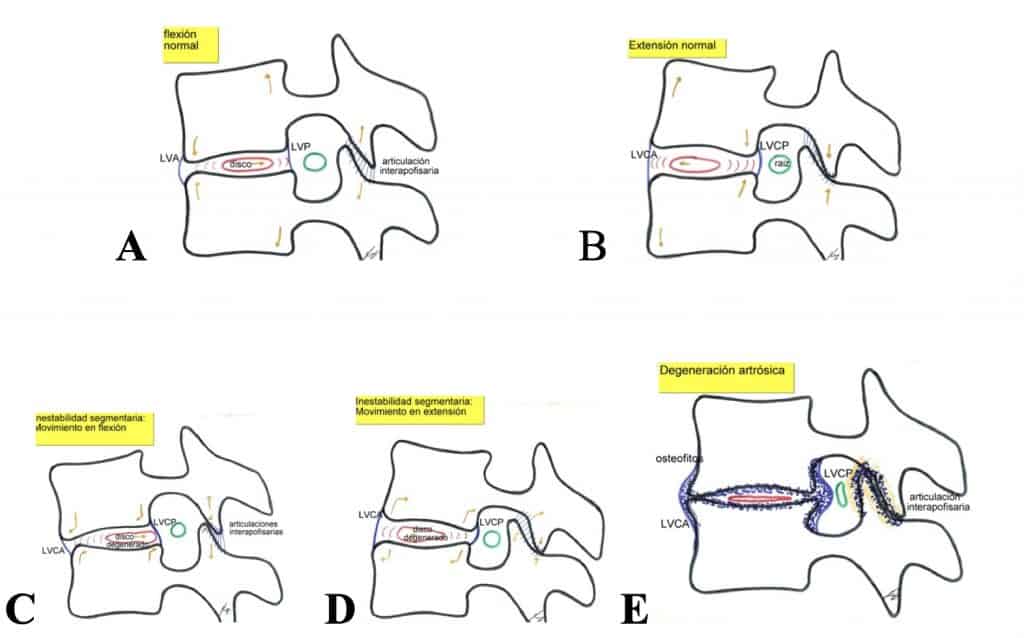
8.2.- CLÍNICA
La traducción clínica de la estenosis lumbar puede ser:
A.- Cuadro de radiculopatía lumbar uni o bilateral más o menos manifiesto.
B.- Cuadro de compresión del saco dural y sus raíces, que se va a manifestar por dolor lumbar con irradiación por ambas extremidades inferiores, sobre todo al caminar y que le obliga al paciente a detenerse: claudicación intermitente para la marcha de tipo neurógeno.
C.- Otras veces están mezclados ambos, con un cuadro clínico consistente en una lumbociática con ciertos rasgos atípicos, como puede ser la bilateralidad, abolición extensa de reflejos, atrofia muscular…
D.- Además de esta claudicación neurógena, es también típico que los pacientes adopten una postura en flexión y suelan descansar de sus dolores apoyando la espalda en la pared disminuyendo la compresión sobre las raices lumbares.
8.3.- DIAGNÓSTICO
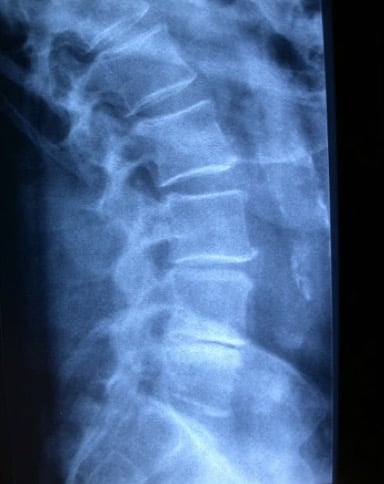
8.3.1.- Rx de columna
Se pueden ver signos orientativos de degeneración discal y estrechamiento del canal.
8.3.2.- TAC
En esta patología el TAC ayuda mucho a definir la afectación ósteoarticular y se ve con gran nitidez los márgenes del canal vertebral.

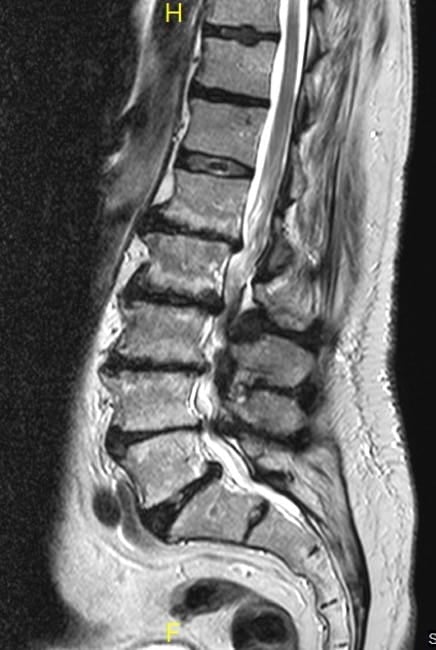
8.3.3.- RM
Muestra claramente la estenosis uni o multisegmentaria, así como la situación del saco dural.
8.4.- TRATAMIENTO
El tratamiento es quirúrgico realizando una microhemilaminectomia o una laminectomía descompresiva de los niveles afectados, para liberar las estructuras nerviosas comprometidas.
El completar la intervención de hemi o laminectomia descompresiva con fijación instrumentada (tornillos pediculares) se discute. Pero hay que tener en cuenta el concepto referido anteriormente de inestabilidad. Si además en la intervención quitamos más hueso, el segmento va a quedar más inestable, por lo que es muy razonable aumentar la estabilidad con una fijación instrumentada.

9.- ESPONDILOLISTESIS
En el Tema 2 se han dado unas nociones acerca de la espondilolistesis a consecuencia de una espondilolisis de causa congénita.
En este tema habría que abordar la espondilolistesis de causa espondiloartrósica. Se debe a la incapacidad de contención de las apófisis interarticulares, por una especial disposición condicionada congénitamente, unida a su degeneración artrósica. El resultado es el desplazamiento anterior de un cuerpo vertebral con respecto a otro y la producción de una estenosis lumbar segmentaria. Generalmente es entre L4-L5 o L5-S1.
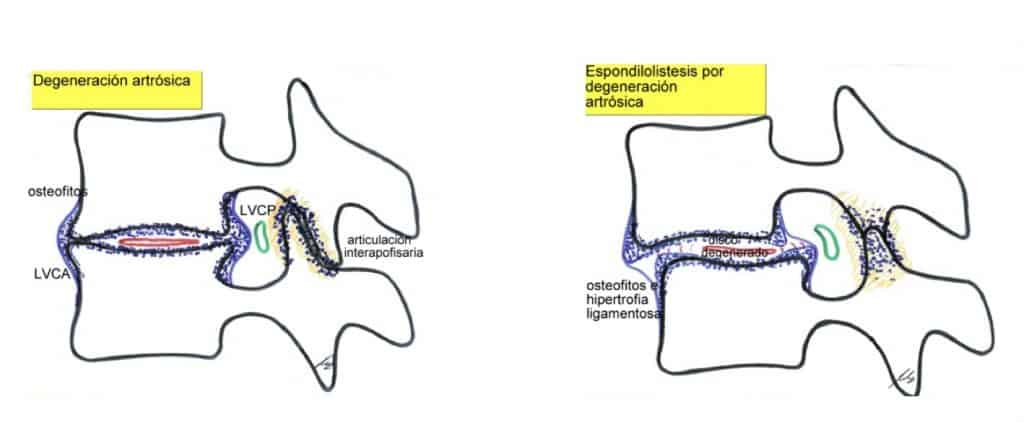
La clínica es de lumbociática uni o bilateral, por compresión radicular, así como de claudicación intermitente neurógena, de mayor o menor intensidad dependiendo del grado de listesis producida.
El diagnóstico se realiza con un estudio radiológico simple en proyección lateral donde se observa el desplazamiento del cuerpo vertebral. También se consideran 4 grados, aunque es raro que lleguen a un grado 3 o 4. Se completa con RM y/o TAC.
El tratamiento es quirúrgico con microhemilaminectomía y foraminotomía, para ampliar el canal vertebral y liberar las raíces. Se aconseja completar, al igual que en la estenosis lumbar, con fijación instrumentada .
Abajo, la simimulación de la colocación de los tiornillos pediculares. A la derecha, los controles de la colocación final de los tornillos
10.- HERNIA DISCAL TORÁCICA
Es una entidad muy rara. El 0’25-0’75 % de todas las hernias discales. Pero es conveniente conocer su existencia.
Esto se explica porque la caja torácica, con las costillas, hace que esta zona de la columna vertebral tenga unos movimientos muy limitados.
Pero es posible observarlas con cierta frecuencia en las RM, aunque la mayoría son protrusiones discales asintomáticas.
Ahora bien, a veces hay una salida del disco. Pero se comporta de diferente manera. Es un proceso más lento, que da la cara con dolor local, más o menos irradiado. Pero lo que le caracteriza es que acaba ocasionando un síndrome de compresión medular lentamente.
Otra característica es que con gran frecuencia estas hernias discales se calcifican
El tratamiento es quirúrgico. Aunque, dada la rareza, el equipo quirúrgico ha de tener una experiencia importante y contar con los medios descritos de neuronavegador, neurofisiología intraoperatoria y buen conocimiento anatómico de la región.

se podria subir una foto de una radiografía lumbosacra para describir diagnóstico?.GRACIAS.
Buenas tardes Mercedes
El Doctor García de Sola, tiene su consulta en Madrid.
¿Cómo solicitar cita?
Adicionalmente, pone su servicio de Consulta online de Neurocirugía a disposición de sus pacientes.
Muchas gracias
Un saludo
muy buena explixacion soy estudiante y tengo una exposicion y me ayudado un monton mil gracias
Excelente fácil de entender gracias encontré parte de mi.diagnostivo mi síntoma es fasciculaciones o temblores por protusion posterolateral y paramedial en C5c6
EXELENTE TRABAJO