Video del Dr. García de Sola sobre las fracturas por osteoporosis – Cifoplastia

Fracturas osteoporóticas – vertebroplastia – cifoplastia
Resumen
Las fracturas por osteoporosis están aumentando en frecuencia.
Por la vida más sedentaria y, sobre todo, por el aumento en la expectativa de vida.
Los pacientes de edad avanzada están sometidos, además , a un mayor riesgo de caídas espontáneas.
Su aparición limita de forma muy importante su calidad de vida y puede suponer incluso un riesgo vital.
Para su tratamiento, hoy día, hay que tener muy en cuenta las grandes ventajas de la vertebroplastia, consistente en inyección de cemento en la vértebra fractura.
La intervención quirúrgica ha llegado a ser de muy bajo riesgo y alto beneficio, gracias a la aplicación de nuevas tecnologías, como mesas de quirófano especiales para cirugía de columna, TAC intraoperatorio y Neuronavegador, así como control neurofisiológico intraoperatorio.
También ha habido un gran desarrollo en los tipos de cemento, que han disminuido las posibles complicaciones de esta técnica.
El tratamiento adecuado es, por tanto, un diagnóstico y tratamiento conservador adecuado, bajo control del especialista. Con el objetivo de no retrasar un tratamiento eficaz, que evite fracturas progresivas y una recuperación-reincorporación incompleta a la vida habitual.
Rafael García de Sola
Director de la Cátedra UAM “Innovación en Neurocirugía”
Jefe del Servicio de Neurocirugía
Hospital Ntra. Sra. del Rosario
Madrid
Ver presentación sobre las fracturas osteoporóticas – vertebroplastia – cifoplastia
Introducción
Las fracturas vertebrales es una patología en aumento, debido sobre todo la la mayor expectativa de vida.
Po otro lado, el tratamiento quirúrgico ha avanzado de forma extraordinaria y desde hace poco más de 20 años es posible acceder de forma mínimamente invasiva a la vértebra fracturada e inyectar cemento, que consolida la vértebra y mejora la clínica dolorosa. Con mínimo riesgo y efectos adversos.
La vertebroplastia o inyección de cemento en la vértebra fracturada es un procedimiento relativamente reciente. Se debe a la idea de Galibert y Deramond (Chirurgie 1990, 116 (3): 326-334). La primera serie quirúrgica se publica en 1997 (Jensen, et al. Am J Neuroradiol 1997, 18 (10): 1897-1904). Por lo que, en la práctica, su difusión se ha realizado en estos últimos 20 años.
A continuación vamos a exponer los principales rasgos de esta patología y el procedimiento quirúrgico que seguimos..
Etiología y patogenia
Vamos a revisar las causas por las que se puede llegar a una situación de osteoporosis y debilidad mecánica de las vértebras. Que hace que puedan fracturarse de forma casi espontánea, sin gran esfuerzo o carga.
Excluimos otras causas de fracturas vertebrales, como son las fracturas patológicas por invasión metastásica o tumores intrínsecos, así como las fracturas por traumatismos de gran energía.
La osteoporosis vertebral se encuentra con gran frecuencia en:
- 1.- Personas de edad avanzada. Lo que ocasiona un proceso que puede conllevar una alta morbilidad y mortalidad si no se tratan adecuadamente.
- 2.- Mujeres por encima de los 50 años.
Algunos autores hablan incluso de un porcentaje de fracturas vertebrales superior al 25% (Lyles KW. Pharmacotherapy 1999, 19: 215-245).
Otros autores observan una incidencia del 40% en mujeres mayores de 80-85 años (Cooper, et al. J Bone Miner es 1993,7: 221-227 - 3.- Menopausia. Tratamiento con esteroides. Inmovilización prolongada. Insuficiencia renal.
- 4.- Puede producirse un círculo vicioso si no se tratan las fracturas. En el sentido de que una vértebra fracturada tiene un efecto de debilidad mecánica en las vértebras adyacentes ante las cargas, lo que lleva a nuevas fracturas (Nevitt, et al. Ann Intern Med 1998, 128: 793-800)
Las causas directas de las fracturas son fundamentalmente:
- Fracturas espontáneas
- Fracturas tras un leve esfuerzo, como la tos
- Caídas
Las fracturas se producen a nivel del cuerpo vertebral. Suelen ser por un mecanismo simultáneo de flexión-compresión. Unido a veces a una rotación de la columna.
Se produce una disminución de altura, sobre todo de la parte anterior vertebral. Con una flexión o cifosis de la columna a este nivel (Fig. 1).
En ocasiones la energía puede ser grande o la debilidad del cuerpo vertebral muy acentuada. Por lo que se colapsa todo el cuerpo vertebral.
En toda fractura hay riesgo de compresión del sistema nerviosos. Bien a nivel da las raíces provenientes de la médula espinal, o bien a nivel de la propia médula.
Las fracturas se producen de forma más frecuente a nivel de la columna torácica y menos a nivel lumbar. Probablemente por la disposición de la cifosis normal de la columna torácica.
Clínica
De forma inmediata, tras una fractura, aparece dolor local, co posible irradiación hacia un o los dos lados, por compresión de las raíces nerviosas adyacentes.
El paciente nota una contractura muscular de defensa del organismo ante esta nueva situación. Para evitar movilizaciones que emporen la situación de inestabilidad vertebral.
Esto genera una situación de inmovilidad y limitación, con pérdida de la independencia.
A lo que hay que unir el efecto adverso de la medicación, sobre todo en pacientes de edad avanzada. Por somnolencia, dependencia y afectación del estado mental.
La fractura produce un aumento de la cifosis y pérdida de altura de toda la columna.
Diagnóstico
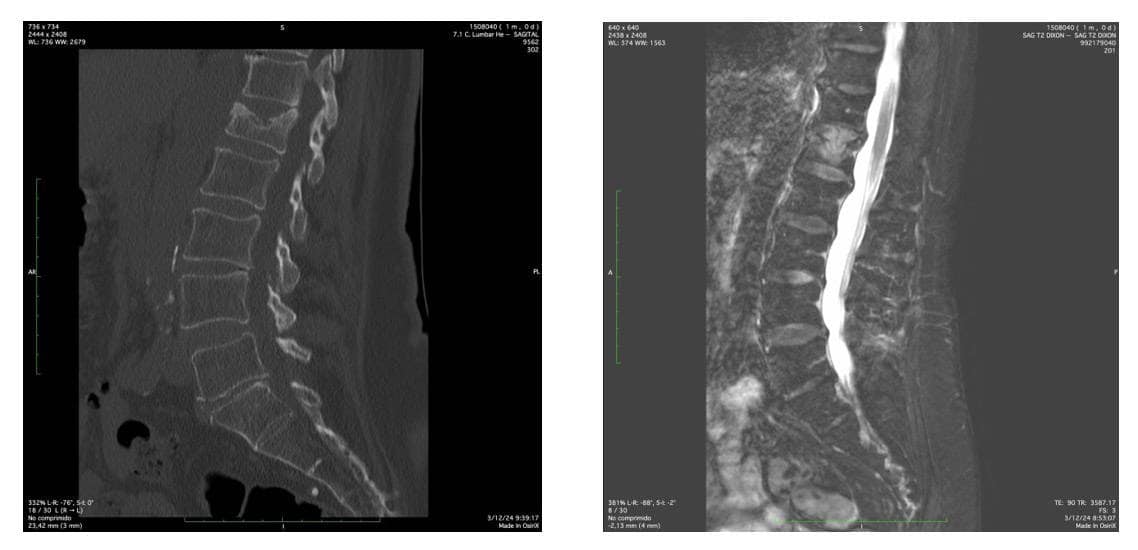
Radiografía.- En primer lugar, una radiografía de columna. Aunque, en muchas ocasiones, es difícil ver la fractura en la columna torácica, al estar “tapadas” por las imágenes de las costillas.
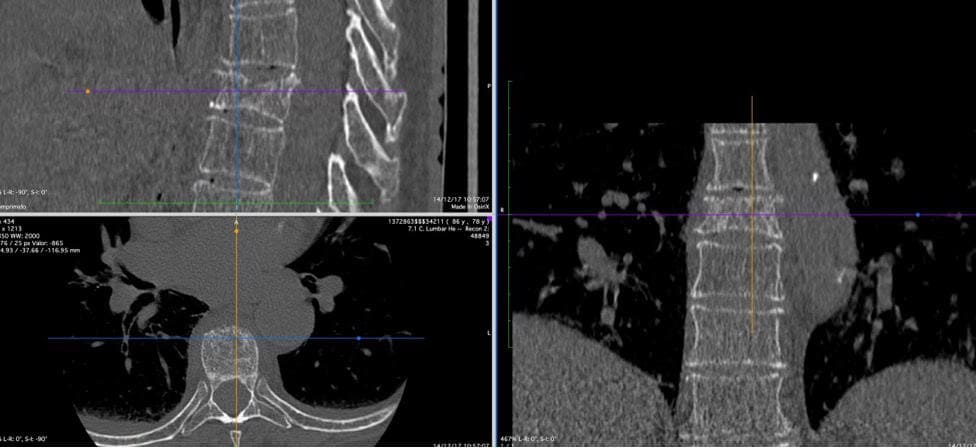
TAC.- Es definitivo. Podemos ver la vértebra en los tres planos del espacio (fig. 2).
Resonancia Magnética.- Es útil y complementaria al TAC. Nos ayuda a valorar la situación de la fractura en dos sentidos:
Si hay edema vertebral, que ayuda a valorar el tiempo de evolución de la fractura. Si es aguda o crónica. En caso de varias fracturas simultáneas, nos ayuda a valorar cuál es más reciente y activa, por ejemplo. (Fig. 3)
No permite ver la relación de la fractura con la médula y raíces, valorando su posible compresión o riesgo de inestabilidad de fragmentos desplazados.
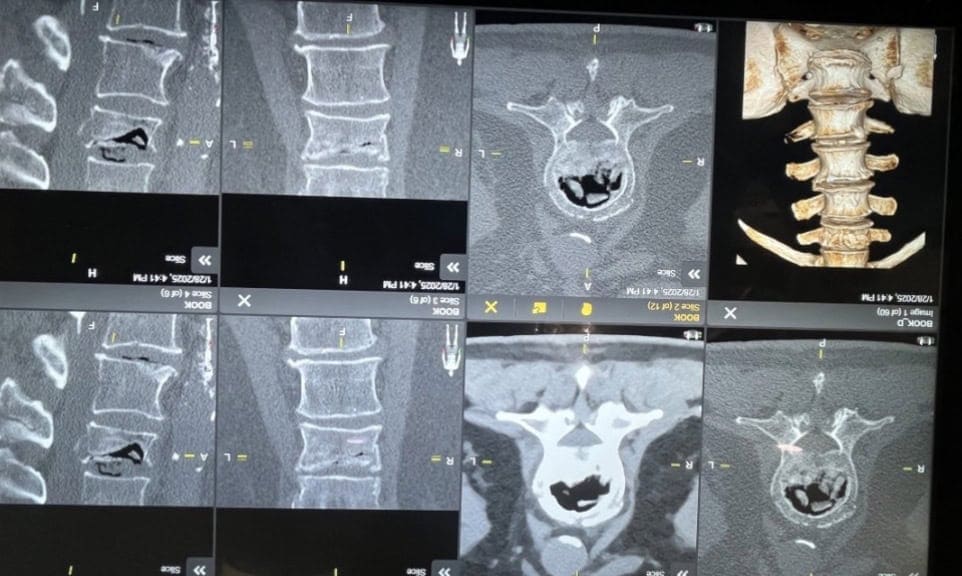
Gammagrafía ósea.- Si el paciente no tolera la Resonancia por claustrofobia. O para que nos ayude a excluir la posibilidad de patología maligna subyacente.
Tratamiento
Se inicia con reposo y analgésicos. Si la fractura es a nivel lumbar, se aconseja corsé lumbar semirrígido. Unido a analgesia.
Hay que valorarla gravedad de la fractura. Su posibilidad de resolución sin tratamiento quirúrgico y la edad del paciente.
También valorar que la inmovilidad aumenta el proceso de osteoporosis, aumenta el riesgo de tromboflebitis y de embolia pulmonar, así como la pérdida de masa muscular que se provoca.
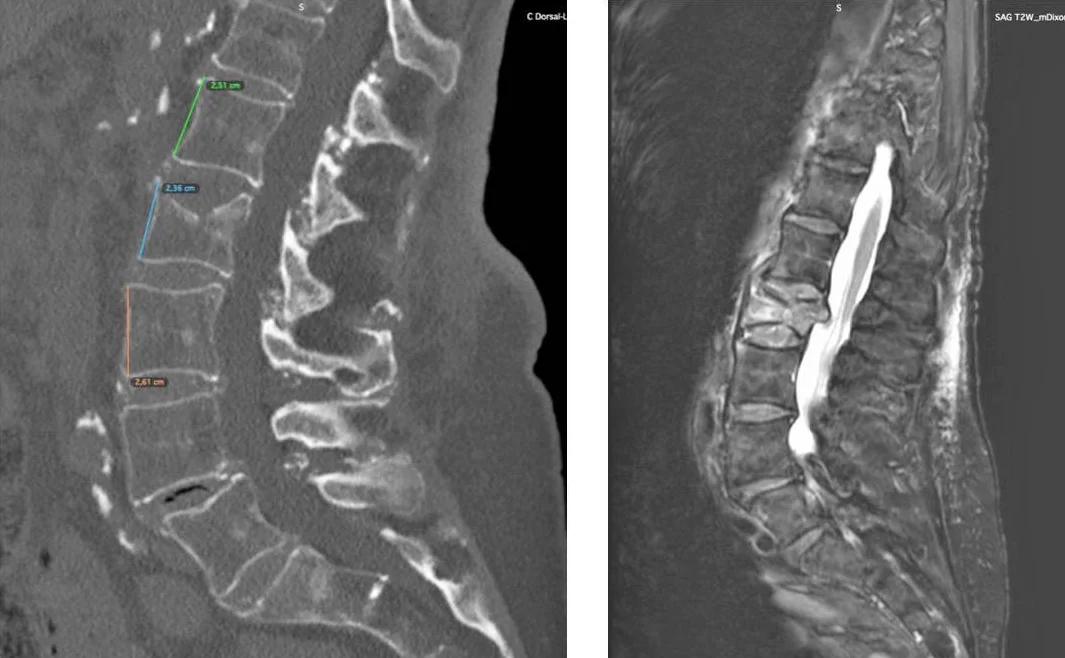
Hay que hacer un seguimiento clínico muy estrecho, por el riesgo de que al paciente presenta una fractura progresiva, que aumenta la destrucción del cuerpo vertebral (Fig. 4).
Indicaciones de tratamiento quirúrgico
No hay reglas claras, pero la vertebroplastia está indicada si hay una pérdida de altura vertebral superior al 30% o el dolor persiste más de 6 semanas tras tratamiento adecuado.
En esta valoración es de gran ayuda el control de TAC y RM secuencial.
Hay que tener en cuenta que la posibilidad de vertebroplastia está anulada si hay una pérdida de altura superior al 90% , se trata de una fractura conminuta o hay invasión del canal vertebral por fragmentos vertebrales desplazados. En estos casos se suele plantear una alternativa quirúrgica más agresiva, con fijaciones de las vértebras adyacentes, mediante tornillos pediculares (Fig. 5).
Técnica quirúrgica
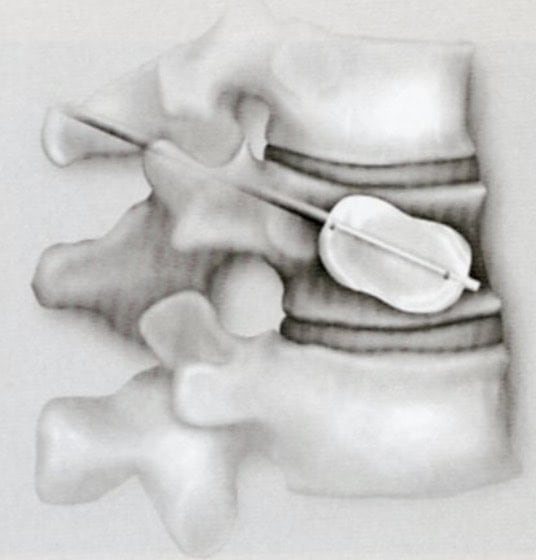
La técnica de Cifoplastia consiste en introducir en el cuerpo vertebral un balón o cualquier otro tipo de expansor. La idea es intentar ganar la altura vertebral perdida. Pero esto ocasiona una fractura interna y destrucción de la trama ósea intravertebral. Por lo que el procedimiento está bajo discusión permanente. (Fig 6)
La otra alternativa es la Vertebroplastia. Consiste en la inyección de cemento a nivel vertebral, sin el objetivo de expandir la vértebra. Solamente consolidarla, gracias a que el cemento fluye entre la trama ósea del cuerpo vertebral, sin fracturarla.
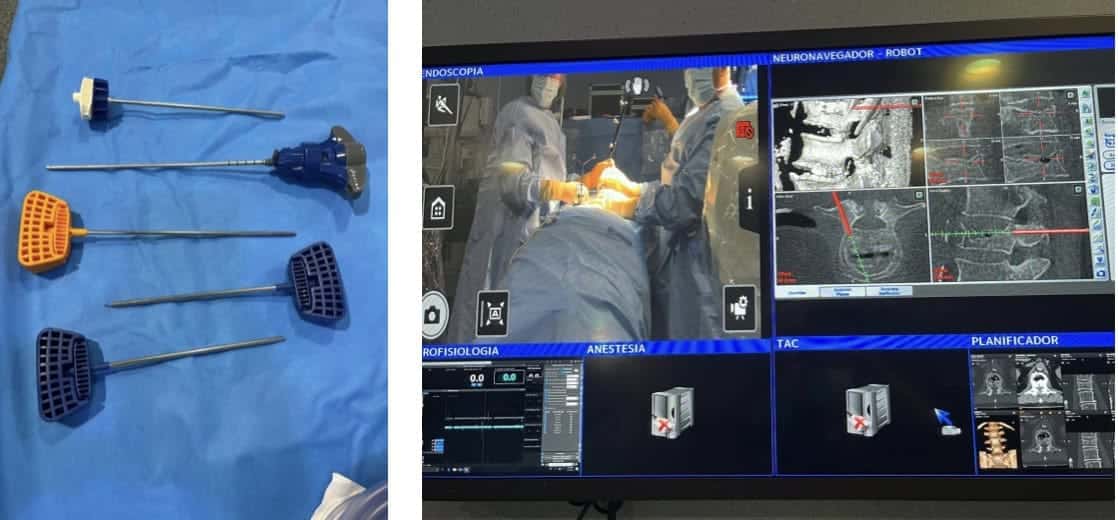
Técnica quirúrgica implementada por nuestro equipo.
La técnica llevada a cabo por nosotros tiene los siguientes elementos (Figs. 7 y 8):
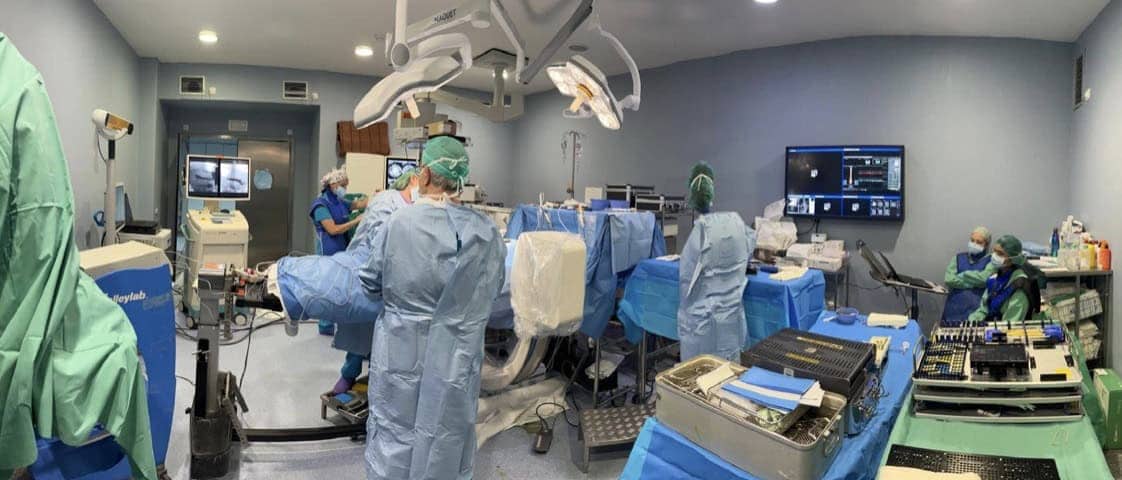
1.- Colocación del paciente en la mesa de Jackson.
Esta es una mesa especialmente diseñada para cirugía de columna, que tiene las siguientes ventajas frente a los tableros radiotransparentes de las mesas quirúrgicas convencionales:
- -El paciente queda sujeto en apoyos en axilas y cadera. El tórax y abdomen queda libre, lo que facilita y mejora enormemente la ventilación pulmonar bajo anestesia.
-El paciente tiene la cara y ojos protegidos mediante una máscara blanda sobre la que cae la cabeza. Por lo que, además, no hay que girarle el cuello. Esto es muy importante. Sobre todo en pacientes de edad avanzada.
-El propio peso del abdomen facilita una cierta tensión a nivel de la columna que favorece la reducción de la fractura, que el cuerpo vertebral se expanda. Y que el cemento al entrar precise menos presión de infusión y se consiga ganar cierta altura vertebral. Se asimila casi al proceso de la cifoplastia.
2.- Anestesia General
Es de mucha mayor comodidad y seguridad para el paciente. Al estar el paciente en la mesa de Jackson, su situación es muy segura y estable.
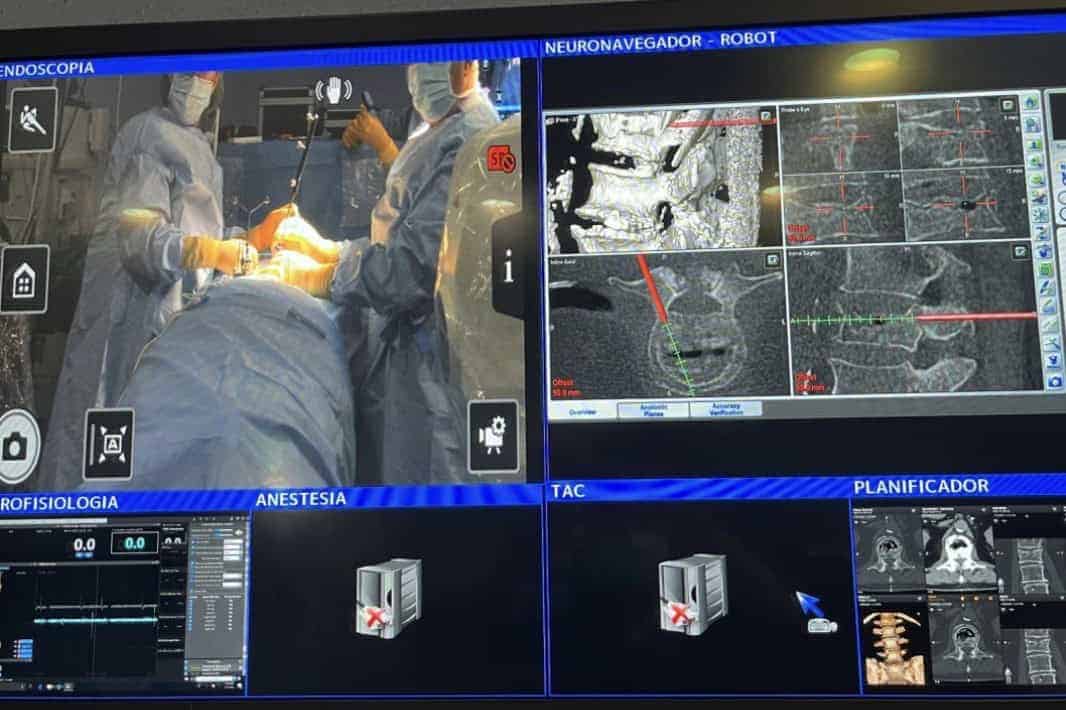
3.- TAC y Neuronavegador (NNV)
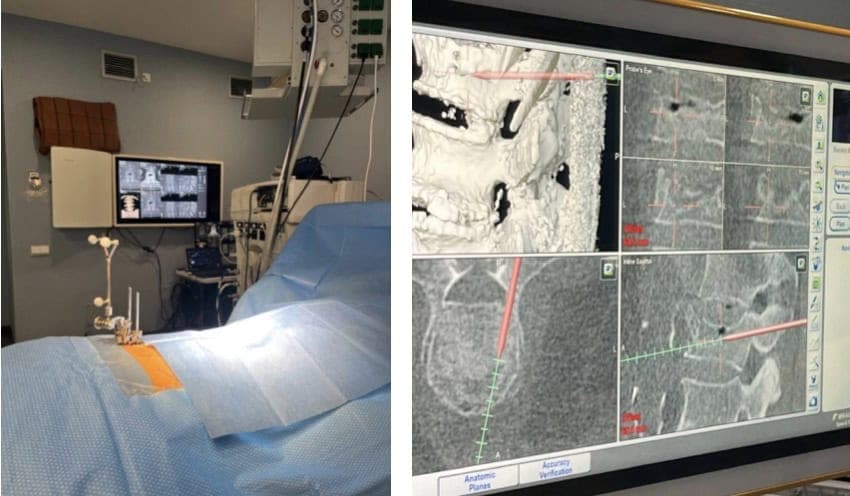
Al paciente se le coloca, en la cresta ilíaca, un elemento que permite fijar una especia de estrella con 3 bolas que reflejan los rayos infrarrojos que emiten dos cámaras del NNV. (Fig. 9).
El TAC lo llevamos a cabo con un arco en C motorizado-robotizado (ZIEHM®). Que también tienen detectores reflectantes de infrarrojos. Presenta dos ventajas importantes:
- Nos permite obtener imágenes similares a las de un TAC, aunque no con la calidad de éstos, pero suficiente para realizar con absoluta seguridad la implantación de las agujas en los pedículos vertebrales.
- Durante la inyección de cemento es preciso tener un estrecho control de imagen de Rx. Que lo tenemos utilizando el mismo arco en C, con radioscopia.
Las imágenes del TAC se pasan al NNV. A partir de aquí, el neurocirujano trabaja viendo la pantalla del NNV.
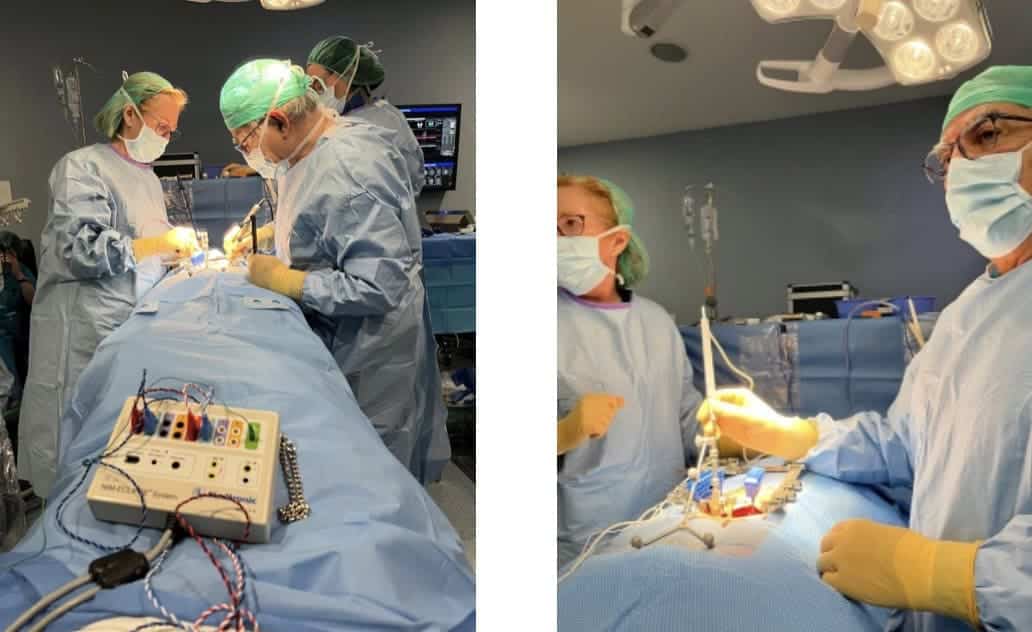
4.- Monitorización Neurofisiológica Intraoperatoria (MNIO)
El paciente está monitorizado, con registro de electromiografía, de las raíces que tenemos riesgo de lesionar durante el procedimiento de introducción de las agujas, o por trasvase de cemento. También se monitorizan los potenciales evocados motores, por la misma razón (Fig. 10).
5.- Aguja de Yamshidi
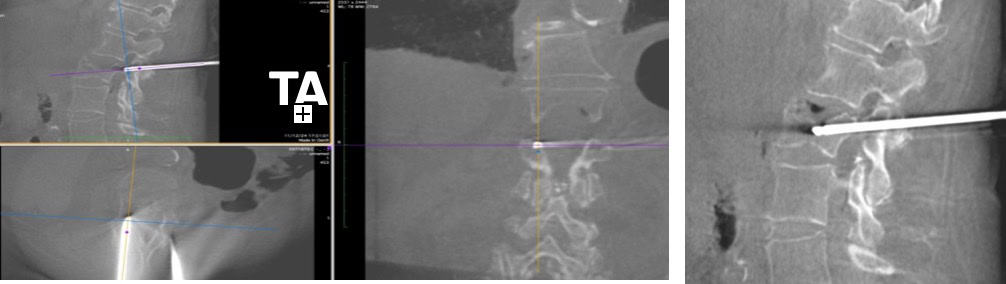
Es una aguja especial diseñada para penetrar a través de los pedículos vertebrales. Su introducción la realizamos con ayuda del NNV. (Fig. 11).
Utilizamos un puntero especial, que introducimos en las agujas, que también es detectado por las cámaras del NNV. Como sabemos la longitud de las agujas, podemos ir penetrando en el pedículo con absoluta precisión.
Cuando consideramos que están en la posición correcta, se realiza un TAC de control, para verificar esto Fig 12).
6.- Posible metástasis
En ocasiones, si hay duda de que pudiéramos estar frente a una metástasis, se puede realizar una biopsia, antes de introduje el cemento.
Éste se introduce mediante une sistema que mantiene una presión controlada. El cemento que utilizamos es especial, en el sentido de que permite variar su viscosidad y la solidificación tarda unos 20min. Por lo que tenemos suficiente tiempo de manipulación.
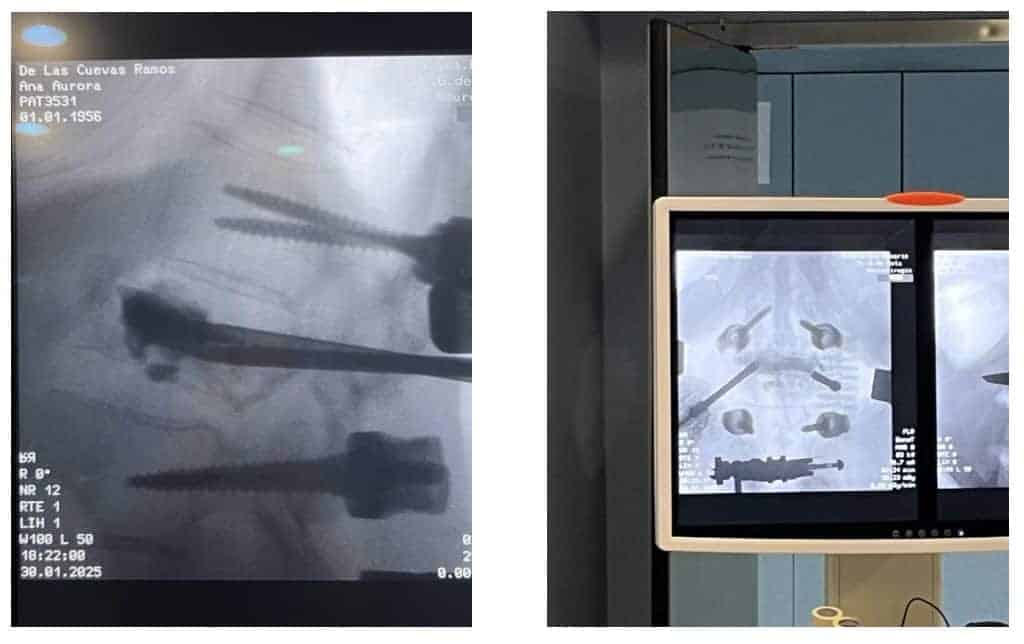
El cemento es radiopaco y su introducción en el cuerpo vertebral es controlada de forma constante mediante radioscopia en proyección lateral y antero-posterior. (Fig. 13 y 14)

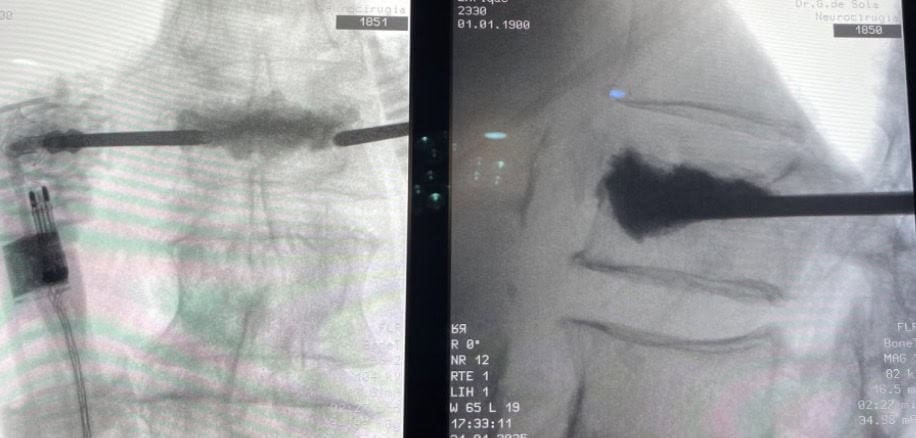
Final del procedimiento
7.- Al final del procedimiento se retiran las agujas y se realiza un nuevo TAC de control. Por lo que, antes de salir de quirófano, sabemos el resultado final de la vertebroplastia en los tres planos del espacio. (Fig. 15)
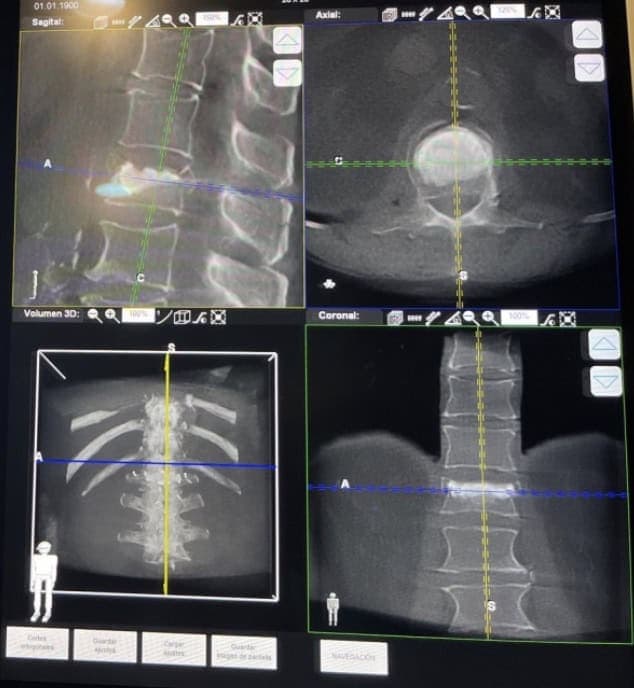
Complicaciones
En la vertebroplastia se enumeran varios tipos de complicaciones:
- 1.- Violación-rutura de los pedículos.
Esto esta minimizado o excluido, al utilizar TAC y NNV - 2.- Salida del cemento al canal.
El control radioscópico y la MNIO lo minimizan - 3.- Salida del cemento por drenajes venosos y riesgo de embolia pulmonar
El control radioscópico y la viscosidad del cemento lo minimizan. - 4.- A largo plazo, se pueden producir fracturas de vértebras adyacentes (Harrop y Lieberm. Vertebroplasty and Kyphoplastia. Thieme. Cap. 16. Pág 120)
Se minimiza con los cuidados postoperatorios.
Postoperatorio
- A.- El paciente se puede levantar al día siguiente. Incluso irse de alta.
- B.- Es recomendable, en fracturas lumbares, llevar un corsé durante 1-3 meses.
- C.- El paciente ha de tener actividad física, fundamentalmente para activar la musculatura extensora de la columna. Preferiblemente controlada con fisioterapeuta.
Los pacientes de edad deben caminar. Tanto en el pasilla de su casa, como saliendo a la calle. - D.- Control por parte de Reumatología. Para tratamiento de la osteoporosis
Resultados
- 1.- Hay una disminución-desaparición del dolor en el 90-95% de los pacientes
- 2.- Se produce un aumento de la actividad diaria e independencia
- 3.- Reducción-suspensión de los analgésicos
- 4.- Cierta corrección de la cifosis traumática.
Entre 2013 y 2024, se han intervenido 51 paciente con edades entre los 48 a 99 años (edad media 74,94 años). 15 pacientes con más de 80 años. Se han tratado 79 vertebras. Los niveles tratados han sido desde D4 a L5. Más de 10 casos a nivel de D6, D12 y L1
No complicaciones intraoperatorias. No lesión neurológica. Porcentaje de extravasación de contraste (6,32% ), sin repercusión clínica. Estancia postoperatoria de 1,5 días. Reducción o suspensión de la medicación analgésica en todos los casos. No alteraciones neurofisiológicas postoperatorias.