Quiste óseo aneurismático frontal. Caso clínico y revisión de la bibliografía
Marta Navas-García, Marta Navas-García, Paloma Pulido-Rivas, José M. Pascual-Garvi, Rafael Manzanares-Soler, Rafael García de Sola
Servicio de Neurocirugía: (M. Navas-García, P. Pulido-Rivas, J.M. Pascual-Garvi, R.G. Sola);
Servicio de Radiodiagnóstico: (R. Manzanares-Soler);
Hospital Universitario La Princesa. Madrid, España.
Correspondencia: Dra. Marta Navas García. Servicio de Neurocirugía.
Hospital Universitario La Princesa. Diego de León, 62. E-28006 Madrid.
E-mail: m_navas_garcia@hotmail.com
Aceptado tras revisión externa: 27.11.10.
Cómo citar este artículo:
Navas-García M, Pulido-Rivas P, Pascual-Garvi JM, ManzanaresSoler R, Sola RG. Quiste óseo aneurismático frontal. Caso clínico y revisión de la bibliografía.
Resumen
Introducción. El quiste óseo aneurismático (QOA) craneal es un hallazgo patológico infrecuente, diagnosticado habitualmente en pacientes jóvenes. Se define como una lesión benigna formada por cavidades hemáticas limitadas por septos osteoconectivos y células gigantes tipo osteoclastos; estas características histológicas son comunes a los QOA extracraneales. Clínicamente se manifiestan como tumoraciones craneales en la mayoría de los pacientes, las cuales pueden ser dolorosas y presentan un tamaño variable. Presentamos una revisión bibliográfica de los QOA frontales publicados hasta la fecha, incluyendo un caso tratado recientemente en nuestro servicio.
Caso clínico. Mujer de 29 años, sin antecedentes de traumatismo craneoencefálico previo, valorada por presentar una lesión craneal frontal derecha no dolorosa y fija. El estudio radiológico demostró la presencia de una lesión craneal lítica de bordes bien delimitados y esclerosis marginal, con captación periférica y lineal de contraste en el estudio con resonancia magnética cerebral. Se intervino a la paciente y se extirpó la lesión en su totalidad. La evolución postoperatoria transcurrió sin incidencias, y el diagnóstico anatomopatológico definitivo fue QOA craneal.
Conclusión. El QOA craneal es una entidad patológica de características histológicas y radiológicas bien definidas, a pesar de que su etiopatogenia actualmente no es completamente conocida. La resección tumoral completa se considera el tratamiento de elección, el cual con frecuencia es curativo y conlleva un buen pronóstico del paciente a largo plazo. Palabras clave. Cráneo. Hueso frontal. Osteolítico. Quiste óseo aneurismático. Tumor.
Introducción
El quiste óseo aneurismático (QOA) es una lesión benigna, osteolítica y poco frecuente, que representa el 2,5% de los tumores primarios óseos. La afectación craneal supone únicamente el 6% del total de los QOA. La incidencia es mayor en pacientes jóvenes, con un máximo situado alrededor de la segunda década de la vida, y en mujeres [1]. El término ‘aneurismático’ hace referencia a su característico aspecto radiológico en pompa de jabón. Aproximadamente 100 casos de QOA craneales (QOAC) se han publicado hasta la fecha [2]. A continuación se presenta el caso de una mujer de 29 años a la cual se intervino debido a la presencia de una lesión en la convexidad frontal derecha; el estudio anatomopatológico de la tumoración fue compatible con QOAC. Asimismo, se realiza una revisión bibliográfica recogida en la tabla de los 23 casos de QOA frontales publicados en la bibliografía hasta la fecha.
Caso clínico
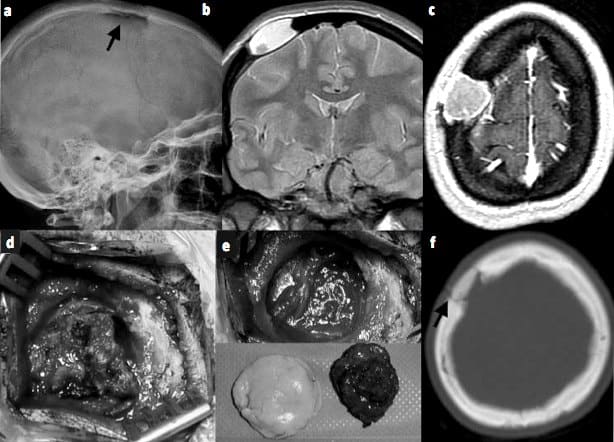
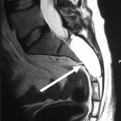
Mujer de 29 años, sin antecedentes de interés, remitida al Servicio de Neurocirugía tras el hallazgo de una lesión craneal frontal en ausencia de traumatismo craneoencefálico (TCE) previo. En la exploración la paciente presentaba una tumoración blanda, subcutánea, no dolorosa, fija y depresible en la convexidad frontal derecha de unos 3 cm de diámetro mayor. Asimismo, la paciente refería incrementos ocasionales del tamaño de la lesión de forma transitoria resueltos de forma espontánea. La radiografía simple de cráneo y el estudio con tomografía axial computarizada (TAC) craneal demostraron la presencia de una lesión redondeada radiolúcida, bien delimitada y de aspecto lítico en la región frontal derecha. La resonancia magnética (RM) cerebral evidenció una imagen expansiva y lítica de 3 × 1,5 cm de diámetro, de bordes bien delimitados y esclerosis marginal, sin invasión del parénquima subyacente; en secuencias T 1 y T 2 la tumoración presentaba un comportamiento hiperintenso, con una captación periférica y lineal tras la administración de gadolinio.
Se intervino a la paciente mediante una craniectomía guiada por neuronavegación que englobó dicha tumoración. Macroscópicamente se observó una tumoración ósea muy vascularizada, de consistencia heterogénea, que erosionaba la tabla externa; se encontraba adherida a la duramadre subyacente, sin invasión de ésta y presentaba una coloración rojo parduzca. La lesión quedó extirpada en su totalidad y el defecto óseo remanente se cubrió con una craneoplastia de cemento acrílico y microplacas de titanio. El curso postoperatorio de la paciente fue satisfactorio. El estudio anatomopatológico demostró una lesión constituida por múltiples espacios quísticos rellenos de contenido hemático no delimitados por endotelio, una matriz osteoide y escasas células gigantes, con estroma fusocelular sin atipias y depósitos de hemosiderina; el diagnóstico anatomopatológico definitivo de la tumoración fue QOA.
En la TAC cerebral realizada dos meses después de la intervención no se apreciaron signos de recidiva ni restos tumorales.
Discusión
De acuerdo con la definición de la Organización Mundial de la Salud, el QOA es una tumoración benigna, expansiva y osteolítica, constituida por quistes hemáticos limitados por septos de tejido conectivo, trabéculas óseas y células gigantes tipo osteoclastos [3,4].
El término QOA fue empleado por primera vez por Jaffe y Lichtenstein en 1942 para describir una entidad patológica ósea con aspecto radiológico de pompa de jabón en dos pacientes jóvenes, en la zona cervical y púbica, respectivamente, que se diferenciaba del grupo de tumores de células gigantes [5].
Típicamente los QOA se desarrollan en edades tempranas, generalmente antes de la tercera década de la vida (el 75-80% de los pacientes tiene menos de 20 años de edad). Su incidencia se sitúa alrededor de 1,4 casos por millón de habitantes y parece existir una leve tendencia a afectar con más frecuencia al sexo femenino. Se ha descrito una posible asociación en su desarrollo con los cambios hormonales, como los que tienen lugar durante el embarazo [6]. A pesar de que se clasifican como benignos, hay que considerar la posibilidad de transformación maligna sarcomatosa de estas lesiones en casos tras radioterapia, cuya tasa se sitúa alrededor del 3%; la transformación maligna espontánea del QOA aún no se ha demostrado [1-3,7].
Los QOA constituyen un grupo diferenciado de tumores óseos, que se clasifican como primarios en ausencia de otra patología coexistente (aproximadamente dos terceras partes de los casos) o secundarios (un tercio de los casos) en función de la ausencia o presencia de traumatismos previos o lesiones acompañantes, respectivamente; los tumores asociados más frecuentemente a QOA son el tumor de células gigantes, el condroblastoma, el osteoblastoma, el osteosarcoma, el fibroma condromixoide y la displasia fibrosa [6].
Las metáfisis de los huesos largos de miembros inferiores son las más afectadas (36-50%); la afectación vertebral y mandibular supone el 25% de los casos. Menos del 6% de los QOA se diagnostica en los huesos de la calota craneal (QOAC); se han descrito casos en la región frontal, parietal, temporal y occipital [7-10]. En una revisión exhaustiva de la literatura cuyos datos se resumen en la tabla, se recogieron 22 casos de QOAC de localización frontal; 12 pacientes fueron hombres y 9 mujeres, con una edad media de 22 años. El 45% de los casos eran QOAC frontales derechos y el 40% se localizaron en el lado izquierdo. La mayor parte de los pacientes (17 casos) no asoció lesiones coexistentes con los QOAC. Desde el punto de vista etiopatogénico, se han propuesto diferentes teorías fisiopatológicas para tratar de explicar el desarrollo de estas lesiones. Según Jaffe y Lichtenstein, el desarrollo de una posible anomalía dinámica circulatoria con hipertensión venosa ósea podría poner en marcha un ciclo de hemorragia y osteólisis focal; este proceso de destrucción ósea progresiva incrementaría la cuantía de la hemorragia y el tamaño de la cavidad quística resultante [5]. A pesar de que clásicamente se ha relacionado el antecedente de TCE como desencadenante de dicha teoría fisiopatológica, en la actualidad parece existir cierto consenso en la bibliografía para rechazar cualquier evento traumático como factor etiológico importante [2]. Por otro lado, autores como Lin et al defienden otra teoría basada en la existencia de anomalías arteriovenosas secundarias a la existencia de lesiones subyacentes, lo que favorecería la formación de espacios vasculares dilatados; sin embargo, esta relación causa-efecto entre el QOA y lesiones secundarias aún no está clarificada [2,11-14]. En la serie de 22 casos de QOAC frontales recogidos en la tabla, sólo se reconoció un antecedente de TCE en 6 pacientes, y únicamente 4 casos de QOAC frontal se consideraron secundarios, por encontrarse asociados a lesiones secundarias subyacentes.
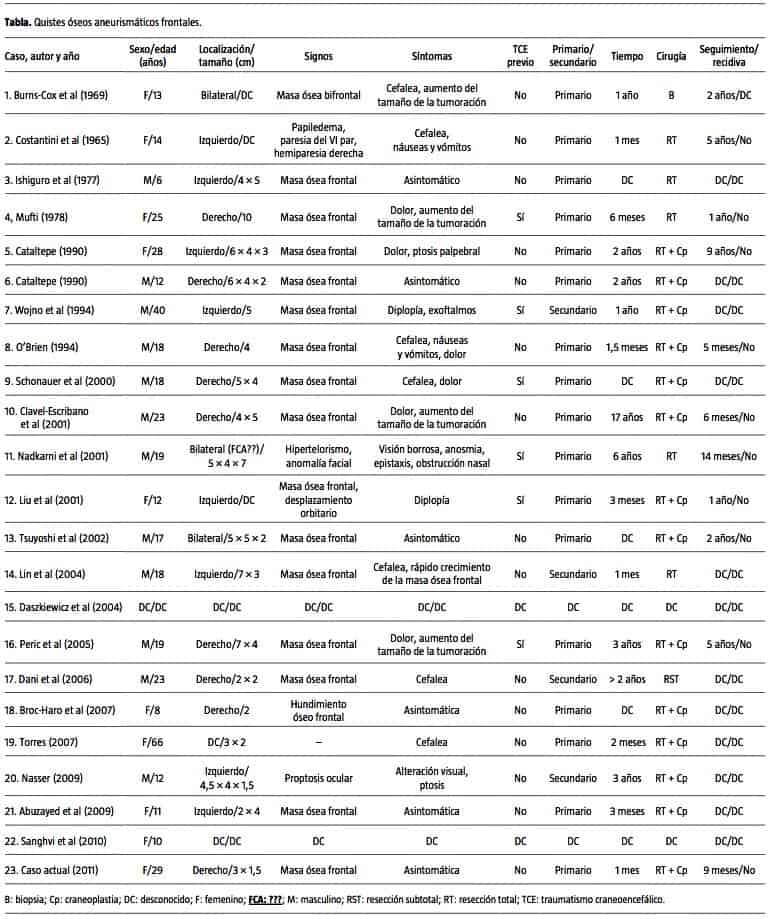
Recientemente se ha efectuado la caracterización genética de los QOA; la anormalidad cariotípica descrita con más frecuencia se localiza en las bandas cromosómicas 16q22 y 17p13, aunque también es posible reconocer otras alteraciones, como la translocación recíproca de los cromosomas 16 y 17 [2]. Clínicamente, los QOAC se manifiestan como tumefacciones craneales que presentan un aumento de su volumen y velocidad de crecimiento variable, lo que condiciona grados variables de defectos estéticos y deformidad craneofacial [15-17]. Los síntomas incluyen dolor prolongado, cefalea, proptosis, exoftalmos, pérdida de agudeza visual, diplopía secundaria a afectación de pares craneales, crisis epilépticas, signos cerebelosos y síntomas neurológicos focales o de hipertensión intracraneal. De acuerdo con los datos recogidos en la tabla, 16 pacientes con QOAC frontal presentaron una masa ósea craneal, seis permanecieron asintomáticos y siete comenzaron con cefalea.
Radiológicamente los QOAC se comportan como lesiones osteolíticas con un halo cortical bien delimitado y fino, con un aspecto de ‘pompa de jabón’ en la radiografía simple de cráneo (de donde procede el término ‘aneurismático’). Algunos autores clasifican los distintos estadios evolutivos de los QOAC en función de su aspecto radiológico: una primera fase osteolítica, un segundo estadio en el que se identifica un halo periférico más denso y una última fase en la que aparecen calcificaciones intralesionales. Habitualmente se produce una expansión de ambas tablas (interna y externa) craneales, las cuales pueden aparecer adelgazadas pero conservadas [7]. El estudio con TAC craneocerebral pone de manifiesto una lesión multiloculada, que puede realzar tras la administración de contraste. La RM cerebral se considera la prueba diagnóstica de elección, la cual puede demostrar la presencia de múltiples niveles fluidos en el interior de los quistes, que representan la sedimentación de glóbulos rojos dentro de cavidades rellenas de contenido serohemático. Este hallazgo característico, aunque no patognomónico, puede dirigir la sospecha diagnóstica del tumor hacia un QOAC. Típicamente, las secuencias T 1 de la RM cerebral demuestran una lesión hipointensa, mientras que en secuencias T 2 el QOAC se muestra como una tumoración hiperintensa; no obstante, el contenido en metahemoglobina que puede existir en el interior de los quistes se traduce como imágenes hiperintensas en secuencias T 1 sin contraste [1,2,6,11,18]. La angiografía cerebral demostrará sólo en determinados casos el efecto de masa que la lesión puede ejercer sobre las estructuras vecinas; es característica la ausencia de vasos patológicos y sólo en ocasiones puede evidenciar áreas hipervasculares [1,2,6,11,18].
El diagnóstico diferencial del QOAC debe realizarse con otras entidades patológicas que pueden compartir parcialmente su apariencia radiológica, tanto lesiones benignas (histiocitomas, displasia fibrosa, quiste óseo unicameral, fibroma no osificado, osteoblastoma o tumor de células gigantes) como malignas (osteosarcoma, osteosarcoma telangiectásico o fibrosarcoma) [19-21]. De forma más específica, en el caso de QOAC frontales, deben incluirse en el diagnóstico diferencial no sólo lesiones tumorales, sino también procesos inflamatorios o infecciosos como mucoceles del seno frontal y osteomielitis frontal, cuya apariencia radiológica puede ser similar [22-30].
El tratamiento de elección de los QOAC sintomáticos o que ocasionan problemas estéticos es la resección quirúrgica completa de éstos, acompañada o no de una reconstrucción del defecto óseo mediante craneoplastia. Este tratamiento con frecuencia es curativo y conlleva un buen pronóstico del paciente a largo plazo [1,7,31]. La hemorragia intraoperatoria o diferida y la infección postoperatoria se consideran las principales complicaciones derivadas del tratamiento quirúrgico de los QOAC [3]. No obstante, algunos casos de QOAC no pueden extirparse en su totalidad, como consecuencia de una localización anatómica compleja (base de cráneo, pared lateral de órbita, senos paranasales y peñasco temporal). En esta situación, es posible llevar a cabo una resección subtotal del QOAC o realizar un curetaje intralesional, asociando tratamientos adyuvantes preoperatorios (embolización selectiva tumoral) o postoperatorios (radioterapia o crioterapia) [1,3,6]. El curetaje intralesional y la enucleación parcial de los QOA extracraneales se asocian a elevadas tasas de recidiva local (el 26-50% en función de las distintas series).
Por otro lado, dado que se han descrito en la bibliografía determinados casos de regresión espontánea de QOAC sin necesidad de intervención quirúrgica, algunos autores optan por la vigilancia radiológica de los pacientes asintomáticos o sin problemas estéticos, diagnosticados de QOAC mediante pruebas de imagen [1].
Aquellos casos en los que se evidencie una recidiva local de la lesión podrían beneficiarse del tratamiento con radioterapia; no obstante, debido al riesgo de transformación sarcomatosa del QOAC, en la actualidad la indicación de irradiación terapéutica de estos tumores está muy limitada. De igual forma, la administración de radioterapia en el lecho tumoral está contraindicada cuando existen datos histológicos de fibrodisplasia asociada al QOA [2,3]. En el trabajo publicado por Gan et al se llevó a cabo una revisión de los 49 casos de QOAC en distintas localizaciones de la calota craneal (publicados hasta ese momento) que se habían intervenido quirúrgicamente (resección tumoral total en 42 pacientes, resección parcial en cinco casos) y que se habían tratado con radioterapia coadyuvante postoperatoria (dos pacientes). Se observó un porcentaje de recurrencias a lo largo del curso postoperatorio significativamente menor en relación con los casos con afectación extracraneal, con sólo un caso de recidiva tumoral local (datos de seguimiento postoperatorio obtenidos de 32 pacientes) [6]. Vergel de Dios et al demostraron en un estudio, en el que se incluyeron 238 casos de QOA en distintas localizaciones anatómicas, que la mayoría de las recidivas locales se produce durante el primer año de seguimiento y que eran muy poco frecuentes más allá del segundo año tras la cirugía [20,32]. No obstante, actualmente se recomienda realizar un seguimiento del paciente durante un período de cinco años, sobre todo en pacientes pediátricos, a los que se debe vigilar hasta la pubertad [3].
En nuestro estudio, dado que la mayoría de los QOAC frontales recogidos se localizó en la convexidad craneal, se obtuvo una resección tumoral completa en 19 pacientes, una exéresis subtotal en un caso y se practicó una biopsia tumoral en otro paciente. De esta manera, ninguno de los pacientes intervenidos fue tratado con radioterapia postoperatoria. Únicamente se dispone de datos del seguimiento postoperatorio de 10 pacientes, y en ninguno de ellos se observaron signos de recidiva tumoral, durante un período mínimo de 5 meses y un máximo de 9 años (seguimiento medio: 2,5 años). Debido al reducido número disponible de pacientes con seguimiento postoperatorio conocido y ausencia de recidiva tumoral, no es posible afirmar de forma concluyente que los QOAC presentan una tasa de recidiva menor que los situados extracranealmente, aunque sí parece existir una cierta tendencia en este sentido.
Por último, cerca de la tercera parte de QOA se incluye en el grupo de lesiones secundarias, debido a su asociación con otras patologías coexistentes; en estos casos, tanto la estrategia terapéutica como el pronóstico del paciente dependen de la naturaleza la patología subyacente y no del propio QOA [3].
Conclusión
En conclusión, los QOA representan un grupo de tumores benignos poco frecuentes, constituyen el 2,5% de las lesiones tumorales óseas primarias y pueden localizarse en cualquier punto de la calota craneal (2-6% de los QOA). Las características radiológicas (lesión ósea expansiva con imagen en pompa de jabón) e histológicas de los QOAC son similares a las que presentan los de localización extracraneal. El estudio con RM cerebral se considera actualmente el método diagnóstico de elección y permite realizar el diagnóstico diferencial entre los QOAC y otras lesiones líticas craneales. El manejo terapéutico de elección de los QOAC es la resección tumoral completa de aquellos casos sintomáticos y/o con defecto estético objetivable. La tasa de curación de los QOAC frontales tras su extirpación total es elevada, y el porcentaje de recidiva local posquirúrgica es bajo, en comparación con los situados en otras localizaciones.
1. Broc-Haro GG, Rodríguez-Valencia F, Manrique-Guzmán S. Quiste óseo aneurismático de cráneo con resolución espontánea. Reporte de un caso. Cir Ciruj 2007; 75: 49-51. 2. Pedrosa R, Tizziani M, Raimúndez R, Vizcaíno JR, Ribero I. Quiste óseo aneurismático temporal en una niña de 8 años: descripción de un caso. Neurocirugía 2010; 21: 132-7.
3. Daszkiewicz P, Roszkowski M, Grajkowska W. Aneurysmal bone cyst of skull and vertebrae in children. Analysis of own material and review of the literature. Folia Neuropathol 2001; 42: 25-30.
4. Louis DN, Ohgaki H, Wiestler OD, Cavenee WK. WHO Classification of tumours of the central nervous system. Lyon: IARC; 2007.
5. Jaffe HL, Lichtenstein L. Solitary unicameral bone cyst with emphasis on the roentgen pictures, the pathological appearance and the pathogenesis. Arch Surg 1942; 44: 1004-25.
6. Gan Y, Hockley AD. Aneurysmal bone cysts of the cranium in children. Report of three cases and brief review of the literature. J Neurosurg 2007; 106 (Suppl 5): S401-6.
7. Clavel-Escribano M, Robles-Balibrea A, Clavel-Laria P, Robles-Cano V. Quiste óseo aneurismático del hueso frontal. Caso clínico. Neurocirugía 2001; 12: 166-9.
8. Al Kaissi A, Klaushofer K, Grill F. Outward bulging of the right parietal bone in connection with fibrous dysplasia in an infant: a case report. Cases J 2008; 1: 347.
9. Nasser MJ. Psammomatoid ossifying fibroma with secondary aneurysmal bone cyst of frontal sinus. Childs Nerv Syst 2009; 25: 1513-6.
10. Segall L, Cohen-Kerem R, Ngan B-Y, Forte V. Aneurysmal bone cysts of the head and neck in pediatric patients: a case series. Int J Pediatr Otorhinolaryngol 2008; 72: 977-83. 11. Abuzayed B, Dashti R, Turk O, Kaynar MY. Aneurysmal frontal bone cyst in a child with history of acute lymphoblastic leukemia. J Pediatr Hematol Oncol 2010; 32: e1-3.
12. Shah GV, Doctor MR, Shah PS. Aneurysmal bone cyst of the temporal bone: MR findings. AJNR Am J Neuroradiol 1995; 16: 763-6.
13. Han X, Dong Y, Sun K, Lu Y. A huge occipital osteoblastoma accompanied with aneurysmal bone cyst in the posterior cranial fossa. Clin Neurol Neurosurg 2008; 110: 282-5.
14. Lin WC, Wu HTH, Wei CJ, Chang CY. Aneurysmal bone cyst arising from fibrous dysplasia of the frontal bone. Eur Radiol 2004; 14: 930-2.
15. Gopalakrishnan CV, Rao BR, Nair S, Radhakrishnan VV, Kesavadas C. Intracranial intradural aneurysmal bone cyst: a unique case. Pediatr Neurosurg 2009; 45: 317-20.
16. Chateil JF, Dousset V, Meyer P, Pedespan JM, San-Galli F, Rivel J, et al. Cranial aneurysmal bone cysts presenting with raised intracranial pressure: report of two cases. Neuroradiology 1997; 39: 490-4.
17. Mufti ST. Aneurysmal bone cyst of the skull. J Neurosurg 1978; 49: 730-3.
18. Nadkarni T, Goel A, Desal K, Aiyer P, Shenoy A. Massive aneurysmal bone cyst of the anterior cranial fossa floor. Neurol Med Chir (Tokyo) 2001; 41: 615-9.
19. Peric P, Antic B, Radic-Tasic O. Aneurysmal bone cyst of the frontal bone. Vojnosanit Pregl 2005; 62: 491-4.
20. Liu JH, Newcomer MT, Murray AD, Myer CM. Aneurysmal bone cyst of the frontal sinus. Am J Otolaryngol 2001; 22: 291-3.
21. Navarro-Muñoz S, Rueda-Medina I, Recio-Bermejo M, Del Saz-Saucedo P, Espejo-Martinez B, García-Ruiz R, et al. Oftalmoplejía dolorosa recurrente secundaria a displasia fibrosa poliostótica del seno maxilar con afectación de la hendidura esfenoidal. Rev Neurol 2011; 52: 90-4.
22. Dani RD, Gandhi VS, Thakkar GN, Prajapati HJ, Rathod GD. An aneurysmal bone cyst arising from fibrous dysplasia in frontal bone. The Indian Journal of Radiology & Imaging 2006; 16: 49-51.
23. Sanghvi DA, Iyer VR, Chagla AS, Shenoy A. Intradiploic frontal bone aneurysmal bone cyst in a child: a case report. Dentomaxillofac Radiol 2010; 39: 252-5.
24. Ishiguro S, Kimura A, Munemoto S, Yamashima T. Aneurysmal bone cyst of the frontal bone. No Shinkei Geka 1977; 5: 453-6.
25. Tsuyoshi Y, Takakuni K, Minoru I, Meisei T. Aneurysmal bone cyst of the frontal bone case report. Oto-RhinoLaryngology Tokyo 2002; 45: 54-8.
26. Burns-Cox CJ, Higgins T. Aneurysmal bone cyst of the frontal bone. J Bone Joint Surg Br 1969; 51: 344-5.
27. Costantini FE, Iraci G, Beneditti A, Melanotte PL. Aneurysmal bone cyst as an intracranial space-occupying lesion. J Neurosurg 1966; 25: 205-7.
28. Wojno KJ, McCarthy E. Fibro-osseous lesions of the face and skull with aneurismal bone cyst formation. Skeletal Radiol 1994; 23: 15-8.
29. Schonauer C, Tessitore E, Schonauer M. Aneurysmal bone cyst of the frontal bone in a soccer player. Acta Neurochir (Wien) 2000; 142: 1165-6.
31. O’Brien D, Rashad EM, Toland JA, Farrell MA, Phillips J. Aneurysmal cyst of the frontal bone: case report and review of the literature. Br J Neurosurg 1994; 8: 105-8.
32. Vergel De Dios AM, Bond JR, Shives TC, Mc Leod RA, Unni KK. Aneurysmal bone cyst. A clinicopathologic study of 238 cases. Cancer 1992; 69: 2921-31.

Hola, soy paciente de 42 años operada a los 15 años de quiste óseo aneurismatico craneal en frontal izquierdo.
Hola yo tengo aneurisma osea, en los pares nasales y me ha causado paralisis facial periferica, me recomiendan cirugia con 3 especialistas, Neurocirujano, Maxilofacial y Otorrino, lo que quiero saber es si en la primera cirugia me pueden colocar la placa de titanio para no durar 3 meses con la cabeza sin huesos y lastimarme.
Mi hija tiene 26 años y presenta una tumoracion blanda en la region frontal derecha de 3 cm de diametro desde hace 3 años asintomatica solo periosicamente presenta una tumefaccion co deformidad de la zona y luego desaparece. He consultado con cirujia de cabeza y cuello con 3 especialistas y el ultimo le ha indicado Rx ecografia y TAC con contraste.Que me sugieren ustedes pir favor. Neurocirujia tiene que evaluarla pensando que se puede tratar de un QOAC. Espero su respuesta. Gracias.