Neurocirugía funcional.Tratamiento del dolor
Tema 10. Parte II – Tratamiento del dolor
Dr. Rafael García de Sola
Otros trabajos del Dr. Rafael garcía de Sola
Parte II de V: Neurocirugía. Tratamiento del dolor. Introducción
Vamos a dar una visión muy rápida de los principales conceptos acerca del dolor, que nos sirvan para explicar la base del tratamiento neuroquirúrgico. En un último apartado se expondrá la neuralgia del trigémino, por los aspectos muy particulares que tiene esta enfermedad con respecto al resto de las enfermedades que producen dolor.
CONCEPTO
Veamos solamente el dolor como mecanismo de defensa del organismo, como aviso de agresión externa o interna. En este sentido, el sistema nervioso tiene un sistema muy complejo, comparable al sistema extrapiramidal por ejemplo, que se encuentra siempre en funcionamiento. Sólo cuando se recibe la agresión, pone en marcha sistemas de aviso o retirada que le hacen al individuo prestar atención a algo prioritario, hasta solventar la situación, lo que le permite la supervivencia.
A esto habría que añadir conceptos más complejos como el de sufrimiento , que diferencia a las personas del resto del mundo animal.
Es importante el concepto de que hay situaciones en que el dolor persiste a pesar de que ya se ha solventado la causa que lo produjo. De esta forma el dolor toma relevancia y se convierte en una enfermedad crónica que hay que tratar. Este concepto de dolor como enfermedad fue propuesto por Bonica y transformó la actuación sobre el dolor, hasta el punto de que ya en prácticamente todos los Hospitales hay una Unidad del Dolor, dirigida a diagnosticar y tratar estos problemas de forma multidisciplinaria.
TIPOS
Podemos distinguir:
- Dolor agudo o crónico , de acuerdo con la duración del fenómeno doloroso.
- Benigno o maligno , de acuerdo con el proceso o tipo de enfermedad que lo genera
- Desde el punto de vista fisiopatológico, hay dos grandes formas:
- Por exceso de nocicepción o nociceptivo . Consiste en una irritación de las terminales sensitivas al dolor. Es el más frecuente y el que lleva al paciente al médico: apendicitis, dolor de muelas, por lesiones o traumatismos….
- Por desaferentización o neuropático . Es menos frecuente y más difícil de comprender. Se pone en marcha un tiempo después de que una zona del sistema nervioso periférico o central queda sin conexión con el resto del sistema nervioso (tras amputación de miembros [miembro fantasma doloroso], afectación por herpes zoster [neuralgia postherpética], lesión por arrancamiento de plexo braquial, sección medular [dolor en parapléjicos, dolor siringomiélico], dolor talámico [síndrome de Dejèrine]…
FISIOPATOLOGÍA
No se pretende adentrarnos en conceptos fisiopatológicos del dolor, sino dar una
nociones muy breves que sirvan para comprenderlo.
Nos basaremos, por su sencillez, en la Teoría de la Compuerta, propuesta por Melzack y Wall. Consiste en suponer que al sistema nervioso están llegando de forma continua aferencias sensoriales y dolorosas, por dos vías diferentes y que confluyen. Entre ellas hay una compuerta.
Cuando aumentan las aferencias dolorosas (dolor de muelas, por ejemplo), la compuerta va cerrando la vía de aferencias sensoriales. El sujeto sólo se fija en que le duele e inicia un comportamiento guiado hacia la solución del dolor.
No obstante, si recibe aferencias sensoriales fuertes, el dolor va a disminuir. O todo lo contrario, el déficit de aferencias va a aumentar el flujo de aferencias dolorosas. Por la noche el dolor es más insoportable que de día, por ejemplo.
El dolor por exceso de nocicepción se provocaría por aumento de las aferencias dolorosas. El dolor neuropático se provocaría por un grave defecto de aferencias sensoriales (desaferentización), que llevan la compuerta hacia esta vía, permitiendo el aumento de flujo doloroso.
El dolor nociceptivo está mediado por endorfinas y cede fácilmente a mórficos y derivados.
Sin embargo, el dolor neuropático no es mediado por endorfinas y no cede con mórficos. Parece que la dopamina es un intermediario en las vías que lo soportan.
CLÍNICA
El dolor nociceptivo es más o menos intenso, localizado, continuo o espasmódico. Se presenta antes o simultáneamente a la patología que lo provoca. Cede a analgesia convencional.
El dolor neuropático es urente, como descargas eléctricas, mal localizadas, se provoca ante estímulos muy pequeños de contacto con la zona dolorosa. Coincide con zonas del cuerpo que presentan hipoestesia o anestesia, lo que para el paciente supone en ocasiones una incongruencia. Se presenta después de que desaparece la enfermedad que lo origina, a veces 1 o 2 años después.
DIAGNÓSTICO
Es fácil, por las características clínicas que presenta.
Conviene definirlo de acuerdo a los tipos que ya hemos referido, dado que el tratamiento está condicionado a estos.
Hay que conocer además si la enfermedad originaria persiste o se ha solventado (dolor radicular por hernia discal, por ejemplo).
TRATAMIENTO DEL DOLOR
En el tratamiento médico contamos con los diferentes analgésicos hasta llegar a los mórficos, a lo que habría que añadir los antiinflamatorios, sedantes, antidepresivos, etc.
En cuanto al tratamiento no médico, según el tipo de dolor podemos distinguir,
muy esquemáticamente:
Tratamiento neuroquirúrgico:
La neurocirugía aporta dos tipos de posibilidades:
- Sección de vías :
- Rizotomía
- Cordotomía percutánea
- Talamotomía
- Cingulotomía
- De cordones posteriores de la médula
- Talámica
- Otras:
- Ganglio de Gasser
- Corteza motora
Las pautas de tratamiento podrían ser:
Dolor nociceptivo:
- Analgesia
- Bloqueos anestésicos (periféricos, simpáticos, epidurales).
- Morfina epidural
Dolor crónico :
- Maligno (con corta expectativa de vida)
- Analgesia
- Bloqueos anestésicos
- Bombas de morfina epidural o intratecal
- Otros
- Pensar en tratamientos neuroquirúrgicos ablativos
- Benigno (con larga expectativa de vida)
- Analgésicos, antiinflamatorios, sedantes
- Antidepresivos
- Antiepilépticos
- Bloqueos, morfina epidural
- Neuroestimulación
Dolor neuropático :
Son mucho menos efectivos los tratamientos anteriores.
Hay que tener en cuenta que se debe intentar no aumentar la desaferentización con secciones de nervios periféricos, raices o vías.
Aunque no es totalmente efectivo, los sistemas de neuroestimulación ayudan a controlar el dolor.
NEURALGIA ESENCIAL DEL TRIGÉMINO
El apellido de “esencial” que se le da a este tipo de dolor proviene de que se desconoce su causa.
Es un tipo de dolor especial, que no se puede encuadrar en ninguno de los dos tipos anteriormente referidos (nociceptivo y neuropático). Por sus características se le denomina también Tic Doloroso . Es un dolor muy intenso, como una descarga eléctrica, que suele presentarse en salvas de varias descargas continuadas. Se localiza en un solo lado de la cara, en una, dos o en las tres ramas (frente, mejilla o mandíbula) en las que se divide el nervio trigémino. Al principio el dolor se presenta de forma muy esporádica. Pero a medida que pasan los años el dolor aparece en salvas cada vez de mayor duración y los intervalos de tiempo libres de dolor se van reduciendo. El dolor se puede desencadenar al tocarse, comer, hablar, con corrientes de aire, etc., de forma que, en ocasiones, llega a impedir lavarse los dientes, afeitarse o incluso comer. En los momentos que está sin dolor, la persona que lo sufre no nota en su cara ninguna alteración en la sensibilidad .
El tratamiento médico más efectivo es el Tegretol u otras medicaciones antiepilépticas, aunque se desconoce porqué es tan efectivo.
Cuando no responde a estas medicaciones, dado que es un dolor imposible de soportar, se debe recurrir al tratamiento quirúrgico, una vez que se ha excluido mediante una RM que no existe ninguna lesión que la pudiera ocasionar. Hay dos tipos de actuaciones o intervenciones:
A nivel del Ganglio de Gasser
La primera de ellas consiste en llegar con una aguja (que se introduce a través de la mejilla) al Ganglio de Gasser (pasando por el foramen oval, por donde sale la III rama). Una vez en el ganglio, se emplean diferentes métodos, aunque todos con la misma finalidad: romper las fibras que llevan el dolor, intentando respetar las fibras que transportan la sensibilidad normal y las que controlan la musculatura masticadora. Uno de ellos (el más eficaz) lo hace mediante calor ( Termocoagulación selectiva del Ganglio de Gasser, ideada por SWEET), transmitido a la punta aislada de la aguja y generado por un equipo de radiofrecuencia. Los otros dos consisten en una destrucción química (mediante inyección de glicerina ) o mecánica (gracias al inflado y desinflado de un pequeño balón , que comprime las fibras contra la estructura ósea y de duramadre que las recubren). Aunque la intervención es relativamente sencilla, no está exenta de riesgos: punción de estructuras vasculares (carótida) o nerviosas (nervios motores del ojo), destrucción excesiva del nervio produciendo una anestesia de la cara, que puede convertirse en una anestesia dolorosa, muy difícil de solucionar…Estas complicaciones graves son muy raras (1-2%).
Hay que tener en cuenta que, casi siempre, la persona va a quedar con una sensación de acorchamiento (parestesias) que, en ocasiones, puede llegar a ser molesto (disestesias).
Últimamente se está proponiendo la utilización de técnicas radioquirúrgicas aplicadas al ganglio de Gasser o sus inmediaciones, con resultados alentadores.
Descompresión microvascular
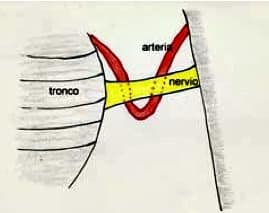
En los años 70 otro neurocirujano (JANNETTA) propuso una intervención quirúrgica consistente en realizar una apertura del cráneo y llegar, con técnicas microquirúrgicas a la zona en la que el nervio entra al tronco cerebral.
Jannetta ha demostrado que en un alto porcentaje de casos (superior al 95%) hay una arteria o una vena comprimiendo el nervio (posible etiología?). Y que si se separa e interpone algún material inerte, cede el dolor. Frente a la intervención referida anteriormente, presenta el mismo porcentaje de éxitos (alrededor del 90% de los casos), con un bajo porcentaje de complicaciones graves (1-2%). Con la ventaja de que la cara queda totalmente normal, ya que no se corta ninguna fibra. Esta intervención es indicada cada vez más, excepto que existan condiciones que pudieran hacerla de alto riesgo (edad muy avanzada, afectación pulmonar o cardíaca grave, etc.).
NEURALGIA NO ESENCIAL DEL TRIGÉMINO
Se caracteriza por dolor en una zona de la cara pero, a diferencia de la Neuralgia del Trigémino típica, el dolor es más bien continuo, aunque tenga momentos de exacerbación.
Otra diferencia importante con respecto a la Neuralgia del Trigémino típica es que el lado o la zona de la cara que duele tiene una pérdida de sensibilidad, se nota menos al tacto.
La causa de este tipo de dolor suele ser la existencia de malformaciones vasculares, tumores benignos o malignos, que afectan al nervio trigémino en algún lugar de su trayecto.
El manejo terapéutico consiste en realizar las pruebas diagnósticas pertinentes (por lo general TAC y/o Resonancia Magnética) y proceder al tratamiento quirúrgico de la lesión que está afectando el nervio trigémino, completado con radioterapia o quimioterapia, si estuviera indicado.
Otras causas de dolor facial no típico (con las mismas características de ser continuo, aunque con ocasionales exacerbaciones, a la vez que hay menor sensibilidad en la zona de la cara que duele) son las lesiones del nervio trigémino por accidentes, traumatismos o cirugía compleja a nivel del macizo facial, que pueden dejar cicatrices que engloben al nervio, o incluso tener que sacrificar alguna de sus ramas. En estos últimos casos, así como en la persistencia de dolor a pesar de haber intervenido y tratado los tumores que pudieran afectar al trigémino, el tratamiento de la neuralgia resultante es complejo. Se lleva a cabo en una Unidad del Dolor en la que se barajan las posibilidades de actuación a nivel del ganglio de Gasser (como en la neuralgia del trigémino típica), infiltraciones, tratamientos complejos con mórficos, etc. Los resultados, por lo general, no son tan brillantes como en la neuralgia del trigémino típica.
Cuando fallan estas actuaciones, aún queda la posibilidad neuroquirúrgica de proceder a la exploración y estimulación crónica de una zona determinada de la corteza cerebral. Esto precisa una pequeña craneotomía y técnicas muy sofisticadas de exploración neurofisiológica intraoperatorias y de neuronavegación, para asegurar la correcta colocación de los electrodos, que se conectan posteriormente a una especie de marcapasos que permite mantener la estimulación con los parámetros y tiempo que precise cada paciente.
NEURALGIA POST-HERPÉTICA. ANESTESIA DOLOROSA DE LA CARA
La primera se produce tras una afectación del nervio trigémino por el herpes zoster. La segunda por todas aquellas causas que pueden seccionar anatómica o funcionalmente el nervio (las actuaciones ya descritas a nivel del ganglio de Gasser, accidentes, cirugía).
Lo característico es que el paciente que la sufre tiene una anestesia completa de la zona dolorosa. Es, por tanto, un cuadro representativo del dolor por desaferentización. Tiene el grave inconveniente de la severidad del dolor y que no suele responder a los analgésicos más potentes como la morfina, por lo que la actuación terapéutica actual es compleja y debe ser diseñada en una Unidad del Dolor.
Si el dolor persiste, se valorará las posibilidades neuroquirúrgicas, que presentan un bajo índice de éxitos. Éstas se reducen hoy día a prácticamente dos: la referida estimulación a nivel del cortex cerebral y la estimulación a nivel talámico (similar, aunque en diferentes núcleos, a la que actualmente se lleva a cabo en la enfermedad de Parkinson).
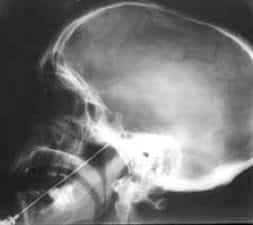



Mujer operada merigioma frontal izquierdo por lacer y ha comenzado con dolor de el trigemino operada de el trigemino por radio cirujía más dolor
operada otra vez termocuabulacion más dolor
Operada otra vez por radio cirugía más dolor
Operada otra vez por termocuabulacion más dolor
ahora con morfina fentanilo 1200 uno cada hora y le niegan una bonba de morfina