Neurocirugía funcional.Cirugía de la Epilepsia
Tema 10. Parte IV – Cirugía de la Epilepsia
Dr. Rafael García de Sola
Otros trabajos del Dr. Rafael garcía de Sola
CONCEPTO DE EPILEPSIA
La Epilepsia puede ser considerada como un trastorno a nivel de la corteza cerebral, consistente fundamentalmente en la capacidad de un determinado grupo de neuronas de producir de forma independiente una descarga simultánea, con posibilidad de irradiación hacia grupos neuronales normales (crisis epiléptica). Según sea este grupo anómalo de neuronas único o múltiple, se distinguen epilepsias parciales o generalizadas.
La Epilepsia puede ser un síntoma (crisis epiléptica producida por un tumor, infección o cualquier otra noxa que incida sobre determinadas zonas corticales), un síndrome (en el que se conjugan una afectación cortical específica y/o crisis recidivantes características; por ejemplo, la Esclerosis Mesial Temporal o el Síndrome de Lennox Gastaut). O una enfermedad , en la que la frecuencia e intensidad de las crisis epilépticas toman relevancia sobre la causa que las originó (por ejemplo, la epilepsia post-traumática fármaco-resistente).
El tratamiento fundamental de la epilepsia es farmacológico. Pudiéndose diferenciar dos grandes grupos de pacientes: Epilepsias fármaco-controlables (el 80%) y Epilepsias fármaco-resistentes (20%).
CONCEPTO DE CIRUGÍA DE LA EPILEPSIA
En sentido estricto, el concepto de Cirugía de la Epilepsia debe quedar reservado para aquellas intervenciones quirúrgicas realizadas sobre el Sistema Nervioso con el fin de tratar la epilepsia fármaco-resistente.
Dentro del ámbito neuroquirúrgico, las Unidades de Cirugía de la Epilepsia (U.C.E.) están, por lo general, mejor preparadas para abordar el tratamiento quirúrgico de lesiones epileptógenas que tienen indicación quirúrgica por sí mismas. Hay, de igual forma, lesiones estructurales cercanas al córtex cerebral funcionalmente más importante (áreas del lenguaje, zona motora, córtex visual, etc), que se pueden beneficiar para su extirpación quirúrgica de los medios de localización anatomo-funcional con que cuenta una U.C.E.
EPIDEMIOLOGIA
Se acepta que aproximadamente 1 de cada 200 personas va a tener, en algún momento de su vida, al menos una crisis epiléptica. La epilepsia va a ser controlable con medicación en alrededor del 80% de estas personas. El 20% de epilepsias incontrolables médicamente pueden, en teoría, tener una alternativa quirúrgica . En la realidad, por los tipos de intervenciones quirúrgicas que se han desarrollado hasta ahora y formas de epilepsia (como veremos a continuación), sólo serían candidatos quirúrgicos entre un 10 a un 20% de las epilepsias fármaco-resistentes .
De acuerdo con estas cifras, en España en el momento actual habría un mínimo de 150.000 personas que padecen o han padecido algún tipo de epilepsia y al menos 3.000 podrían ser intervenidos quirúrgicamente con unas garantías mínimas de conseguir su curación del 60-70%.
BASES FISIOPATOLÓGICAS
Puede ser asumido que en el foco epiléptico o zona epileptógena (ZE) causante de una epilepsia parcial existe un área de neuronas eléctricamente activas e independientes. Éstas serían el origen del foco interictal, estable e identificable en los registros EEG convencionales. Esta zona eléctricamente activa e independiente es inducida o se origina como reacción ante una lesión estructural cortical (zona lesiva, [ZL]) próxima o a distancia.
La resección cortical pretende extirpar tanto la ZL como la ZE (Complejo lesivo-epileptógeno [CLE]) , haciendo desaparecer la causa que originó la ZE y disminuyendo la masa crítica de neuronas que haga imposible el reclutamiento neuronal y el inicio de las crisis epilépticas.
Hay además otros dos hechos probados que justifican la actuación quirúrgica y, cada vez más, en edades tempranas. El primero es el fenómeno probado de que la persistencia de las descargas va generando un efecto en halo expansivo de disminución de la actividad neuronal normal y reclutamiento de nuevas neuronas hiperactivas ( Fenómeno de Kindling , descrito por GODDARD, et al. en 1969)(WADA, 1976). El segundo se basa en la observación de HARRIS en 1972, en un modelo experimental de epilepsia focal en monos, de que las crisis clínicas mantenidas se asocian con daño y degeneración neuronal continuados . Este hecho, unido al fenómeno de kindling, ponen en evidencia que la epilepsia focal fármaco-resistente puede ser vista como una enfermedad progresiva.
METODOLOGÍAS DE EXPLORACIÓN
1. – Electrocorticografía (ECoG)
H.JASPER la diseñó para efectuar el registro directo de la actividad eléctrica del córtex cerebral durante el acto quirúrgico, con la finalidad de precisar la localización y extensión del área epileptógena a resecar. Es imprescindible una estrecha colaboración entre el neurofisiólogo y el neurocirujano, así como tener muy en cuenta los efectos de las diferentes medicaciones anestésicas sobre dicha actividad EEG.
El registro de crisis espontáneas es fortuito y no se pretende en la Electrocorticografía aguda , dado que el paciente se encuentra con el córtex cerebral expuesto. Sin embargo, con la estimulación eléctrica se pretende obtener el inicio de las descargas epilépticas, representado por el aura. Pero el objetivo mayor de dicha estimulación es sobre todo la localización funcional motora, sensitiva o del habla, si se realiza con anestesia local.
La evolución posterior de los conceptos, metodologías y técnicas en las diferentes Unidades de Cirugía de la Epilepsia ha llevado a la conclusión de que el registro de las crisis espontáneas ofrece más seguridad en cuanto a la localización del foco epileptógeno que el registro intercrítico. Esto al igual que es válido para el EEG lo es para el estudio ECoG, excepto en los casos en que la conjunción de los datos neurofisiológicos intercríticos, neuropsicológicos y de neuroimagen coincida. En éstos se pone en duda la necesidad de obtener dichas crisis espontáneas, que suponen un mayor estado de estrés y agresividad para el paciente.
Ahora bien, la existencia de una amplia zona lesivo-epileptógena, dudas de bilateralidad o la proximidad de regiones funcionalmente importantes, puede indicar la colocación de mantas subdurales de electrodos. La exploración neurofisiológica se lleva a cabo varios días después, con el paciente en condiciones normales y siguiendo las técnicas de ECoG descritas ( Electrocorticografía crónica ). El registro de crisis espontáneas o tras estimulación garantizará la correcta localización de la zona epileptógena a resecar.
2. – Estereoelectroencefalografía (SEEG)
La necesidad de registrar crisis espontáneas se basa en la creencia de estos autores de que la actividad intercrítica definida por PENFIELD y JASPER no tiene un claro valor localizador de la ZE. Ellos prefieren observar la secuencia electro-clínica de la propia crisis epiléptica, espontánea o inducida bajo ciertas condiciones. Esto conlleva la necesidad de disponer de una mayor capacidad tecnológica que los anteriores estudios, en cuanto a precisar un complejo sistema estereotáxico y un completo sistema de monitorización vídeo-EEG que permita todos los estudios electroclínicos y electrofisiológicos pertinentes, tanto en el quirófano ( SEEG aguda ) como en el gabinete de Neurofisiología ( SEEG crónica ).
TIPOS DE TRATAMIENTO QUIRÚRGICO
En el momento actual existen diversas formas de abordaje quirúrgico a las epilepsias fármaco-resistentes:
1. – Resección cortical:
Aplicada a crisis parciales, simples, complejas o secundariamente generalizadas, en las que el complejo lesivo-epileptógeno (C.L.E.) se localiza en las diferentes regiones corticales cerebrales.
Dentro de este tipo de técnicas hay que hacer mención a la Hemisferectomía. Sus indicaciones son aquellos pacientes, por lo general niños, con cuadros como la Hemiplejía Infantil, Síndrome de Rasmussen y otros procesos que afectan gravemente a un solo hemisferio cerebral, provocando crisis epilépticas graves de inicio en dicho hemisferio.
2. – Sección del Cuerpo Calloso
:
Se trata de una posibilidad de tratamiento paliativo en aquellos pacientes que no son candidatos a una resección cortical y que padecen una epilepsia grave de las siguientes características: A.- Crisis atónicas. B.- Crisis motoras generalizadas tónico-clónicas o tónicas. C.- Crisis parciales complejas, con focalidad frontal bilateral, no candidatos a resección cortical. D.- Otras epilepsias graves: Síndrome de Rasmussen, Síndrome de Lennox-Gastaut, déficit motor unilateral, etc.
3. – Las técnicas lesivas estereotáxicas:
Que pueden subdividirse en:
- Destrucción de zonas presumiblemente responsables de la puesta en marcha de la descarga epiléptica (amígdala-hipocampo).
- Lesión de las principales vías de propagación de la descarga (Fornix, Comisura Anterior…)
- Lesiones localizadas en núcleos subcorticales, que pretenden reducir la excitabilidad cortical (hipotálamo posterior), bien disminuyendo los impulsos facilitadores o bien aumentando las influencias inhibidoras (campos de Forel).
4. – Las técnicas de estimulación:
Tienen más posibilidades teóricas que reales en el momento actual. Con la finalidad de disminuir la excitabilidad cortical se ha propuesto la estimulación crónica del núcleo caudado, del núcleo centromediano talámico o incluso del nervio vago a nivel cervical. Adolecen todas de la falta de un modelo animal adecuado y de ensayos clínicos suficientes, similares a los que se lleva a cabo, por ejemplo, en la evaluación de nuevas drogas antiepilépticas.
De muy reciente actualidad es la estimulación del núcleo subtalámico, similar al tratamiento de la enfermedad de Parkinson, propuesta igualmente por Benavid.
5. – Otras técnicas:
Aún más en fase de investigación, son los implantes neuronales o sistemas de infusión o administración de fármacos en el propio C.L.E.
METODOLOGÍA
Las Unidades o Programas de Tratamiento Quirúrgico de la Epilepsia están formados por equipos multidisciplinarios en los que, al menos, existen los siguientes especialistas: Neurofisiólogo Clínico, Neurocirujano, Neuropsicólogo, Experto en Neuroimagen, Neuropatólogo y Neurólogo o Neuropediatra.
El proceso por el que ha de pasar todo paciente candidato a Cirugía es, en esquema, el siguiente:
1. – Selección de los pacientes:
1.A. – En el caso de epilepsias parciales
Para realizar resección cortical del complejo lesivo-epileptógeno, estos pacientes han de cumplir los siguientes requisitos:
- I.- Correcto diagnóstico de la Epilepsia parcial.
- II.- Se ha confirmado una fármaco-resistencia absoluta, tras haber ensayado todos los antiepilépticos adecuados a su síndrome, con los controles clínicos y de monitorización bioquímica adecuados, a lo largo de al menos 2 años.
- III.- Las crisis interfieren seriamente en la calidad de vida del paciente. El deseo de dejar la medicación antiepiléptica, estando controladas las crisis, no es indica- ción para la Cirugía.
- IV.- El paciente está suficientemente motivado y es colaborador . Los pacientes con C.I. bajo suelen ser excluidos por dos razones fundamentales: los estudios para la localización de la zona epileptógena requieren, en general, un nivel de colaboración que no pueden prestar; y los graves deterioros intelectuales se suelen asociar a lesiones extensas que hacen menos probable un tratamiento quirúrgico eficaz.
- V.- La resección del supuesto C.L.E. no va a originar a priori lesiones neurológi- cas graves .
1.B. – Las otras alternativas quirúrgicas
diferentes a la resección cortical, pueden estar indicadas en pacientes con grave deterioro intelectual y/o epilepsias generalizadas. El tratamiento quirúrgico está justificado por la extrema gravedad y frecuencia de las crisis, que hacen de muy difícil manejo este tipo de enfermos.
2. – Estudio Electroclínico:
Se realiza una recopilación y análisis detallado de la evolución clínica y EEG del paciente a lo largo de los años anteriores.
3. – Monitorización Vídeo-EEG prolongada:
El objetivo es el registro y posterior estudio tanto del periodo intercrítico como de un número suficiente de crisis espontáneas. Éstas son registradas mediante un sistema sincronizado de vídeo y EEG. Con los datos obtenidos se formula una hipótesis sobre la localización anatomo- funcional del origen de las crisis así como de sus posibles vías de propagación .
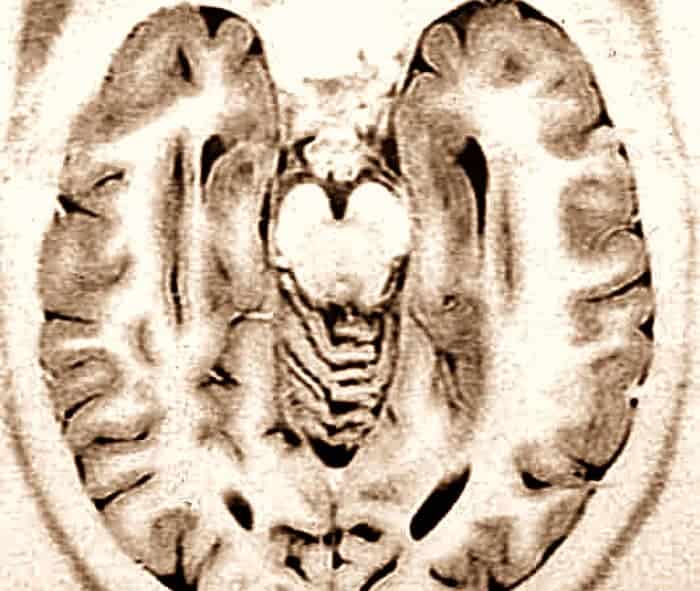
4. – Estudios de Neuroimagen:
En el momento actual y en un futuro inmediato, gracias a los recursos técnicos disponibles de imagen estructural (TAC, RNM) y funcional (PET y SPECT, Mapas de Actividad Eléctrica Cerebral, Estudio de Dipolos, Magnetoencefalografía, RMN funcional y Espectroscopia…), va aumentando la precisión en la detección de una zona lesiva y su correspondencia o no con la posible área epileptógena.
5. – Estudios Neuropsicológicos:
La evaluación neuropsicológica en el tratamiento quirúrgico de la epilepsia pretende obtener los siguientes objetivos:
- A.- Diagnóstico neuropsicológico : En primer lugar, realizando una valoración cognitiva en el paciente y, en segundo lugar, aportando datos sobre las funciones alteradas e indemnes.
- B.- Localización del C.L.E. – Esto se hace especialmente importante en aquellos casos en que los estudios de neuroimagen no detectan una posible lesión.
- C.- Lateralización y dominancia hemisférica en funciones como la memoria y el lenguaje.
- D.- Efectos de la cirugía y de la desaparición de los fenómenos epilépticos sobre las funciones superiores, tanto en sentido positivo como negativo.
- E.- Valor predictivo sobre la posibilidad de reinserción familiar y social.
6. – Exploración prequirúrgica:
A partir de aquí, si se considera al paciente candidato a tratamiento quirúrgico por sus altas posibilidades de extirpación de dicho C.L.E. sin ocasionar secuelas, en ocasiones se realizan otras serie de estudios neurofisiológicos, de neuroimagen y neuropsicológicos que tienen la característica común de su invasividad. La finalidad es ir delimitando la localización del C.L.E. así como su posible funcionalidad.
Dependiendo de cada paciente y cada U.C.E. estas prueban varían. De forma muy resumida son las siguientes:
A.- Neurofisiológicas:
Comprende todas las exploraciones que se pueden realizar con los diferentes tipos de electrodos, entre los que destacan:
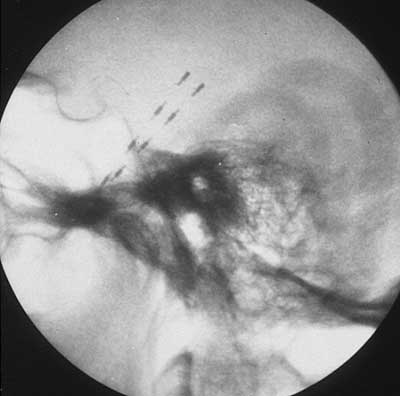
- I.- Electrodos del foramen oval : Se introducen bilateralmente por vía percutánea (a través del foramen oval y cisterna del Ganglio de Gasser) a nivel de la cisterna ambiens, contactando con la cara interna de ambos lóbulos temporales. Su indicación principal es la exploración de las epilepsias temporales.
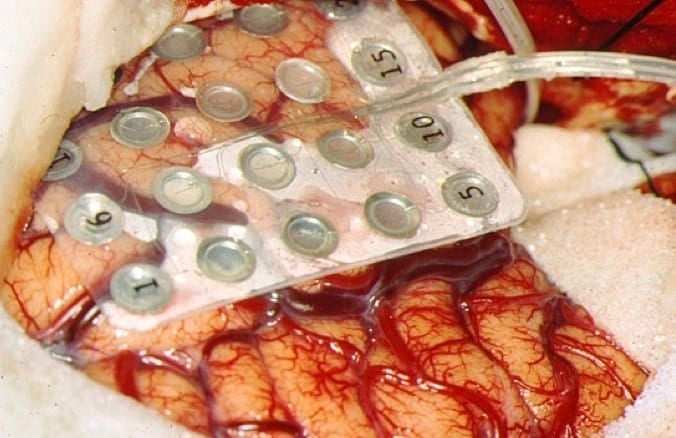
- II.- Electrodos subdurales : En forma de tiras o redes de electrodos. Se colocan sobre el córtex cerebral, a través de trépanos o craneotomía. Sirven sobre todo para la exploración del neocórtex, tanto del C.L.E. como de su función, dado que permiten el registro y estimulación funcional. La metodología neurofisiológica es similar a la Electrocorticografía.

- III.- Electrodos profundos : Se introducen mediante técnicas estereotáxicas, a través de pequeños trépanos y se sitúan dentro del parénquima cerebral de las zonas seleccionadas previamente. Permiten realizar un estudio EEG tridimensio- nal de las crisis epilépticas, zonas de inicio de la descarga y vías de irradiación (- Estudio Estereoelectroencefalográfico). Su indicación queda principalmente para las epilepsias con gran componente de bilateralidad y cuyo C.L.E. se sospeche en cara medial hemisférica.
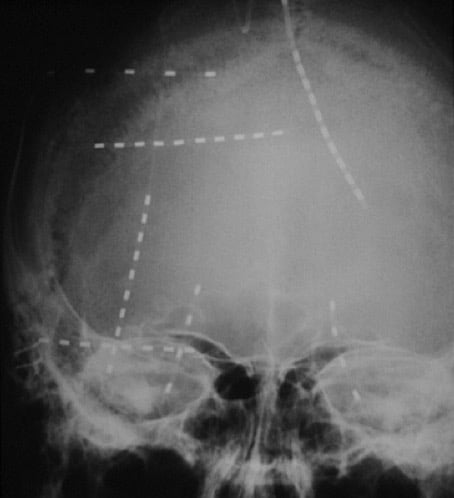
En todas estas exploraciones es ineludible la utilización de las técnicas de monitorización vídeo-EEG ya referidas y técnicas de exploración funcional (potenciales evocados, estimulación eléctrica de las distintas áreas funcionales, obtención de crisis epilépticas espontáneas y provocadas, etc.).
B.- Neuroimagen y Neuropsicológicas:
Consiste en la realización de Angiografía Cerebral y Test de Wada respectivamente. La finalidad es aportar datos y referencias anatómicas útiles durante el acto quirúrgico, así como conocer con precisión la dominancia hemisférica, áreas del lenguaje y reserva de memoria.
Al finalizar esta fase se obtienen conclusiones sobre la localización del C.L.E., su extensión y límites, así como su importancia funcional. Se llega así al planteamiento de su resección quirúrgica completa ( Objetivo quirúrgico curativo ) o parcial ( Objetivo quirúrgico paliativo ), que se completa con la sección de las vías de propagación de las crisis.
7. – Resección Cortical:
Si con las anteriores exploraciones se ha conseguido delimitar el C.L.E. a extirpar, el paciente es intervenido quirúrgicamente. Esta intervención puede llevarse a cabo bajo anestesia local o general.
La anestesia local se reserva para aquellos casos en que el C.L.E. está próximo a zonas del lenguaje. Exige una gran capacidad de colaboración por parte del paciente. Hoy día esto se puede obviar, en gran parte gracias a la colocación de redes de electrodos subdurales de forma crónica que permiten estudios funcionales muy completos, con el paciente en condiciones de mucha mayor comodidad y capacidad de colaboración.
La anestesia general facilita el acto quirúrgico. Los límites de la corteza cerebral a resecar van a venir dados por el estudio Electrocorticográfico realizado inmediatamente antes, o bien por los resultados obtenidos en los estudios crónicos previos con electrodos subdurales o profundos.
Los procedimientos quirúrgicos admitidos internacionalmente son: resecciones corticales temporales, frontales, parietales, rolándicas, occipitales, amigdalo- hipocampectomías, hemisferectomías y recientemente se han introducido las secciones subpiales múltiples.
Como intervención paliativa sólo se acepta la sección del cuerpo calloso. El resto de intervenciones se admiten como posibilidades a tener en cuenta dentro de programas de investigación que se lleven a cabo dentro de cada U.C.E., dado el alto coste que conllevan y los bajos porcentajes de éxitos.
8. – Estudio Neuropatológico:
Debe ser específico, dirigido por un neuropatólogo y comprender al menos los análisis con microscopía óptica y microscopía electrónica.
9. – Seguimiento postquirúrgico:
Son aconsejables los siguientes controles postope- ratorios, con una secuencia mínima y adaptada a cada paciente:
- A.- Clínico y Neurofisiológico: Cada 6 meses durante los 2 primeros años. Cada año posteriormente.
- B.- Neuroimagen : TAC postoperatorio inmediato. RMN a los 3-6 meses.
- C.- Neuropsicológicos : Al año.
- D.- Valoración Social: Cada año.