Video-charla del Dr. García de Sola sobre Tumores vertebrales y su tratamiento Neuroquirúrgico

Tumores Vertebrales: Tratamiento Neuroquirúrgico

Los tumores vertebrales son lesiones que afectan a las estructuras óseas de la columna vertebral y pueden ser primarios o metastásicos. Los primarios son menos frecuentes y se originan en el propio hueso o en los tejidos adyacentes (como el mieloma o los condrosarcomas), mientras que los metastásicos proceden de otros órganos —principalmente pulmón, mama, próstata o riñón— y constituyen la mayoría de los casos. Estas lesiones pueden producir dolor localizado, que suele aumentar progresivamente y no cede con el reposo, y síntomas neurológicos derivados de la compresión medular o radicular, tales como pérdida de fuerza, alteraciones sensitivas o dificultades en la marcha.
El diagnóstico se apoya en estudios de imagen, siendo la resonancia magnética (RM) la técnica fundamental para valorar la extensión tumoral y su relación con la médula espinal. La tomografía axial computarizada (TAC) permite definir con precisión la afectación ósea y planificar el abordaje quirúrgico. En ocasiones, se requiere una biopsia para determinar la naturaleza histológica del tumor y orientar el tratamiento.
El tratamiento depende del tipo de lesión, su extensión y el estado del paciente. En casos metastásicos, el objetivo principal es paliar el dolor y preservar la función neurológica, combinando cirugía descompresiva, estabilización mediante instrumentación vertebral y tratamientos adyuvantes como radioterapia o quimioterapia. En los tumores primarios, especialmente los benignos o de bajo grado, se intenta la resección completa, recurriendo a técnicas de cirugía mínimamente invasiva y neuronavegación 3D, que aumentan la precisión y reducen las complicaciones..
Los avances tecnológicos han permitido desarrollar abordajes quirúrgicos desde cualquier ángulo de la columna (anterior, posterior, lateral), con equipamiento sofisticado como neuronavegadores 3D, neurofisiología intraoperatoria y técnicas de fijación avanzadas, lo que ha reducido significativamente los riesgos quirúrgicos.
La colaboración multidisciplinaria entre neurocirugía, oncología médica, radioterapia y anatomía patológica desde el inicio del tratamiento es fundamental para obtener los mejores resultados.
Rafael García de Sola
Director de la Cátedra UAM «Innovación en Neurocirugía»
Jefe del Servicio de Neurocirugía
Hospital Ntra. Sra. del Rosario
Madrid
Ver presentación sobre los tumores vertebrales y su tratamiento neuroquirúrgico
INTRODUCCIÓN: ANATOMÍA Y FUNCIÓN DE LA COLUMNA VERTEBRAL
El tema que abordamos hoy es complejo, aunque no desconocido, y trataremos de explicarlo de manera que resulte comprensible para todos. Hablaremos de los tumores vertebrales, es decir, de aquellos que se originan en las propias vértebras, y del enfoque neuroquirúrgico para su tratamiento.
En primer lugar volvemos a hacer una breve mención de lo que es la la columna vertebral.
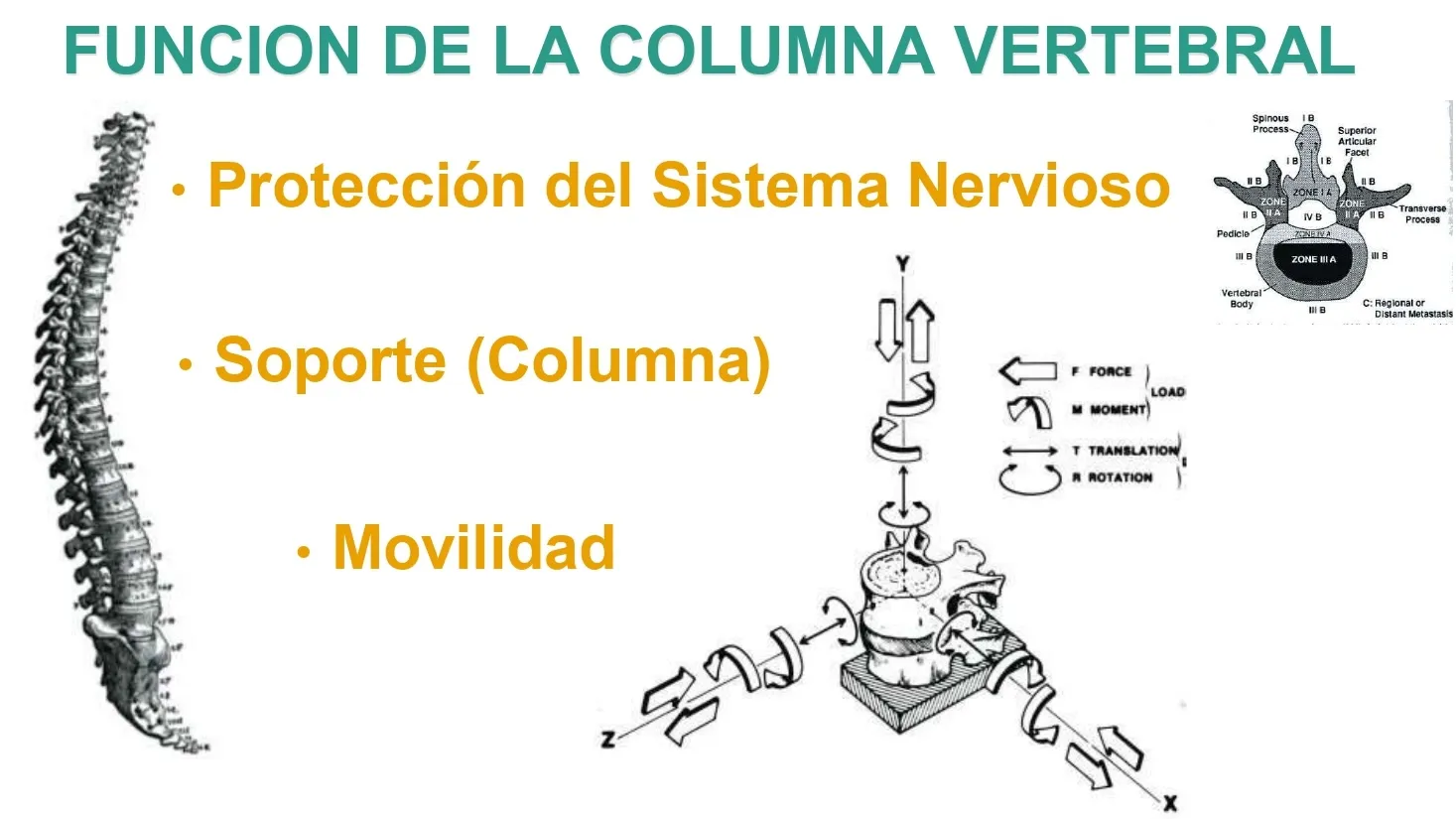
La columna vertebral es una estructura extraordinariamente compleja que cumple tres funciones esenciales. En primer lugar, protege el sistema nervioso, ya que la médula espinal y las raíces nerviosas discurren dentro del canal vertebral. En segundo lugar, actúa como elemento de sostén del cuerpo, de ahí su nombre de “columna”. Y, en tercer lugar, posee una movilidad extraordinariamente compleja en los tres planos del espacio, lo que le permite adaptarse a múltiples movimientos.
- Protección del sistema nervioso: La médula espinal y las raíces nerviosas viajan protegidas dentro del canal vertebral, formado por el anillo óseo de cada vértebra.
- Función de soporte: Como su nombre indica, actúa como una columna que sostiene todo el organismo, permitiendo la postura erguida y la distribución del peso corporal.
- Movilidad completa: A diferencia de otras estructuras de soporte, la columna vertebral permite movimientos en todas las direcciones del espacio, una función extremadamente compleja que combina estabilidad y flexibilidad.
Cuando una vértebra se ve afectada por un proceso tumoral, los objetivos del tratamiento quirúrgico son claros: descomprimir el sistema nervioso si existe compresión, mantener o restaurar la estabilidad de la columna, corregir posibles deformidades que se produzcan por el colapso vertebral y, siempre que sea posible, curar al paciente.
CLASIFICACIÓN: TUMORES PRIMARIOS Y SECUNDARIOS
Existen dos grandes tipos de tumores vertebrales. Los tumores primarios, que se originan en los propios tejidos de la vértebra, y los tumores secundarios o metastásicos, en los que la vértebra es invadida por células cancerosas procedentes de otro órgano del cuerpo.
Tumores primarios
En el caso de los tumores primarios, la manifestación clínica más frecuente es el dolor local en la zona de la espalda correspondiente a la vértebra afectada. Este dolor puede irradiarse si el tumor compromete los nervios o las raíces que emergen del canal vertebral. La aparición de déficits neurológicos dependerá del grado de crecimiento del tumor y de la invasión que ejerza sobre las estructuras nerviosas adyacentes.
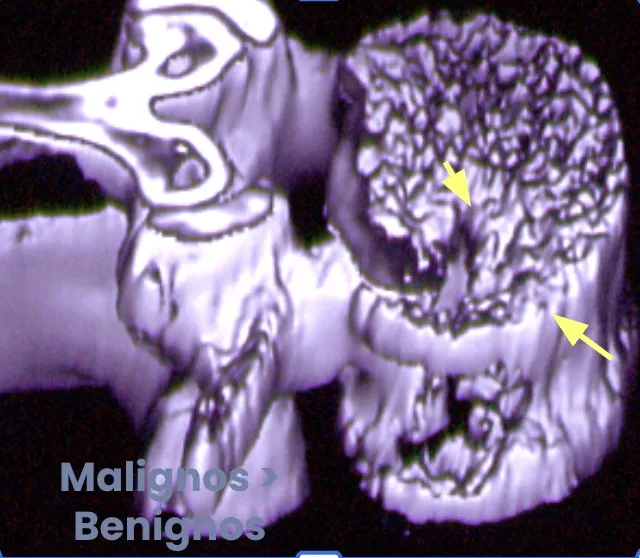
En general, los tumores malignos van a ocasionar más déficit neurológico que los benignos y por desgracia los tumores malignos son mucho más frecuentes que los benignos.
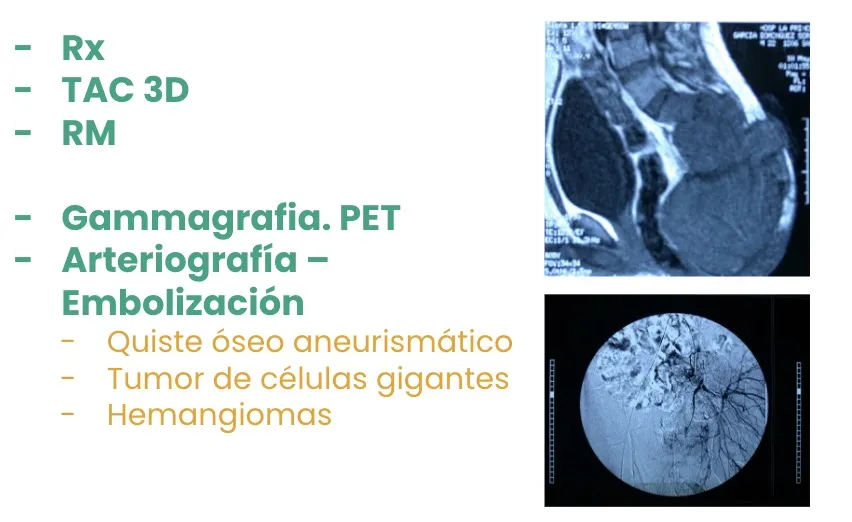
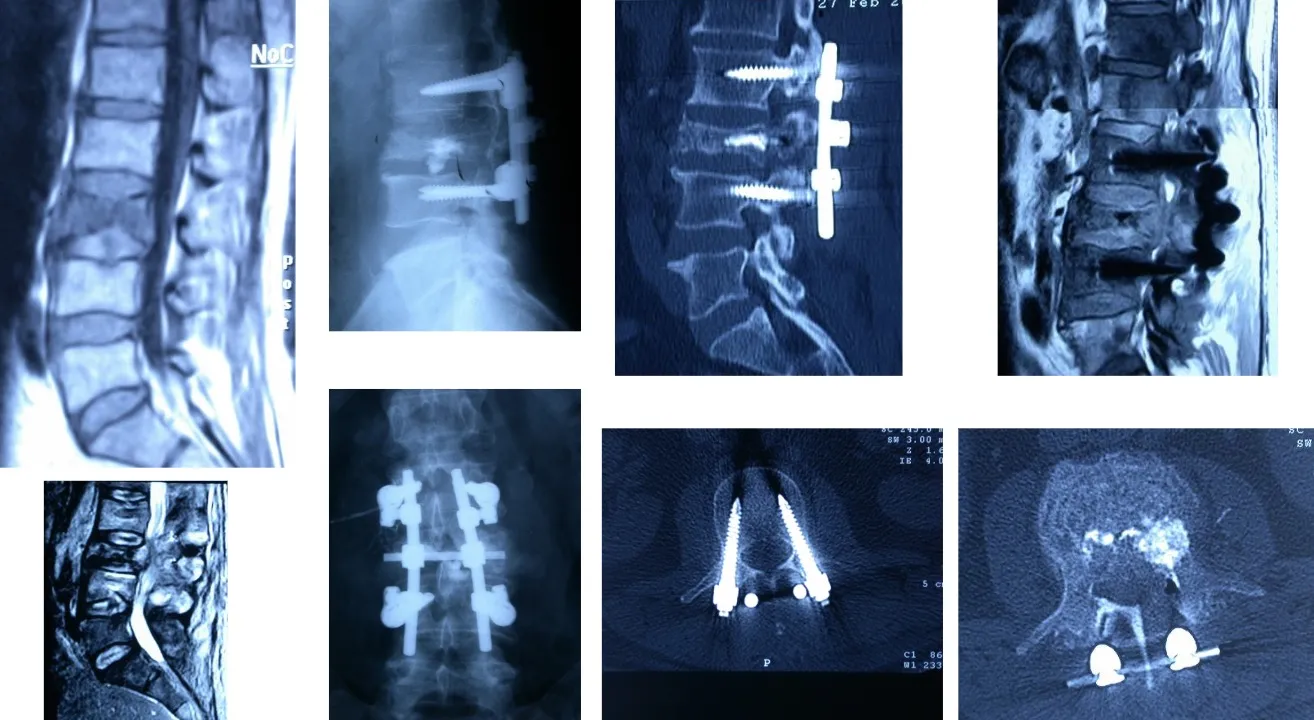
En cuanto al diagnóstico, hoy disponemos de múltiples métodos que permiten una valoración muy precisa de los tumores vertebrales. Contamos con radiografías, TAC —incluso con reconstrucción tridimensional—, resonancia magnética, gammagrafía ósea, PET y arteriografía, esta última especialmente útil para embolizar determinados tumores hipervasculares antes de la cirugía, lo que facilita una intervención menos agresiva y con menor riesgo de sangrado.
Sin embargo, en la mayoría de los casos, la biopsia resulta imprescindible. A veces los tumores se presentan con un tamaño considerable, pero es fundamental obtener una muestra previa para conocer su naturaleza histológica, su comportamiento biológico y su posible respuesta a tratamientos coadyuvantes como la radioterapia o la quimioterapia. Esta información es clave no solo para establecer el pronóstico y la expectativa de supervivencia, sino también para planificar con precisión la estrategia quirúrgica más adecuada.
Tumores benignos
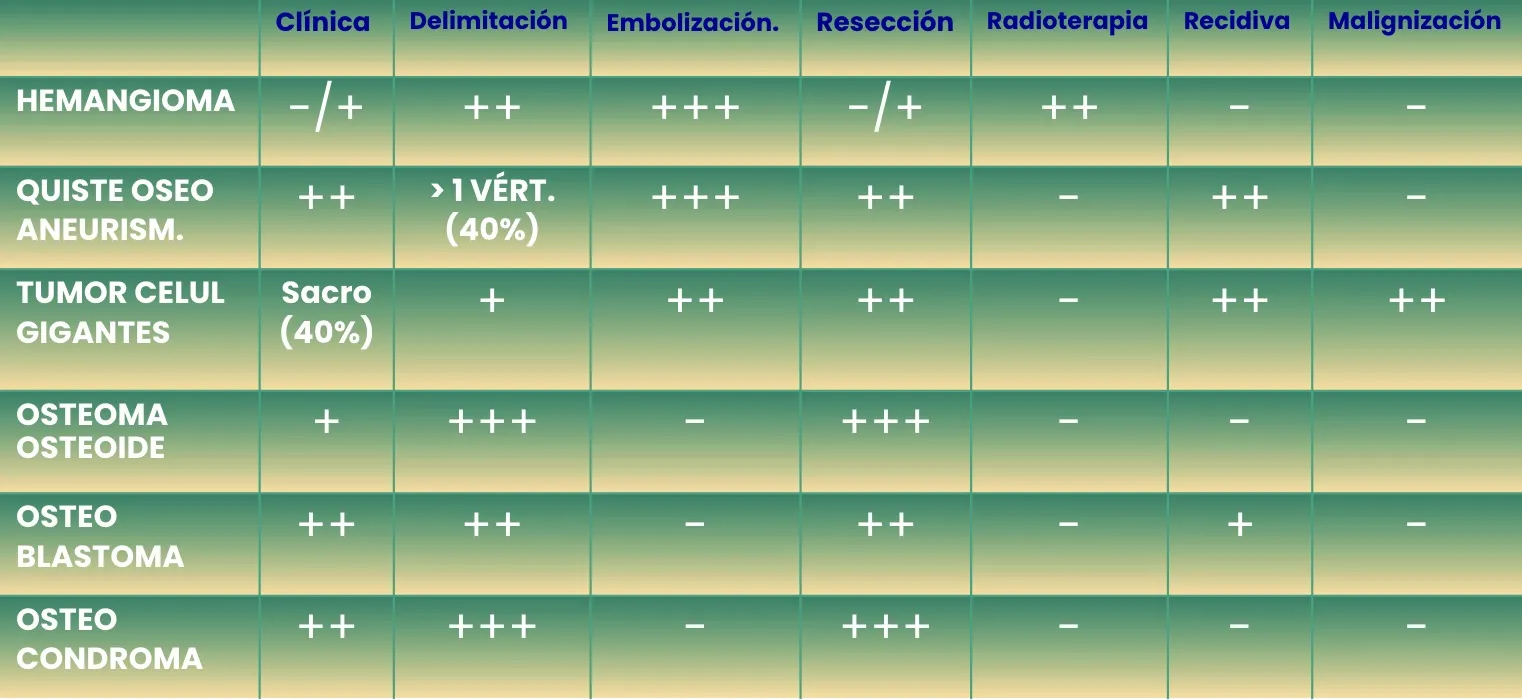
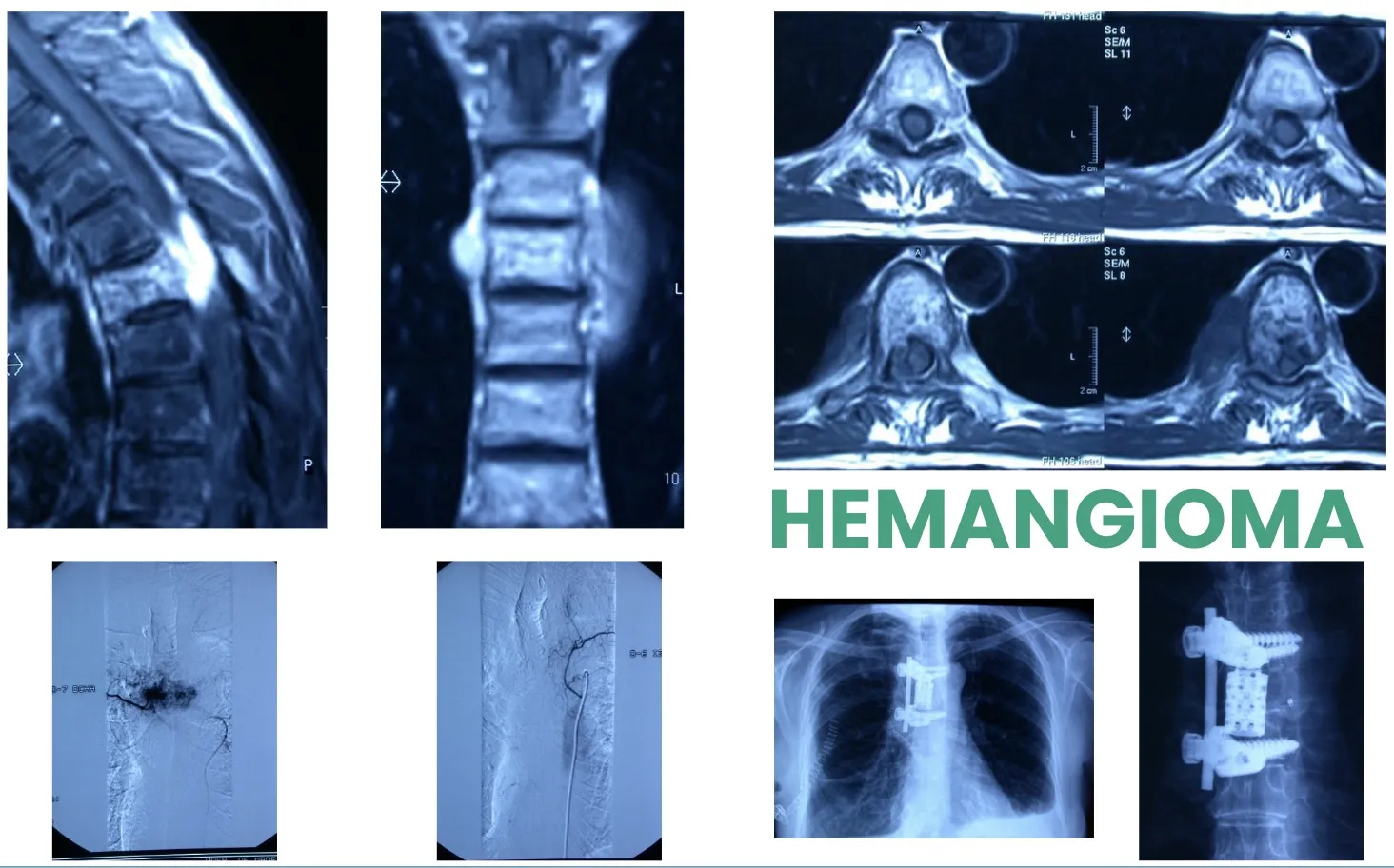
Los tumores primarios benignos son muy raros y poco frecuentes. Entre ellos, uno de los más habituales es el Hemangioma vertebral, un tumor formado por vasos sanguíneos dentro del cuerpo vertebral. En la mayoría de los casos es un hallazgo incidental y no produce síntomas, pero en ocasiones puede crecer e invadir el canal vertebral, provocando compresión neurológica o colapso de la vértebra. En esos casos, puede requerir un tratamiento quirúrgico específico, orientado a descomprimir las estructuras nerviosas y estabilizar la columna.
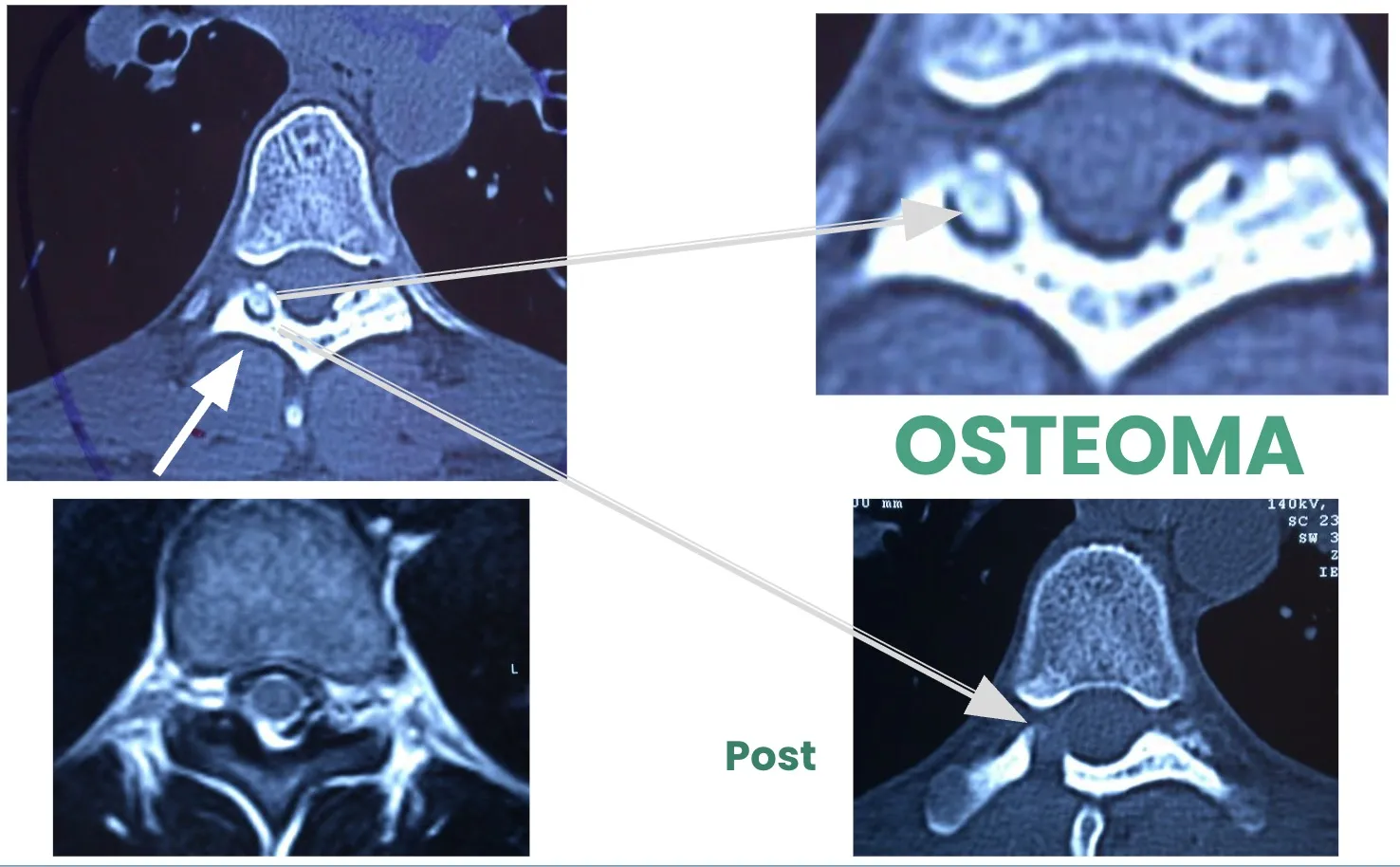
O, por el contrario, pueden presentarse tumores de pequeño tamaño, como el Osteoma, cuya localización precisa no siempre resulta sencilla. En estos casos, es necesario identificarlo con exactitud mediante técnicas de imagen avanzadas para poder realizar una resección completa y segura.
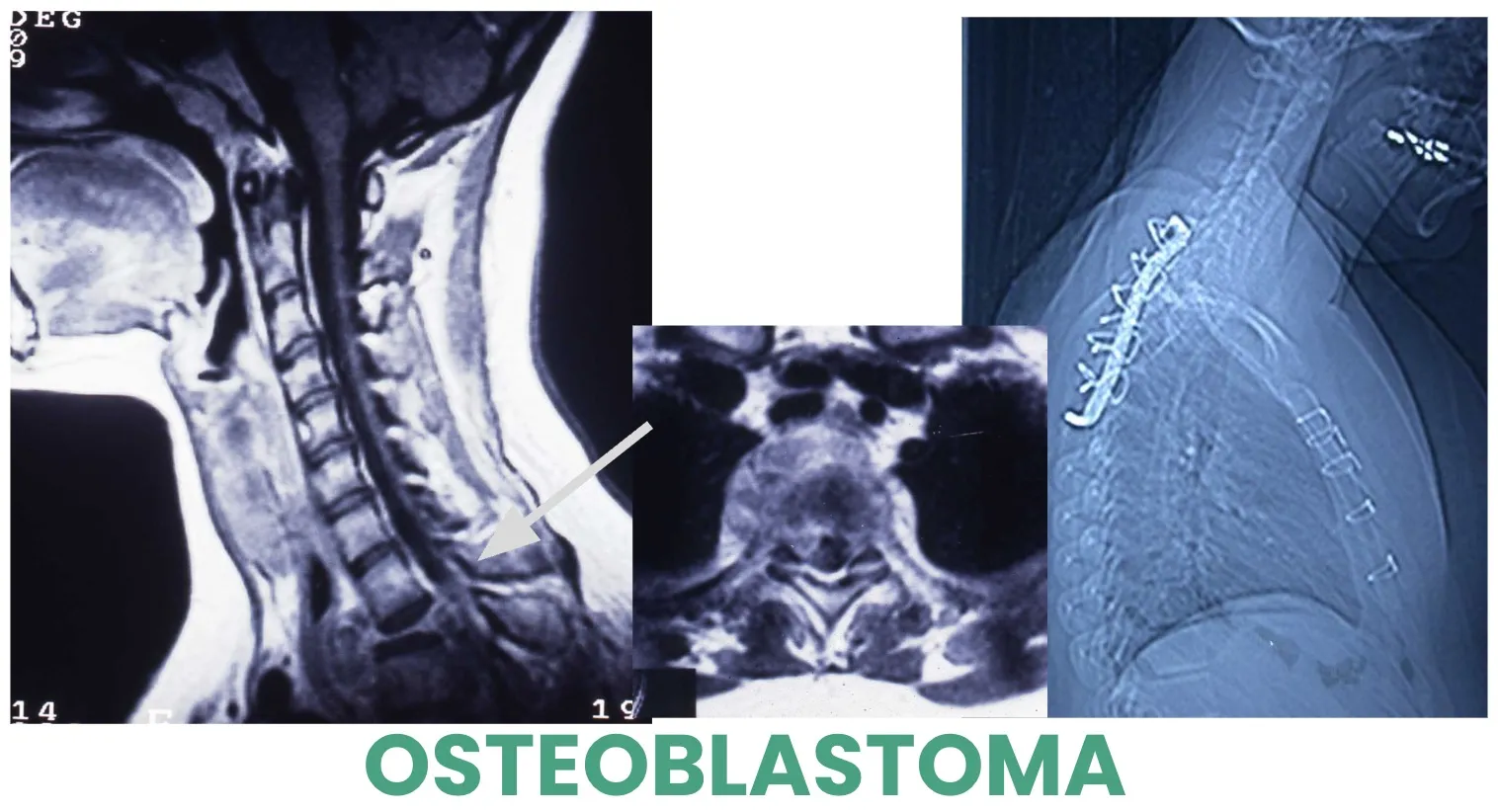
O también puede tratarse de un Osteoblastoma, un tumor que puede invadir la vértebra y provocar su colapso. En el caso mostrado en la figura, la lesión afectaba a la segunda vértebra dorsal, lo que obligó a realizar un abordaje quirúrgico anterior, accediendo a través de la cavidad torácica.
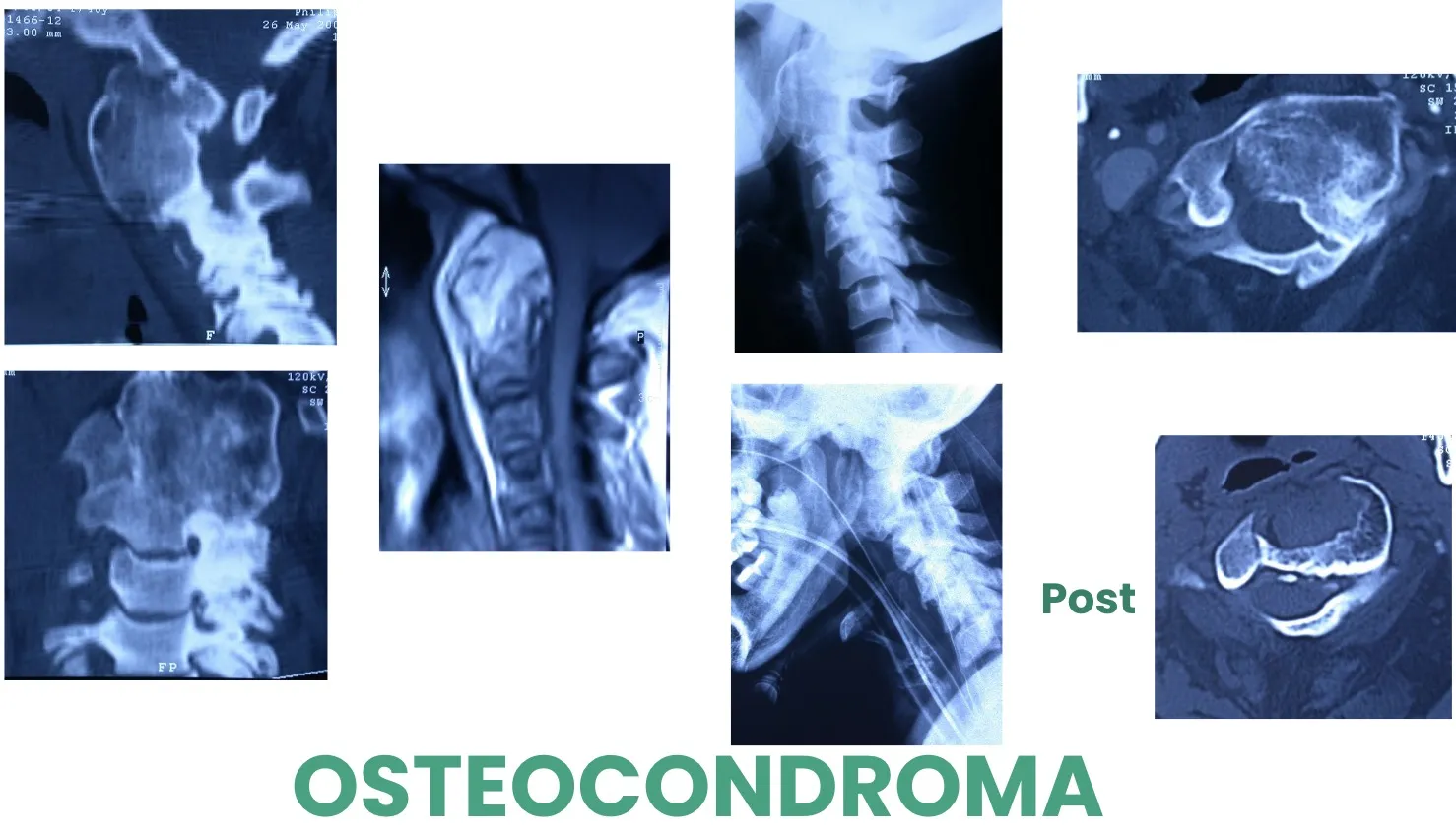
Otro ejemplo es el Osteocondroma, que en este caso afecta a la segunda vértebra cervical. Más adelante veremos cómo puede realizarse el abordaje quirúrgico adecuado para acceder a esta lesión y tratarla de forma segura.
Tumores malignos
Por desgracia, los tumores vertebrales primarios malignos son los más frecuentes dentro de este grupo, y suelen caracterizarse por un crecimiento rápido y un comportamiento localmente agresivo, con tendencia a invadir las estructuras óseas y neurales adyacentes.
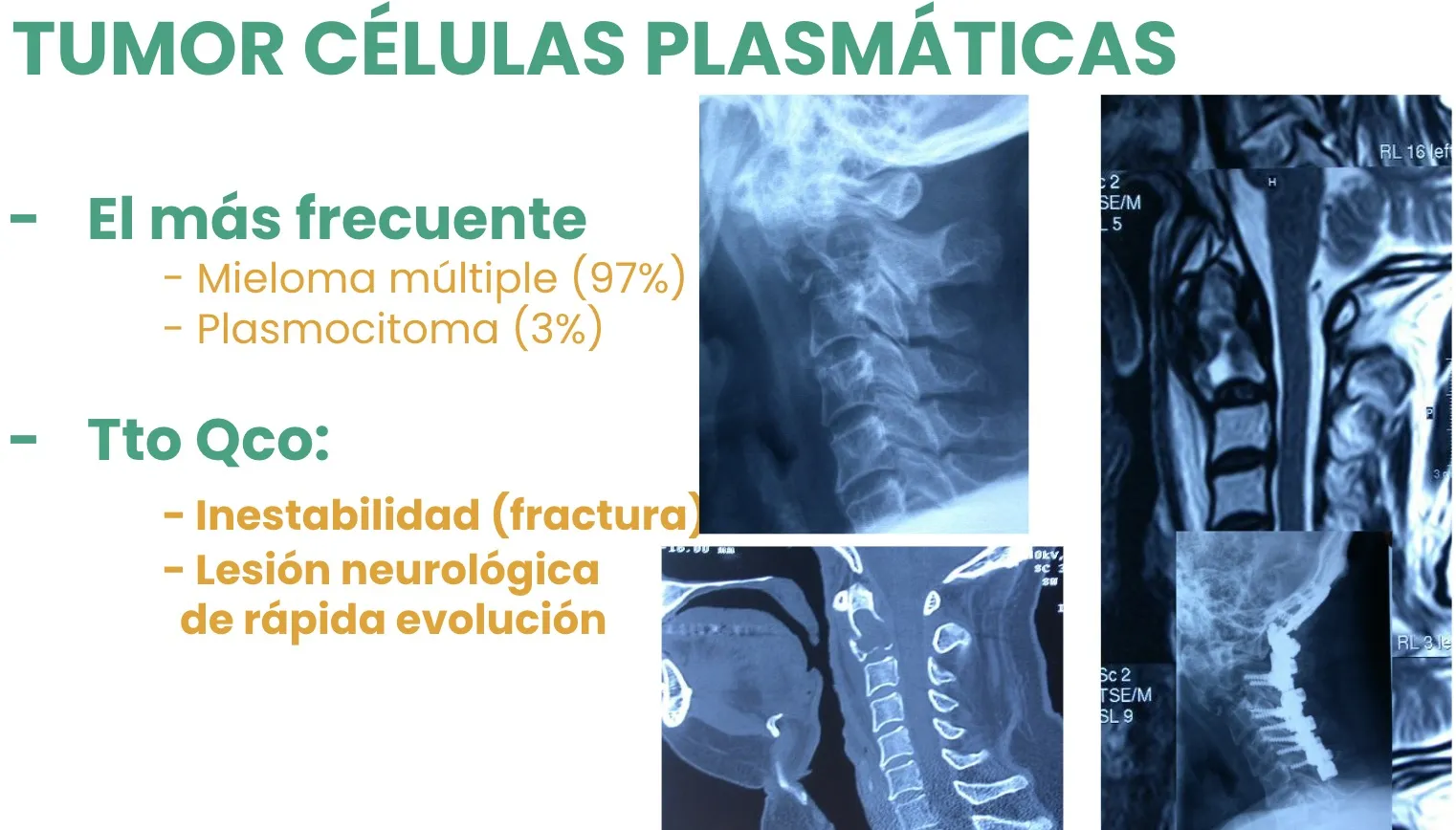
Dentro de los tumores vertebrales existen algunos casos particulares que, en realidad, corresponden a enfermedades hematológicas. Se trata de los tumores de células plasmáticas, que se originan en la médula ósea contenida dentro de las vértebras, donde se producen las células sanguíneas.
Cuando la lesión es única, recibe el nombre de Plasmocitoma; sin embargo, lo más habitual es que afecte a varias vértebras de manera simultánea, dando lugar a una enfermedad sistémica conocida como Mieloma múltiple.
El principal problema de estas lesiones es que pueden debilitar la estructura ósea, provocando fracturas espontáneas, o bien, al aumentar de tamaño, comprimir las estructuras neurológicas, generando el déficit neurológico del que hemos hablado anteriormente.
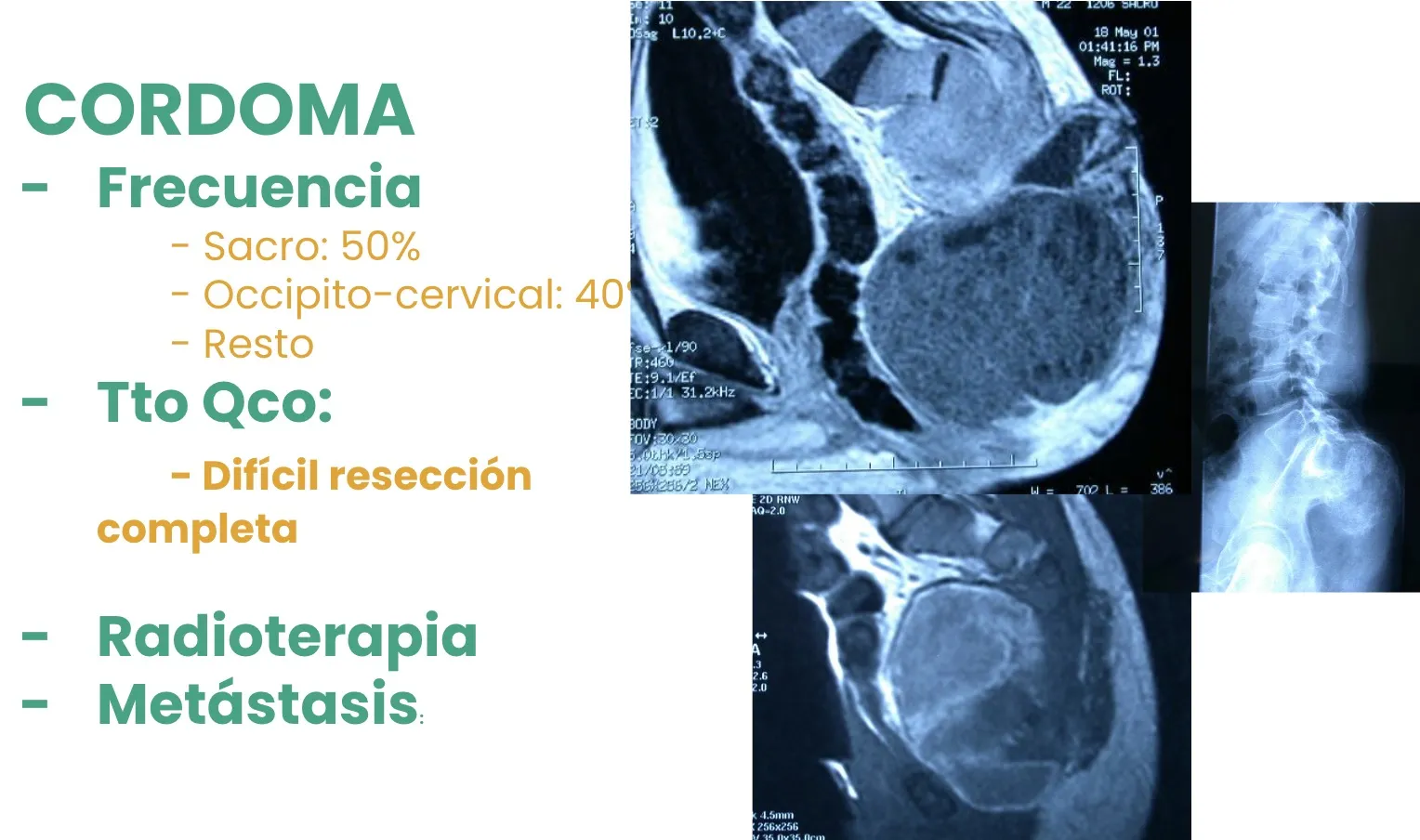
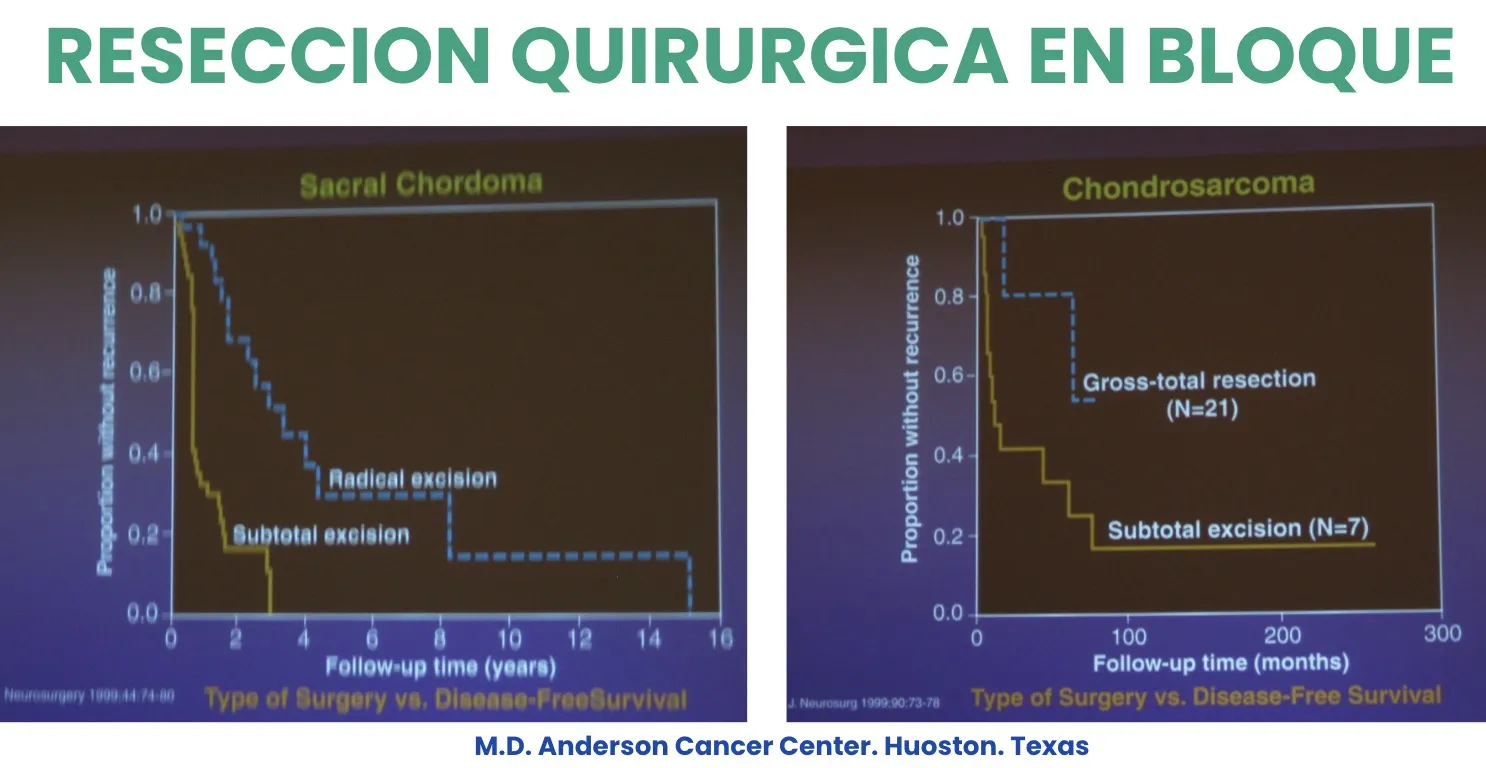
Otro tumor maligno es el Cordoma, que se localiza con mayor frecuencia en el sacro. Su tratamiento representa un reto quirúrgico de gran complejidad, ya que suele implicar estructuras anatómicas críticas y requiere una resección amplia y precisa para lograr un buen control local de la enfermedad.
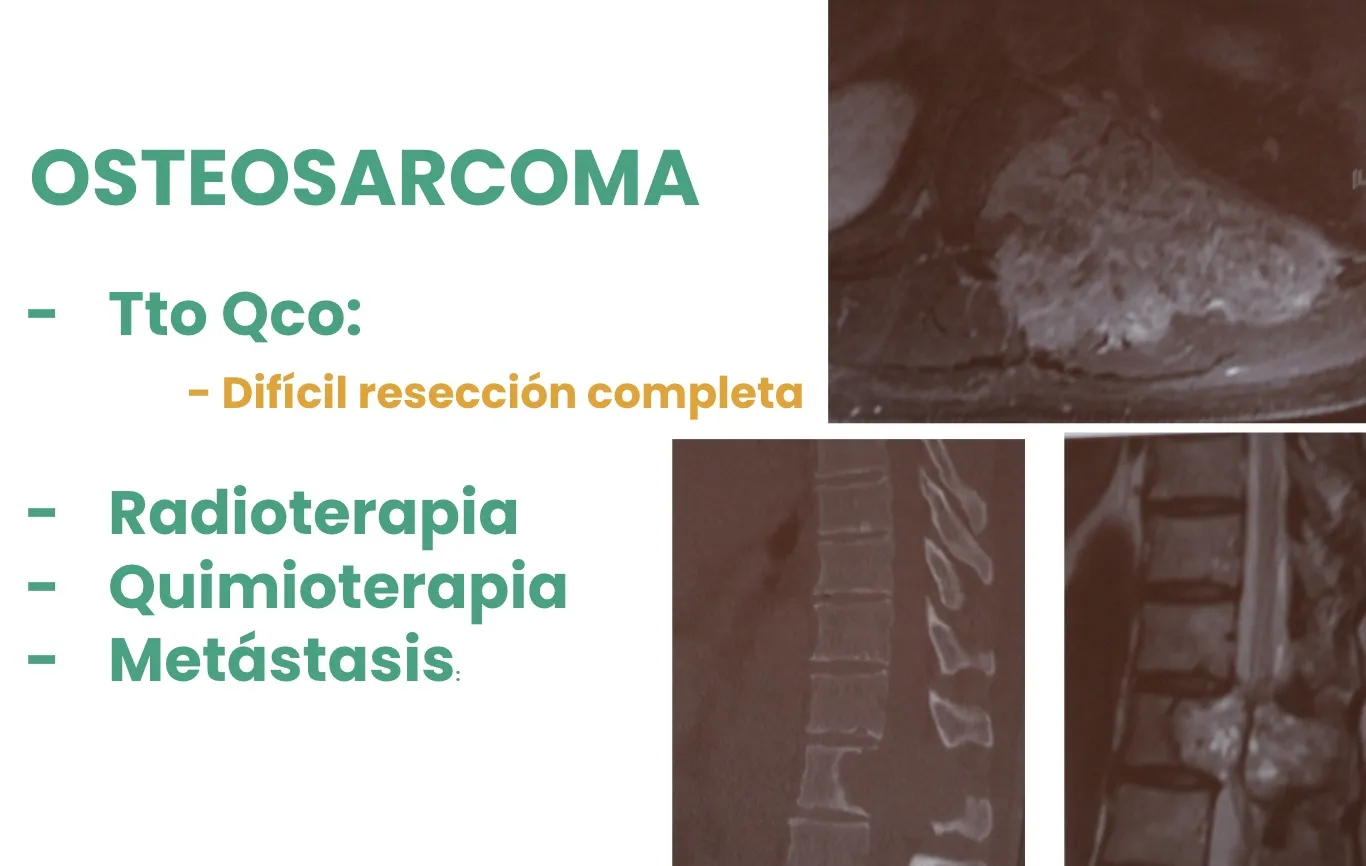
El Osteosarcoma, como puede observarse en la figura, suele alcanzar volúmenes muy grandes, con un crecimiento rápido y una marcada invasión de las estructuras óseas circundantes, lo que complica su abordaje quirúrgico y su tratamiento integral.
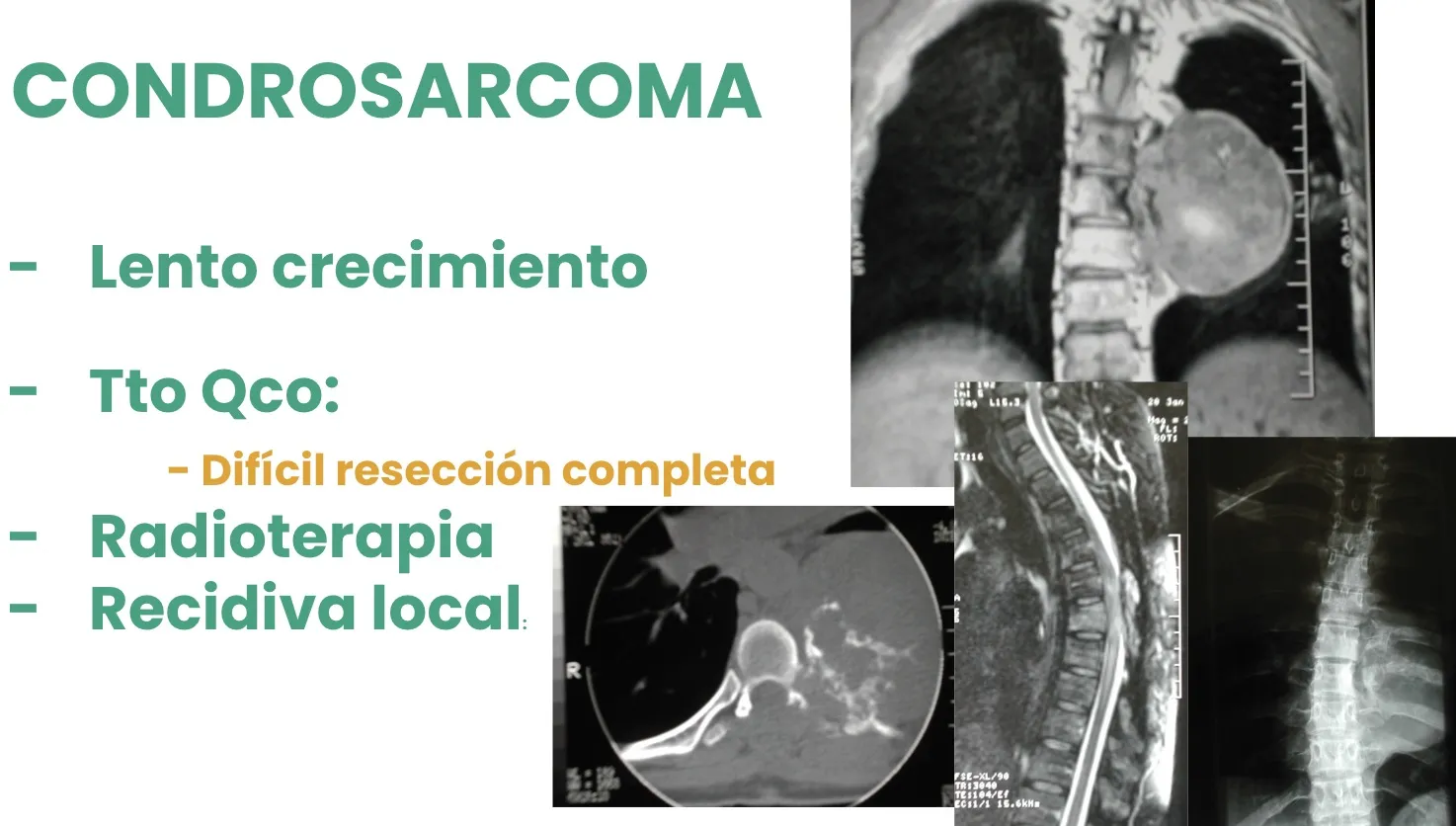
El Condrosarcoma es otro tipo de tumor maligno en el que el tratamiento quirúrgico constituye la base fundamental del manejo. En la mayoría de los casos, se complementa con radioterapia o incluso con quimioterapia coadyuvante, según las características histológicas y la extensión de la lesión.

En el caso del sarcoma de Ewing, se han desarrollado técnicas quirúrgicas específicas —como la resección en bloque descrita por K. Tomita en 1994— que permiten extirpar la vértebra afectada en su totalidad, mediante un procedimiento altamente complejo. ¿Por qué se realiza este tipo de cirugía? Porque, desde el punto de vista científico, se ha comprobado que las resecciones en bloque se asocian a una mayor supervivencia y a un mejor control local del tumor en comparación con las resecciones parciales.
Metástasis cerebrales
Y llegamos así al tipo de lesión más frecuente: los tumores vertebrales secundarios, en los que las vértebras son invadidas por células tumorales procedentes de un cáncer originado en otro órgano del cuerpo. Estas lesiones se conocen como metástasis vertebrales y constituyen, en conjunto, el tipo más común de tumor vertebral.
Hoy en día, la frecuencia de las metástasis vertebrales está aumentando considerablemente, y esto se debe, afortunadamente, a la mayor supervivencia de los pacientes oncológicos gracias a los tratamientos cada vez más eficaces disponibles para los distintos tipos de cáncer. Se estima que aproximadamente un 10% de los pacientes que han padecido o padecen una enfermedad cancerosa desarrollan finalmente metástasis en la columna vertebral, siendo las más frecuentes las procedentes de cáncer de mama, de próstata y de pulmón.
Desde el punto de vista clínico, siguiendo un enfoque médico y pedagógico, el síntoma principal de las metástasis vertebrales es el dolor local. Este puede presentarse de dos formas distintas.
Por un lado, el dolor biológico, producido por la expansión tumoral y la afectación de las estructuras óseas, suele ser más intenso durante la noche, mejora a lo largo del día y responde bien al tratamiento con corticoides.
Por otro lado, el dolor mecánico se relaciona con la inestabilidad vertebral secundaria a la destrucción ósea. Tiende a empeorar con el movimiento y responde mejor al uso de opiáceos.
La afectación neurológica depende directamente de la localización de la lesión dentro de la vértebra y del grado en que esta invada el canal raquídeo. En función de ello, puede o no producirse compresión del sistema nervioso, con la consiguiente aparición de déficits motores, sensitivos o esfinterianos, según el nivel afectado.
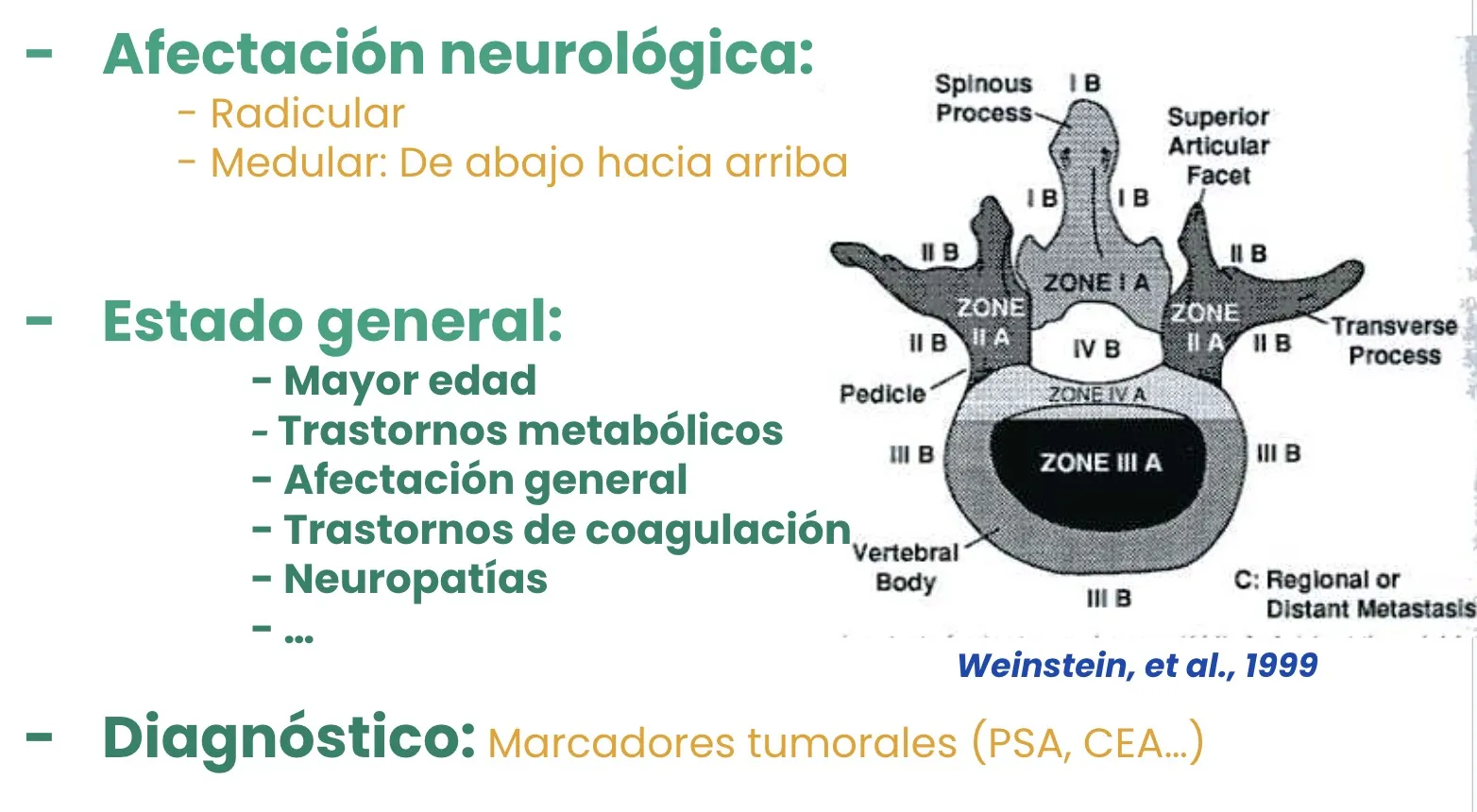
En general, en el contexto de una metástasis vertebral es importante tener en cuenta que el paciente suele ser de edad avanzada y puede presentar otros trastornos metabólicos o alteraciones sistémicas derivadas del cáncer, como problemas de coagulación, neuropatías o estado general debilitado. Por ello, el tratamiento debe planificarse desde una perspectiva global, valorando cuidadosamente el riesgo quirúrgico y la tolerancia del paciente a los distintos procedimientos.
El diagnóstico también se apoya no solo en las pruebas de imagen mencionadas —TAC, resonancia magnética, PET, entre otras—, sino en el análisis de los marcadores tumorales, que pueden orientar hacia la existencia de una metástasis y ayudar a distinguirla de un tumor primario vertebral.
En el tratamiento de las metástasis vertebrales —y del cáncer en general—, la respuesta terapéutica depende en gran medida de la sensibilidad del tumor a la radioterapia o a la quimioterapia. Algunos tumores, como el mieloma múltiple, los tumores de células pequeñas de pulmón o determinados carcinomas tiroideos, mamarios o prostáticos, responden bien a estos tratamientos. Otros, en cambio, muestran menor sensibilidad y pueden requerir un abordaje quirúrgico más agresivo para lograr un control local adecuado.
Tanto la radioterapia como la quimioterapia han experimentado en los últimos años un progreso extraordinario, lo que ha permitido mejorar la eficacia del tratamiento y aumentar la supervivencia. En términos generales, los mielomas, así como los tumores de tiroides, próstata y mama, presentan actualmente mayores tasas de supervivencia, mientras que los tumores de pulmón y los melanomas mantienen un pronóstico menos favorable. El cáncer de mama, que tradicionalmente tenía una supervivencia media de entre 24 y 36 meses en presencia de metástasis óseas, está mostrando también una evolución progresivamente más positiva gracias a los avances terapéuticos recientes.
Tratamiento quirúrgico
¿Cómo se trata?
La técnica neuroquirúrgica ha avanzado de forma notable en los últimos años, hasta el punto de que hoy es posible abordar toda la columna vertebral, desde la base del cráneo (a través de la boca) hasta el sacro, mediante vías anterior, posterior o lateral, según la localización y la naturaleza del tumor. En la actualidad, prácticamente no existe ninguna zona de la columna que no pueda abordarse quirúrgicamente con seguridad y precisión, gracias a estos progresos técnicos y tecnológicos.
En la figura se muestra un ejemplo de abordaje transoral, es decir, realizado a través de la boca, para acceder a un tumor localizado en la segunda vértebra cervical. Este tipo de intervención permite alcanzar directamente la lesión situada en la parte anterior de la columna cervical alta, garantizando un acceso preciso y un control adecuado del campo quirúrgico.
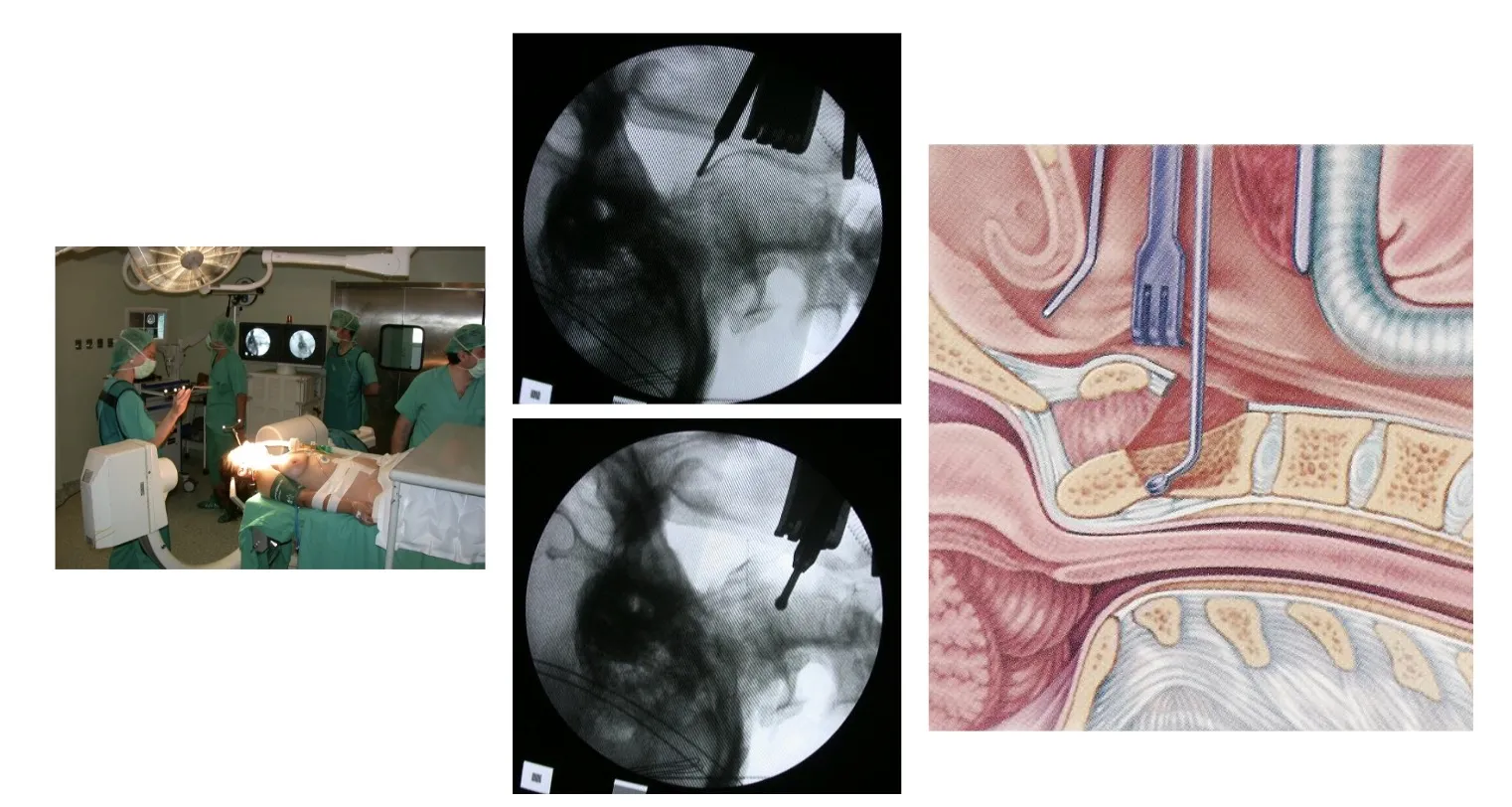
En estos casos, es posible utilizar sistemas de fijación que permiten anclar el cráneo a la columna cervical, con el fin de mantener la estabilidad y evitar el colapso producido por la invasión tumoral de la vértebra afectada. Estas fijaciones, realizadas mediante placas, tornillos y barras especialmente diseñadas, aseguran la continuidad estructural entre el cráneo y la columna, garantizando la correcta alineación y protección de las estructuras neurológicas.
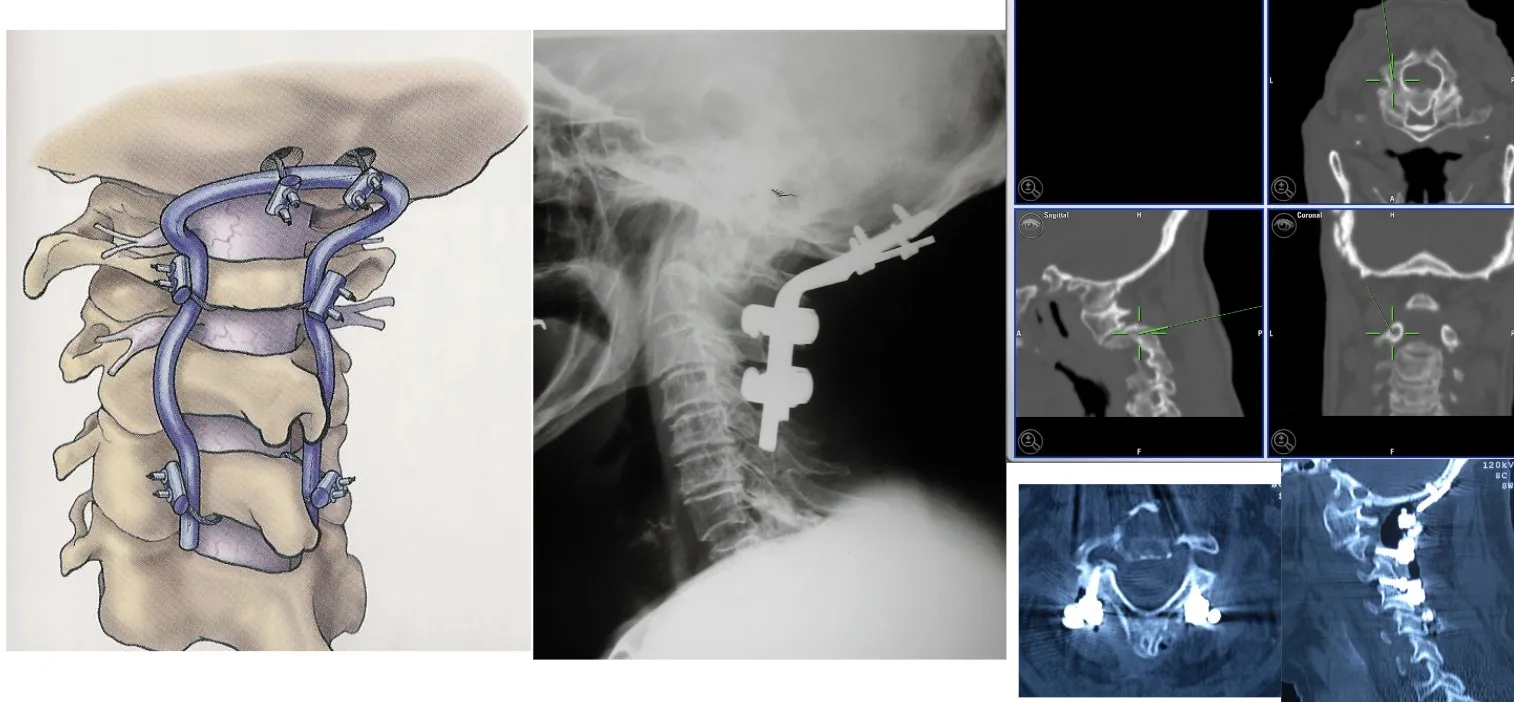
También es posible acceder a la columna cervical por vía anterior y resecar una vértebra completa cuando la lesión lo requiere. Este abordaje permite eliminar totalmente el cuerpo vertebral afectado, descomprimir la médula espinal y, posteriormente, reconstruir y estabilizar la zona mediante injertos óseos o dispositivos protésicos que restituyen la alineación y la función de la columna.
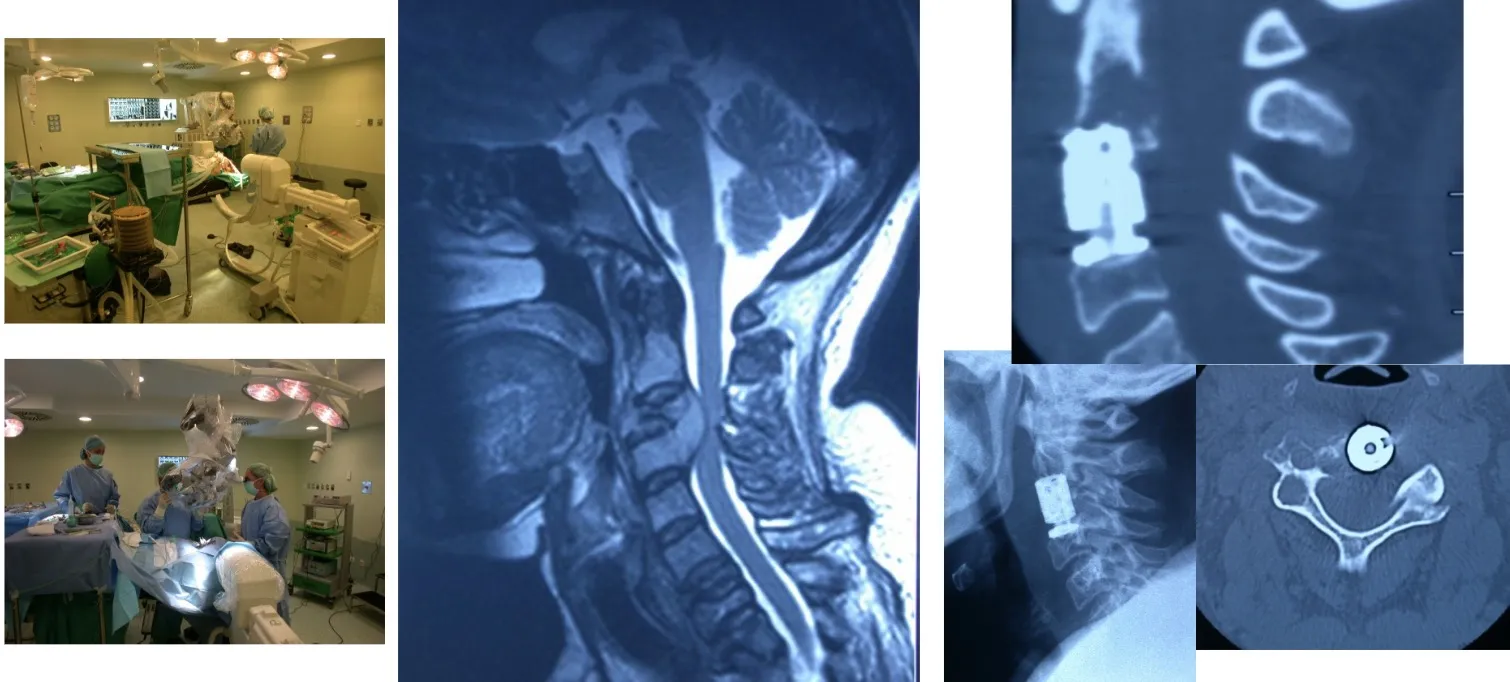
Otra opción es acceder por vía posterior, lo que permite realizar una fijación más sólida y estable mediante la colocación de tornillos y barras en los elementos posteriores de la columna. Este tipo de abordaje ofrece un mayor refuerzo estructural, especialmente útil cuando existe pérdida de sostén anterior o es necesario complementar una reconstrucción realizada previamente por vía anterior.
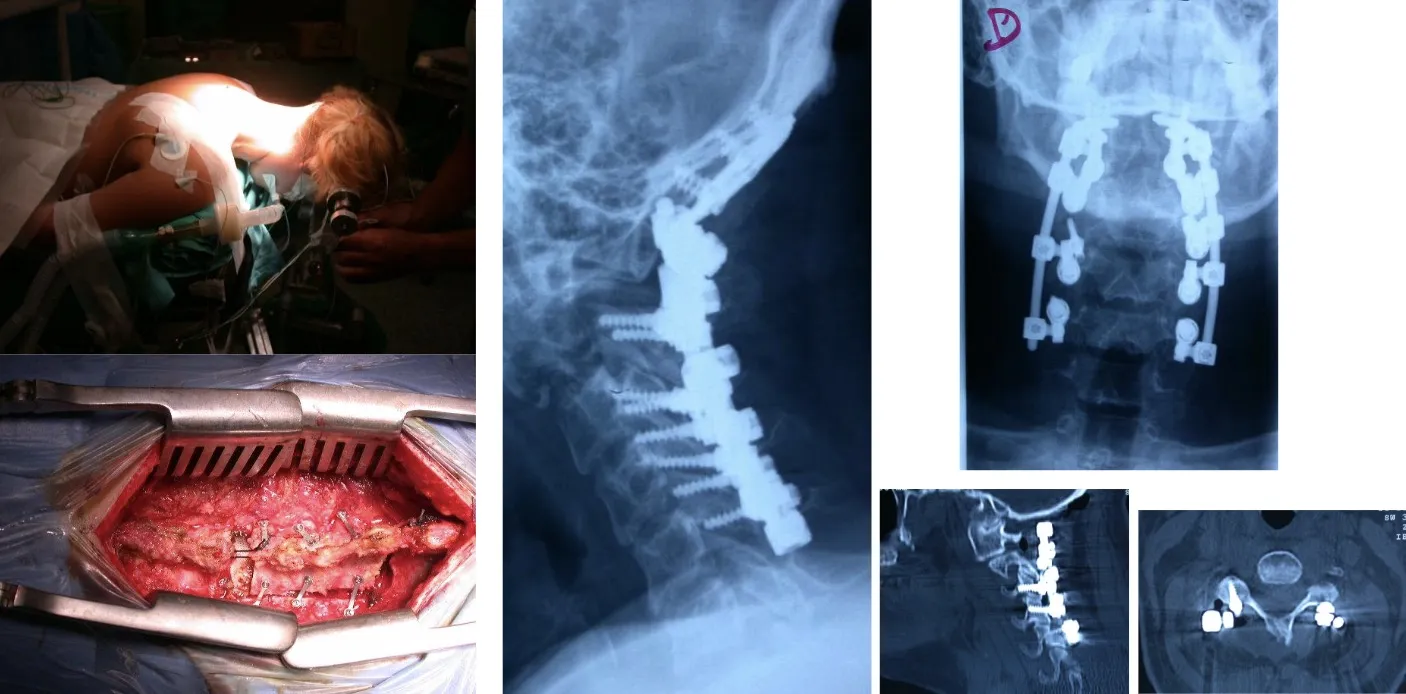
Incluso las transiciones vertebrales —zonas especialmente complejas desde el punto de vista anatómico—, como la unión cervicotorácica, presentan grandes desafíos quirúrgicos. En esta región, la presencia del esternón dificulta el acceso directo, por lo que en determinados casos es necesaria la colaboración con cirujanos cardiovasculares. Esto permite trabajar con seguridad entre las ramas principales de la aorta y las arterias que irrigan el cerebro, garantizando un abordaje controlado y minimizando los riesgos durante la intervención.
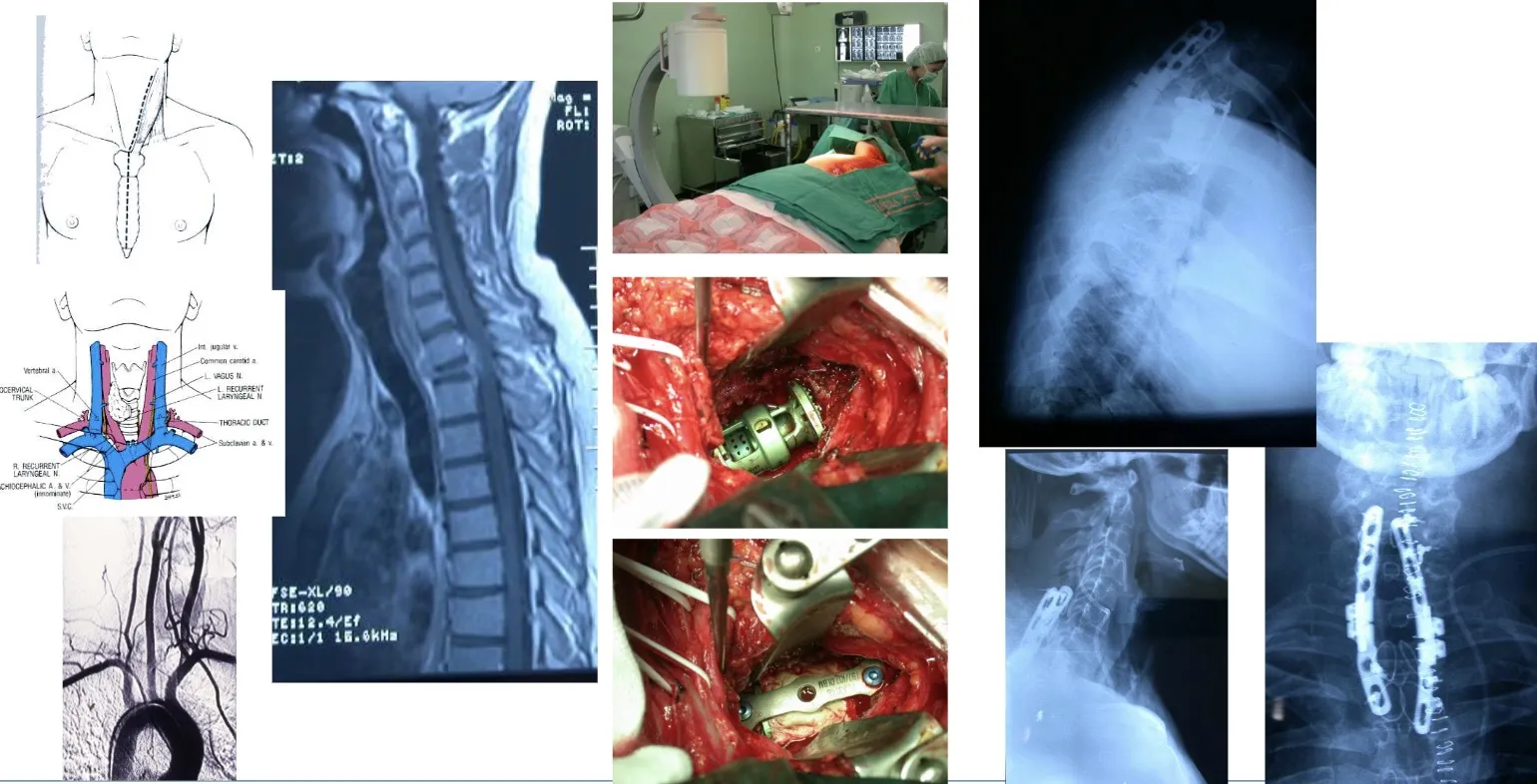
Se trata de tratamientos quirúrgicos de gran complejidad. En casos en los que una vértebra presenta colapso o riesgo de hundimiento, es necesario fijarla por vía posterior para evitar una lesión neurológica y restablecer la estabilidad de la columna, preservando así la integridad del sistema nervioso.
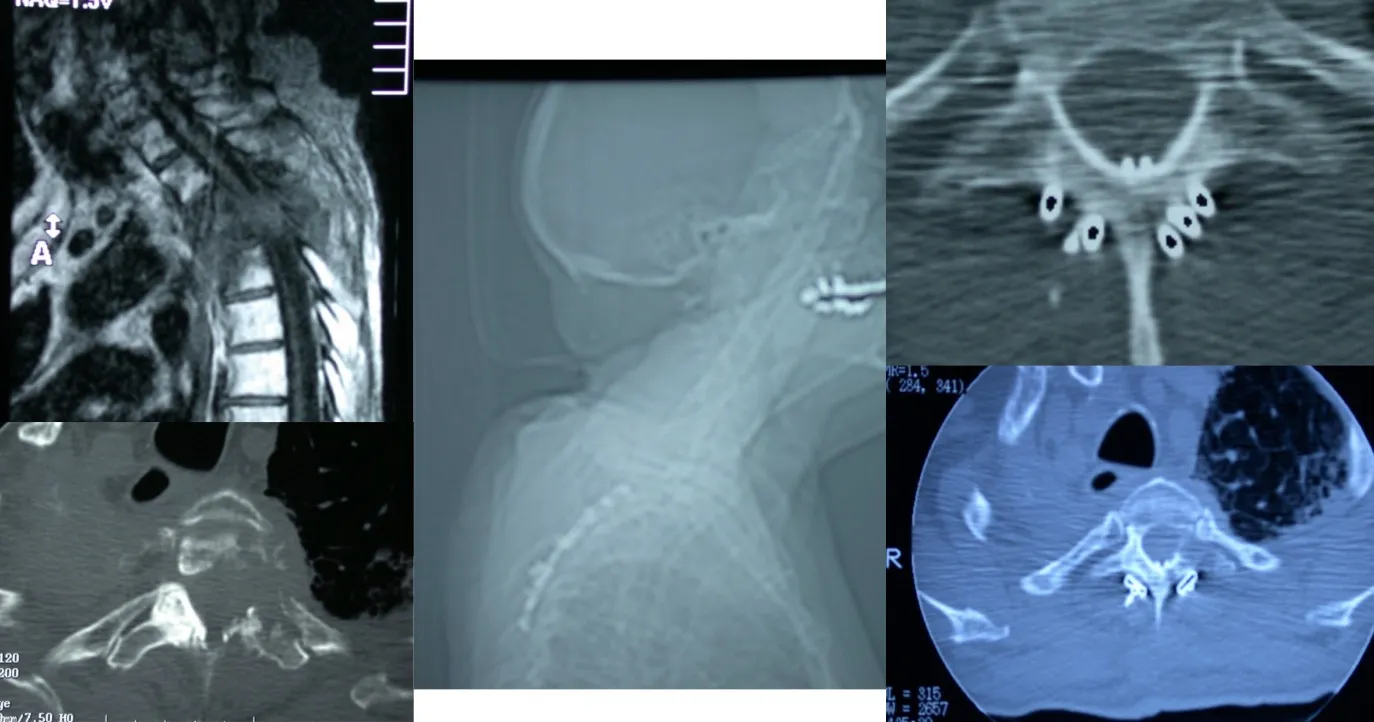
Estos son abordajes anterolaterales al tórax, que permiten abrir la cavidad torácica de forma más o menos invasiva según el caso, con el objetivo de acceder directamente a la columna torácica para extirpar o tratar tumores localizados en esa región. Este tipo de acceso ofrece una excelente exposición del campo quirúrgico y facilita la resección completa de las lesiones vertebrales anteriores.
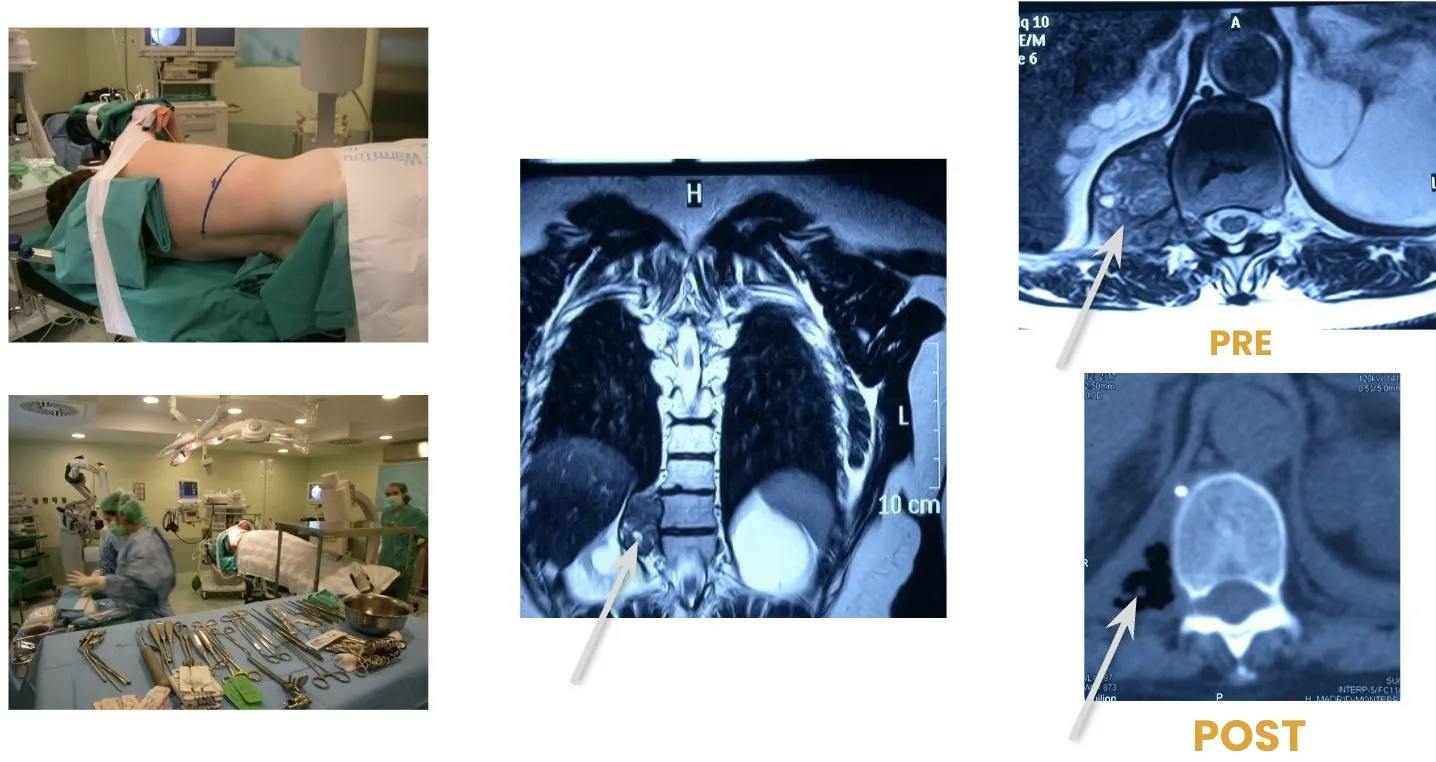
También es posible realizar el abordaje por vía posterior, a través del cual se pueden efectuar tanto la resección de los tumores como la colocación de los sistemas de fijación necesarios para estabilizar la columna, tal como se observa en la figura. Este abordaje permite al cirujano acceder directamente a las estructuras posteriores vertebrales y realizar una descompresión neurológica precisa cuando existe afectación del canal raquídeo.
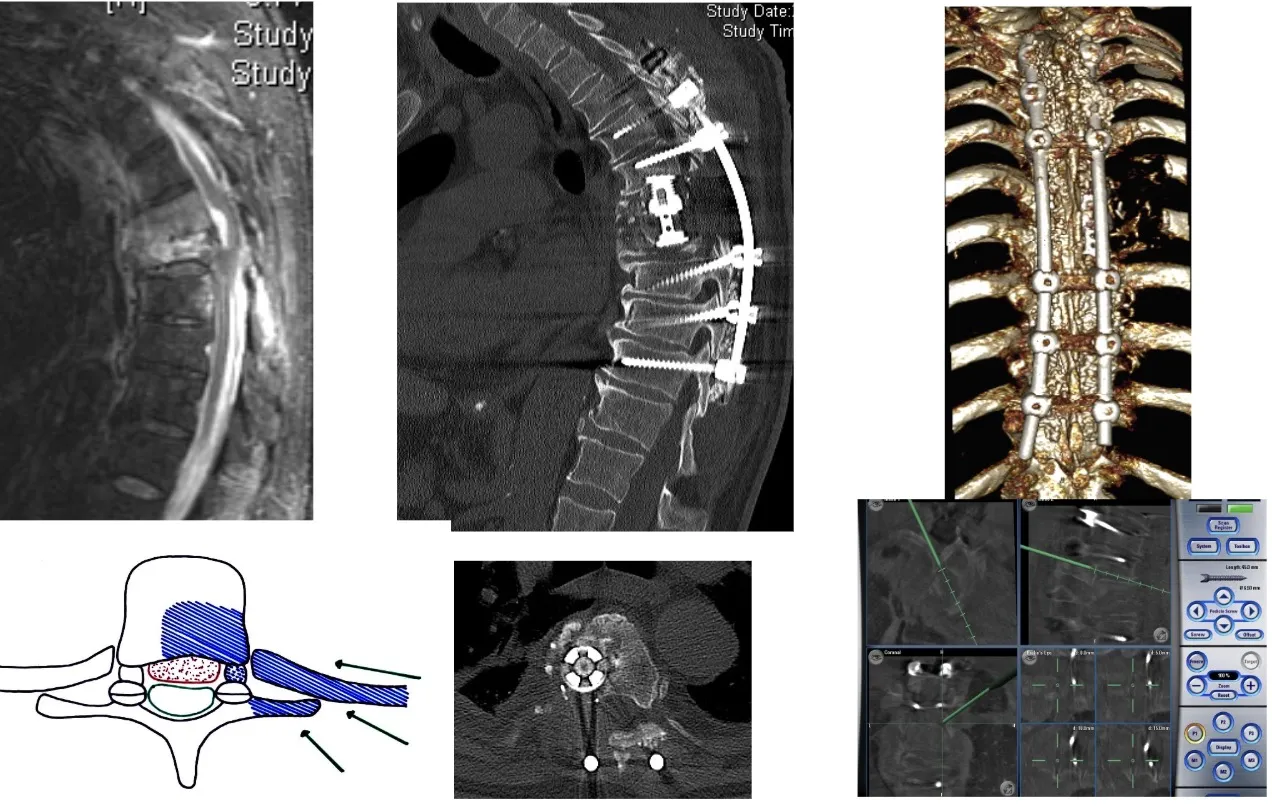
En el caso de la transición entre la columna torácica y la lumbar, la cirugía resulta especialmente compleja debido a la presencia del diafragma y a las particularidades anatómicas de esta región. En estas situaciones pueden ser necesarios abordajes combinados o específicos, que permitan acceder tanto por vía anterior como posterior. A menudo es preciso reconstruir el soporte anterior de la columna mediante injertos o prótesis para restaurar la estabilidad y garantizar que la columna se mantenga firme y alineada tras la intervención.
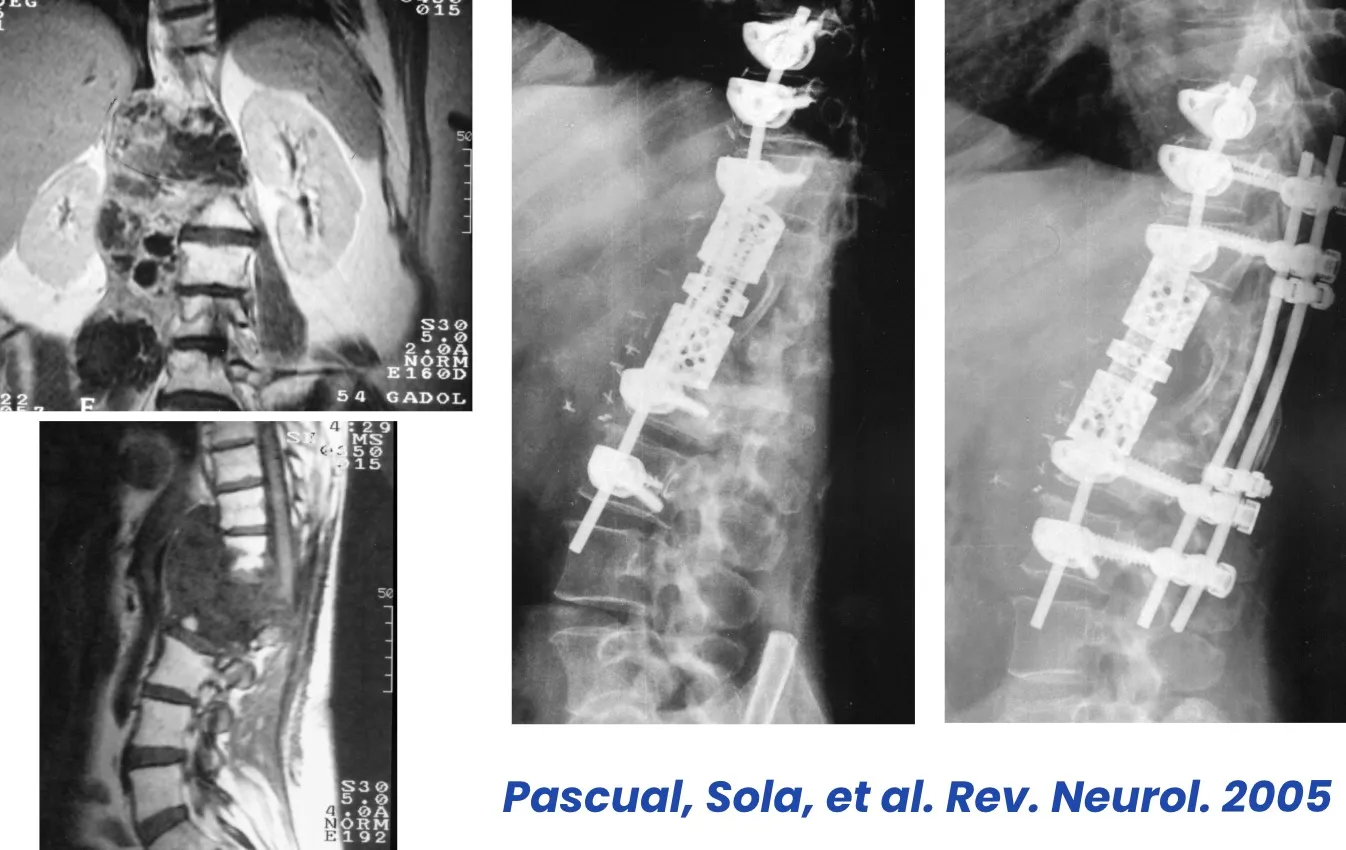
Hoy en día disponemos de la capacidad técnica y humana, gracias a la colaboración con otros especialistas, para llevar a cabo grandes intervenciones quirúrgicas en la columna lumbar, procedimientos que hace apenas unos años presentaban una morbilidad tan elevada que los hacía desaconsejables tanto para los cirujanos como para los propios pacientes.
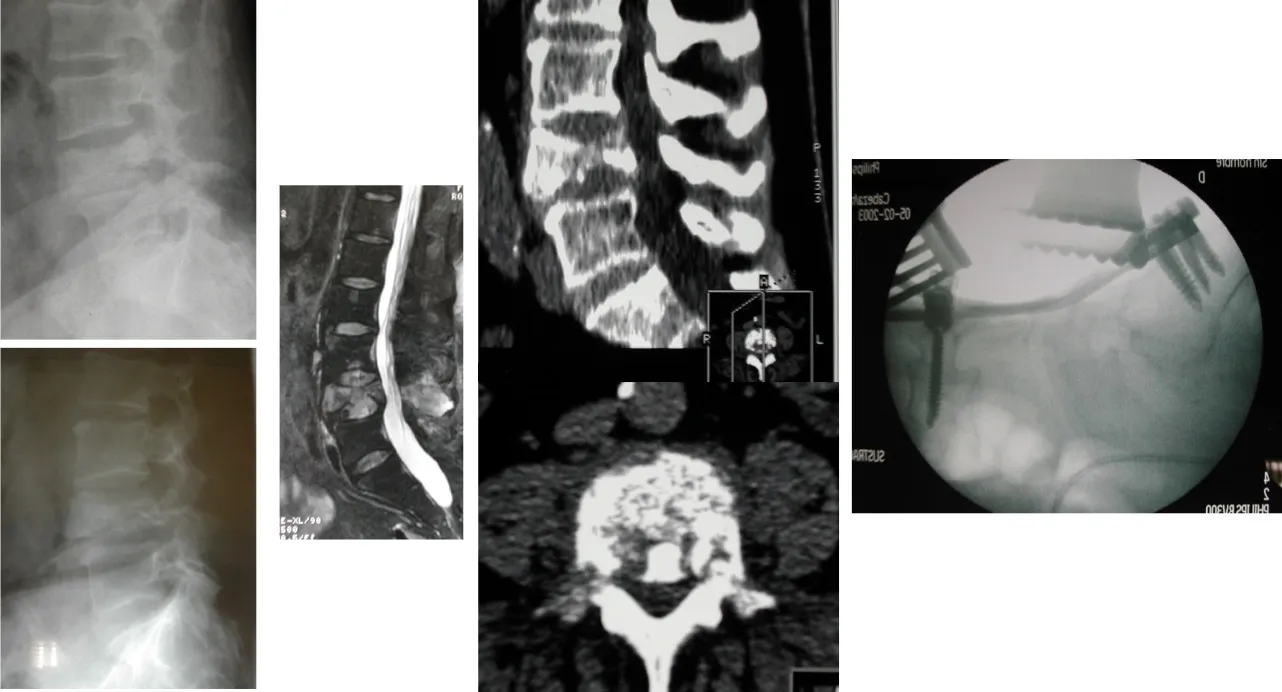
Además, existen procedimientos menos agresivos, como la posibilidad de realizar una biopsia, aplicar cemento e incluso estabilizar la vértebra mediante una vertebroplastia, lo que permite preparar al paciente para recibir posteriormente radioterapia. Sobre este tema ya hemos hablado con más detalle en otra charla.
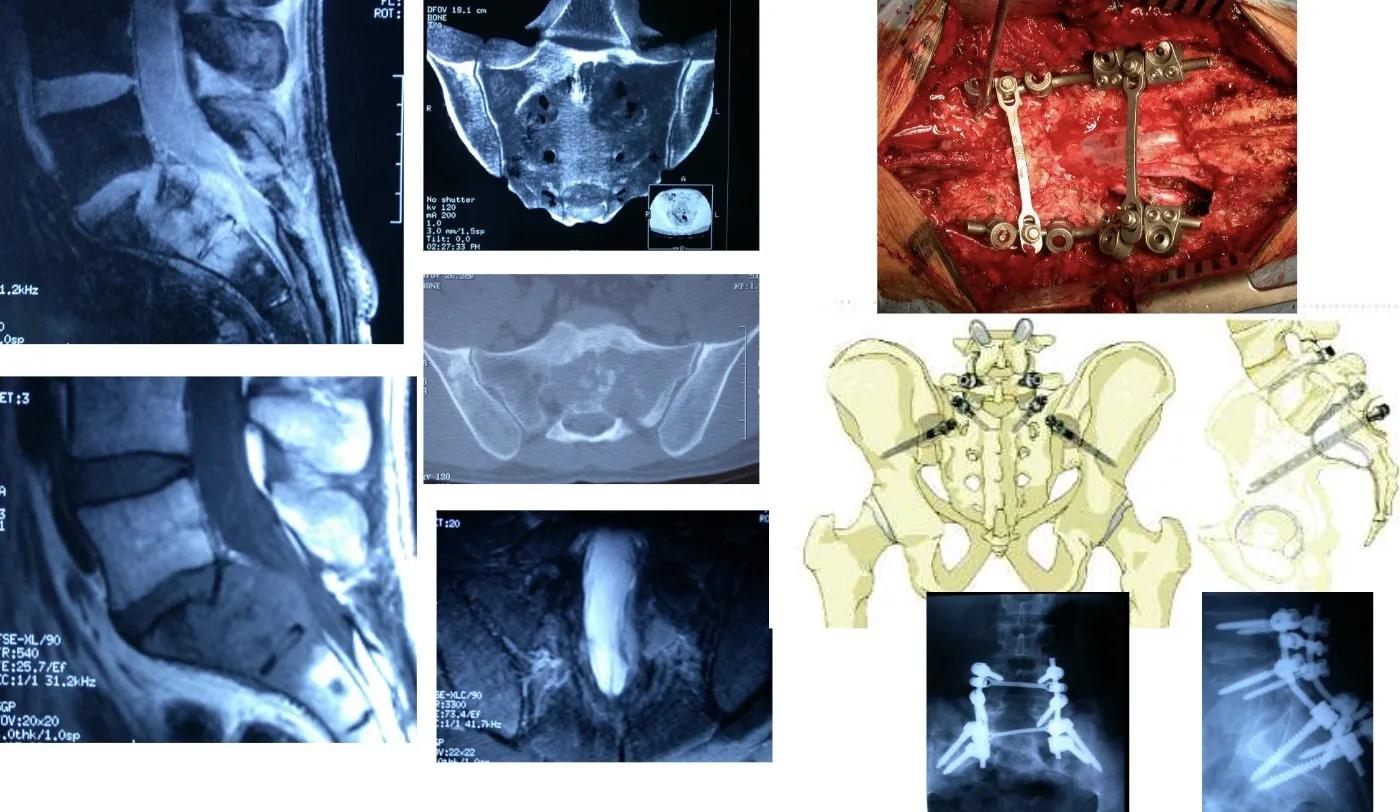
Este es un ejemplo de las intervenciones de gran envergadura que en ocasiones es necesario realizar, como en el caso de las cirugías de la región sacra, donde la complejidad anatómica y la proximidad de estructuras vitales exigen una planificación meticulosa y un abordaje multidisciplinario.
Equipamiento neuroquirúrgico
¿Cómo se llevan a cabo procedimientos de esta complejidad?
En los últimos años, la Neurocirugía ha incorporado tecnologías de alta precisión y sofisticación que han supuesto un avance extraordinario, permitiendo realizar este tipo de cirugías complejas con mayor seguridad, eficacia y control intraoperatorio. Estas innovaciones han transformado la forma de abordar la patología vertebral, ampliando las posibilidades terapéuticas y mejorando significativamente los resultados para los pacientes.
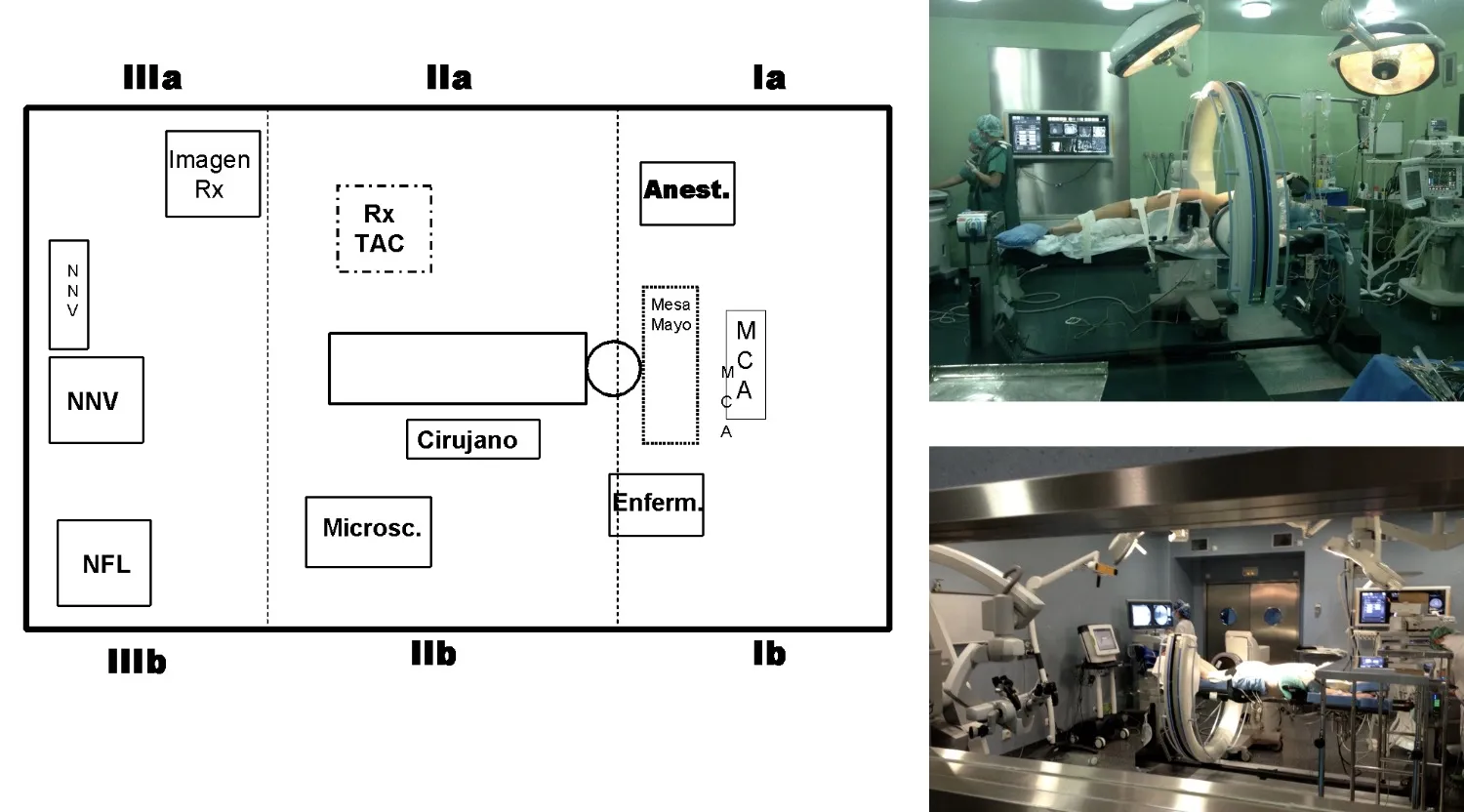
Si observamos la disposición de un quirófano moderno —independientemente del hospital en que se encuentre—, veremos que el paciente no está solo frente al cirujano, sino rodeado de un entorno de alta tecnología. Se trata de una coordinación precisa de numerosos equipos y sistemas que deben funcionar de manera perfectamente sincronizada.
Uno de los elementos fundamentales es la mesa quirúrgica: la denominada mesa de Jackson, diseñada específicamente para la cirugía de columna. No todos los centros disponen de ella, pero su estructura permite colocar al paciente en la posición ideal y facilita el acceso al campo quirúrgico con total seguridad.
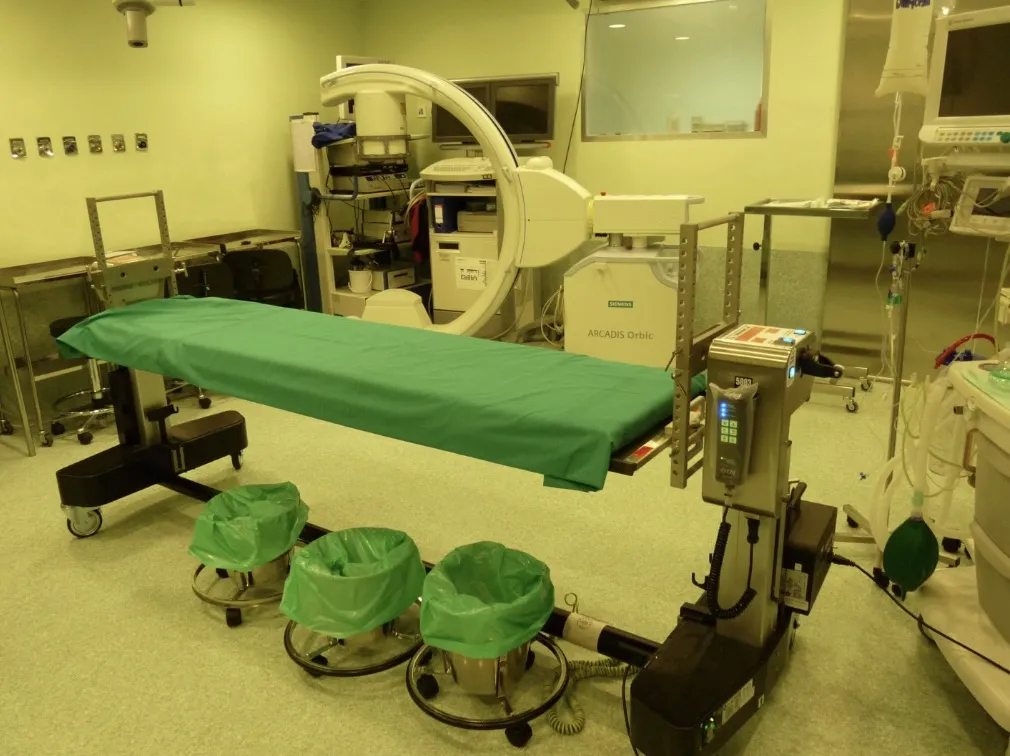
La mesa de Jackson es quizá uno de los elementos más importantes de esta tecnología. Además de permitir una colocación óptima del paciente, su característica fundamental es que está fabricada en fibra de carbono, lo que la hace completamente radiotransparente. A diferencia de las mesas convencionales, no tiene una columna de soporte en el centro —precisamente la zona donde necesitamos operar—, sino que el apoyo se realiza por los extremos. Esto facilita el acceso del arco de rayos X desde cualquier ángulo durante la intervención. La mesa puede soportar hasta 200 kg, lo que permite intervenir con seguridad incluso a pacientes con obesidad, manteniendo siempre una visión radiológica perfecta del campo quirúrgico. En operaciones de alta complejidad, en las que el cirujano debe dominar distintos niveles vertebrales a lo largo de toda la columna, esta mesa ofrece una maniobrabilidad extraordinaria. Además, su diseño favorece una correcta posición del paciente, mejorando la ventilación pulmonar, la circulación y la seguridad anestésica. En definitiva, se trata de un equipamiento concebido específicamente para la cirugía de columna vertebral.
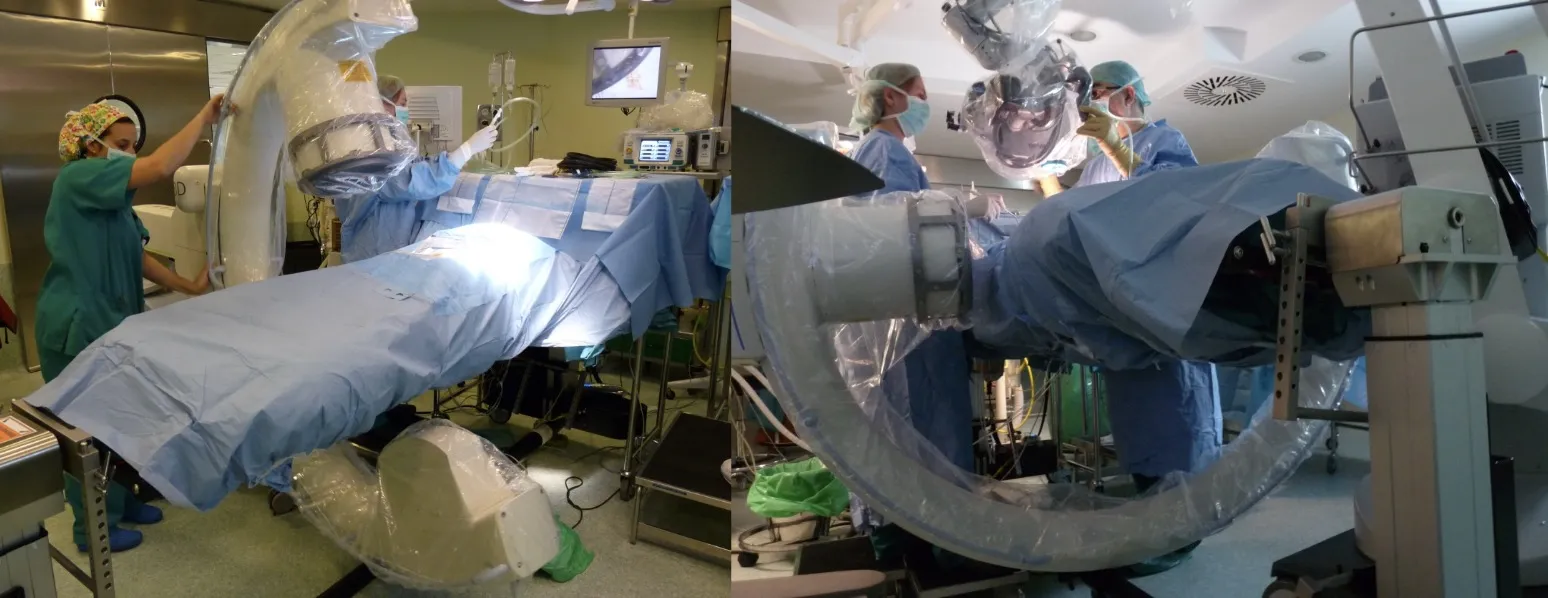
Una vez que el paciente se encuentra en posición quirúrgica —habitualmente en decúbito prono—, se cubre con los paños estériles y el sistema radiológico puede girar libremente alrededor de su cuerpo, permitiendo visualizar cualquier parte de la columna, desde la región cervical hasta la sacra. El equipo de rayos se sitúa junto al campo operatorio, de modo que puede utilizarse en cualquier momento durante la intervención sin interrumpir el trabajo del cirujano, que opera con la ayuda del microscopio.
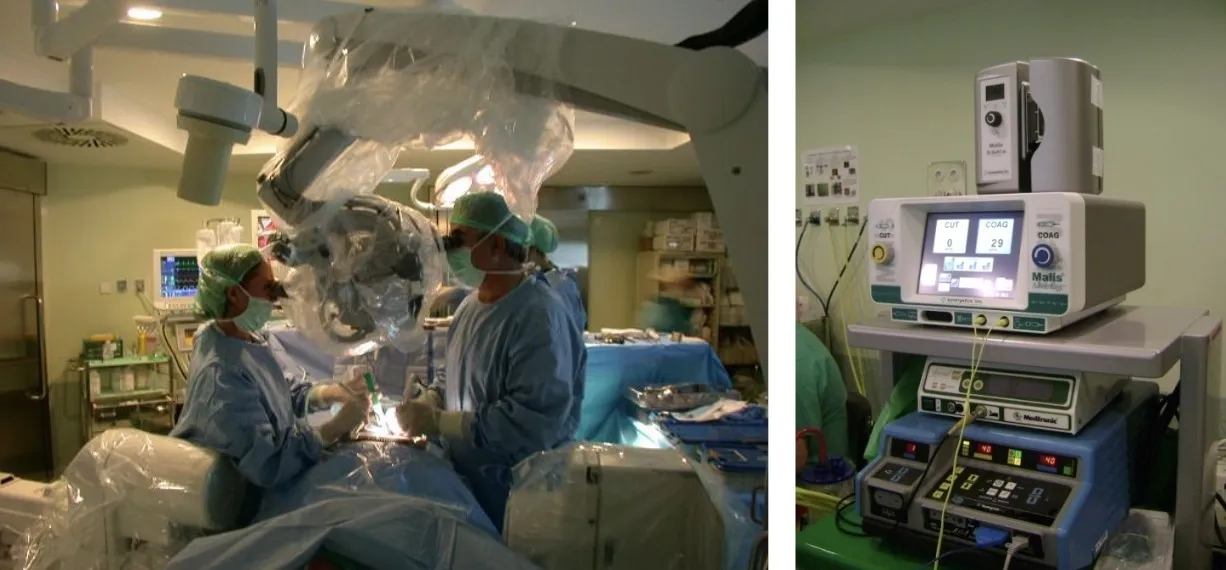
Además de la mesa quirúrgica, el quirófano dispone de otros medios técnicos esenciales. El microscopio quirúrgico proporciona una visión ampliada y nítida de las estructuras anatómicas, lo que permite trabajar con gran precisión. La coagulación bipolar, característica de la neurocirugía, posibilita controlar pequeños vasos sanguíneos con exactitud milimétrica y mínima agresión para los tejidos circundantes. Los motores de alta velocidad, que alcanzan entre 70.000 y 80.000 revoluciones por minuto, utilizan fresas diseñadas específicamente para hueso, facilitando su resección controlada. Lo que antes requería un esfuerzo considerable, hoy puede realizarse con rapidez, seguridad y precisión, gracias a estos avances tecnológicos que han transformado la cirugía vertebral.
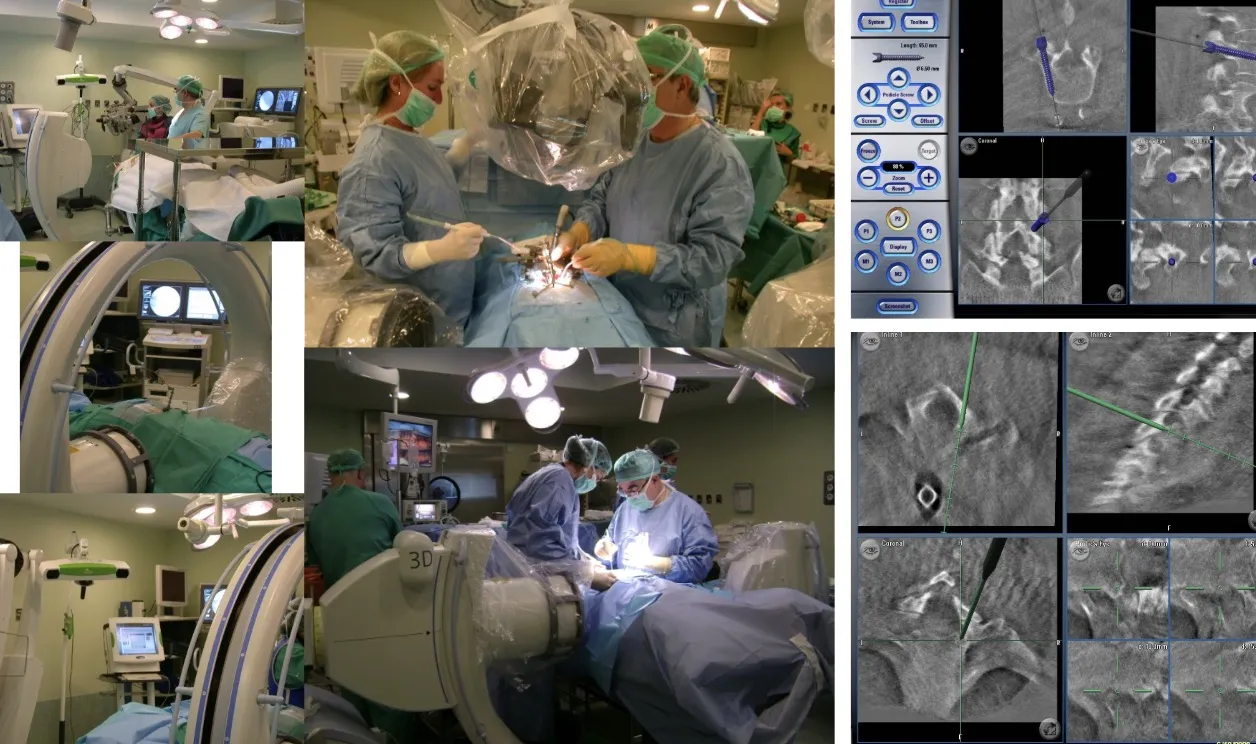
Otro de los grandes avances tecnológicos, ya bastante conocido por muchos, es el neuronavegador. En el caso de la cirugía de columna, este sistema utiliza un TAC intraoperatorio obtenido mediante un equipo radiológico motorizado que rodea al paciente durante la intervención. A partir de esas imágenes, el cirujano dispone de una representación tridimensional precisa de la anatomía en tiempo real y puede orientarse con un margen de error inferior a un milímetro. De este modo, tanto en cirugía abierta como bajo microscopio, es posible conocer con exactitud la posición de los instrumentos y visualizar la estructura ósea y nerviosa del paciente en cada momento. Además, el sistema permite realizar controles intraoperatorios inmediatos, verificando el resultado antes de que el paciente abandone el quirófano.
Otro componente absolutamente esencial en este tipo de intervenciones es la neurofisiología intraoperatoria, que permite monitorizar en tiempo real la función de la médula espinal y de las raíces nerviosas. En nuestro caso, utilizamos tres sistemas principales para el control funcional durante la cirugía.
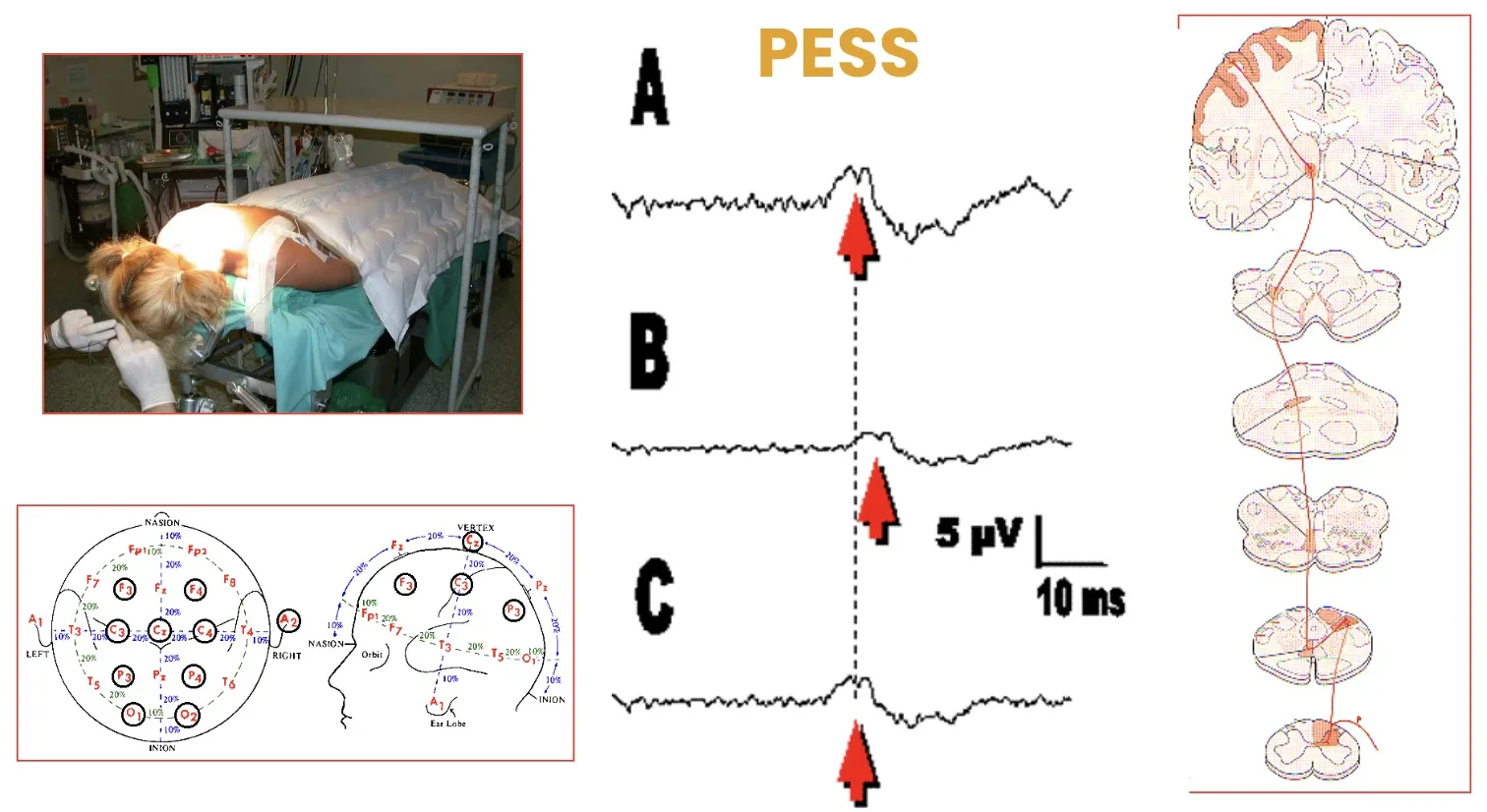
Uno de los sistemas empleados en la monitorización intraoperatoria son los potenciales evocados somatosensoriales. Consisten en la estimulación eléctrica de las extremidades —e incluso de áreas de la cara— mientras se registra la respuesta cortical mediante electrodos colocados en el cuero cabelludo. Si durante la intervención se produce una alteración en la conducción nerviosa, el trazado muestra una disminución en la amplitud o un retraso en la latencia de los potenciales, lo que indica un posible compromiso de la médula espinal. En ese momento, el neurofisiólogo alerta al cirujano para detener la maniobra y permitir la recuperación funcional antes de continuar.
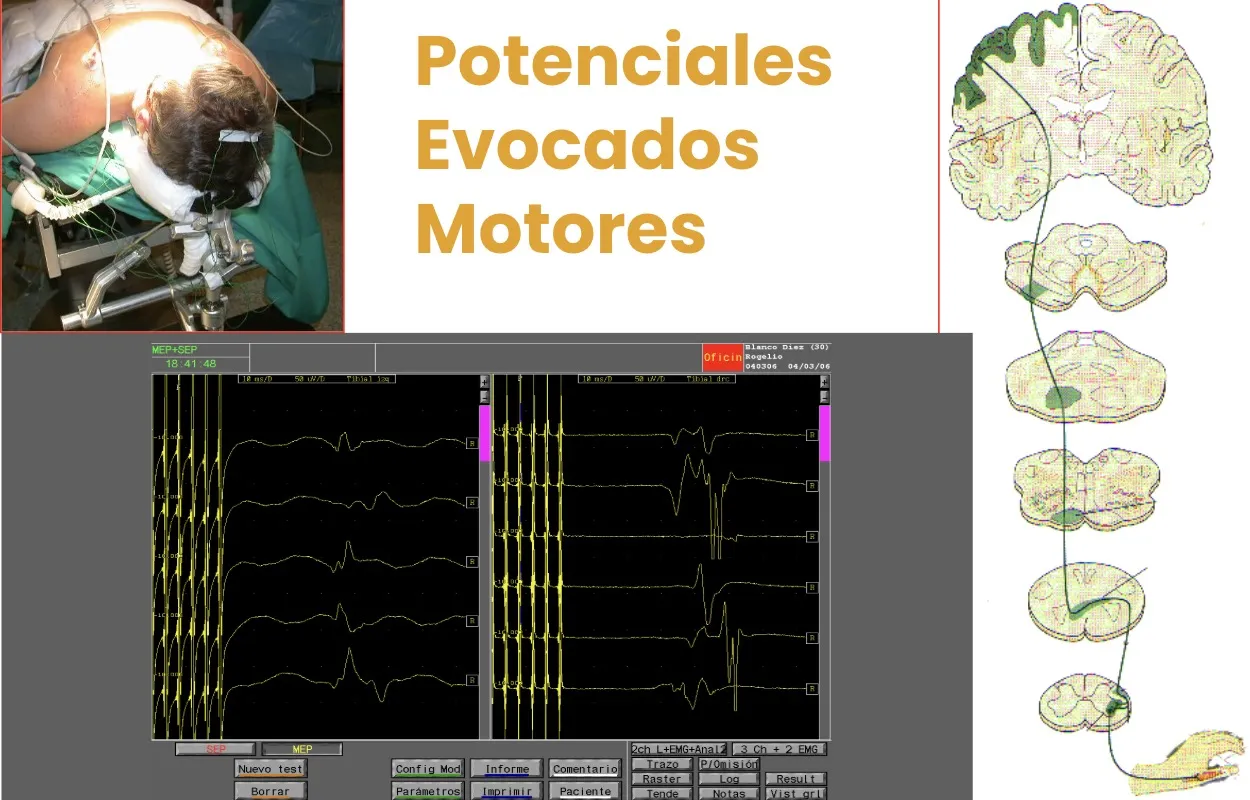
El segundo sistema actúa en sentido inverso: mediante potenciales evocados motores transcraneales, se estimula la corteza cerebral a través de electrodos colocados sobre el cuero cabelludo y se registra la respuesta en los músculos de las extremidades mediante electromiografía. Este procedimiento permite comprobar la integridad de las vías motoras durante toda la cirugía, observando cómo varía la respuesta según el grado de descompresión o manipulación del tejido nervioso.
Durante la cirugía, la respuesta motora puede ir disminuyendo si existe algún compromiso funcional, o, por el contrario, mejorar conforme se libera el sistema nervioso de la compresión. El neurofisiólogo comunica en tiempo real estas variaciones al cirujano, permitiendo ajustar la técnica y confirmar la recuperación funcional del paciente. Todas estas pruebas se realizan bajo anestesia general y ofrecen una información complementaria de enorme valor: la neuronavegación aporta el conocimiento anatómico en tiempo real, mientras que la neurofisiología intraoperatoria refleja el funcionamiento del sistema nervioso.
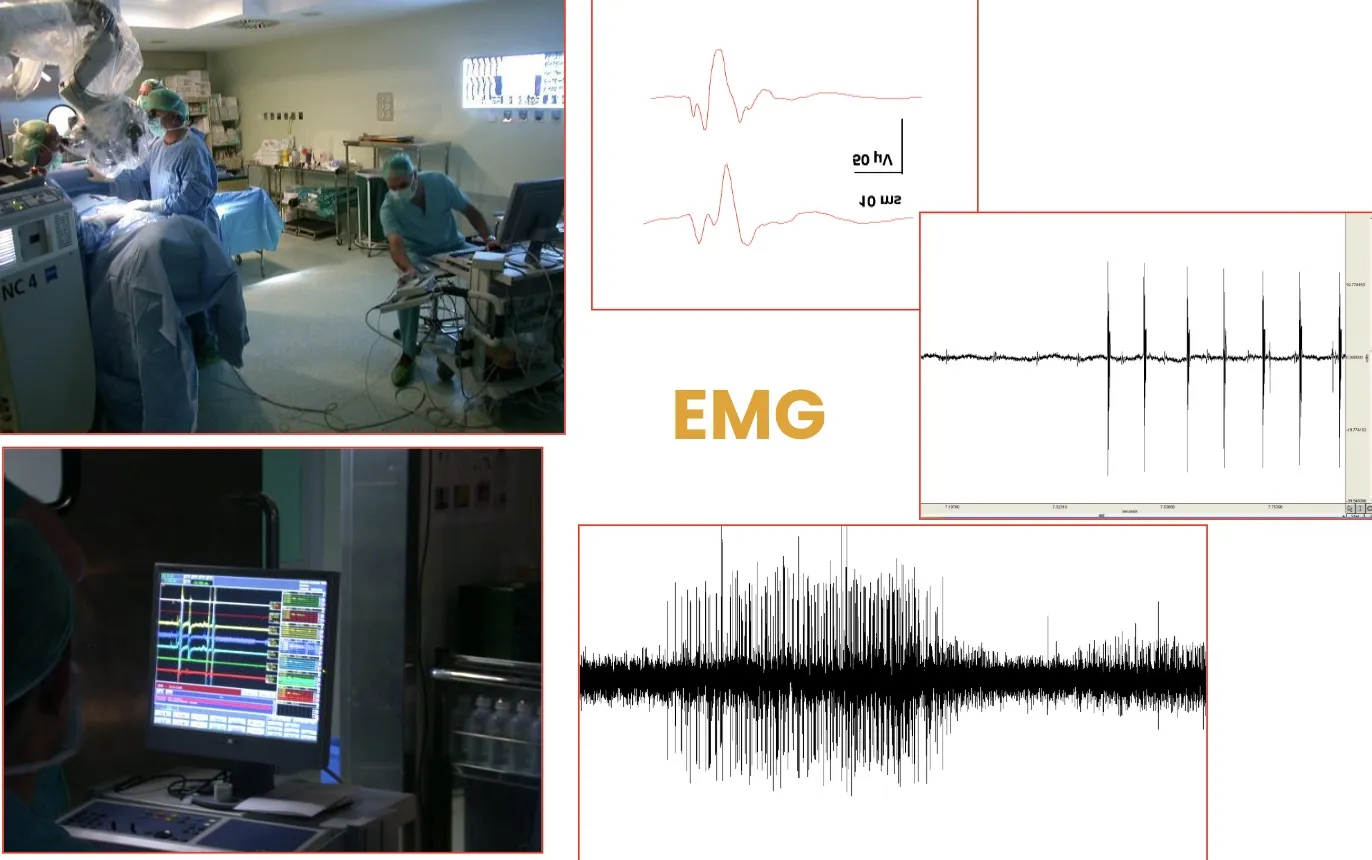
El tercer sistema de monitorización es la electromiografía (EMG), que permite evaluar directamente la actividad de las raíces nerviosas. Puede registrar actividad espontánea, lo que indica irritación o sufrimiento radicular, o bien respuestas provocadas por la estimulación del cirujano, ayudando así a identificar con precisión la raíz y evitar lesiones. Todos estos registros se visualizan en tiempo real en pantallas conectadas a complejos equipos de neurofisiología, que pueden implicar 40 o 50 cables conectados a un mismo paciente. Es un sistema técnicamente exigente, pero extraordinariamente eficaz y hoy en día absolutamente imprescindible en la cirugía de columna de alta complejidad.
Planteamiento quirúrgico
No voy a profundizar demasiado en este punto, porque se trata ya de aspectos estrictamente médicos, pero conviene recordar las principales razones que pueden llevarnos a indicar una cirugía. En algunos casos, la intervención es necesaria para obtener un diagnóstico mediante biopsia; en otros, porque existe inestabilidad vertebral —la vértebra se está colapsando—, o bien por la presencia de dolor intenso y persistente, o por compresión del sistema nervioso. También influye la radiosensibilidad del tumor, ya que no es lo mismo tratar una lesión que responde bien a la radioterapia que otra radiorresistente. En ocasiones, a pesar de estar indicada la radioterapia como tratamiento principal, puede producirse un deterioro clínico progresivo que obliga a intervenir quirúrgicamente para descomprimir o estabilizar la columna y “salvar la situación”, si es posible.
- Establecer un diagnóstico
- Inestabilidad
- Compresión ósea (Dolor)
- Compresión medular
- Tumores radio resistentes
- Recurrencia tras Radiotrapia
- Deterioro neurológico durante la Rt
En definitiva, el planteamiento quirúrgico requiere valorar varios factores. En primer lugar, clasificar adecuadamente al paciente: identificar qué tipo de tumor presenta, si es primario o metastásico. En segundo lugar, definir con claridad cuál es el objetivo del tratamiento: si se busca una intervención curativa, o bien paliativa, orientada a mejorar la calidad de vida y controlar el dolor. Finalmente, hay que considerar qué opciones terapéuticas complementarias —radioterapia, quimioterapia u otras— están disponibles y cómo pueden integrarse en el manejo global del caso.
El abordaje de estos casos debe realizarse siempre dentro de un equipo multidisciplinario, que analice la situación de forma conjunta antes de iniciar cualquier tratamiento. Es fundamental valorar la morbilidad esperada, que puede ser mínima o significativa dependiendo de los recursos disponibles, la experiencia del equipo y las características concretas del tumor. También hay que determinar el tipo de cirugía más adecuado: en muchos casos basta con una resección intralesional, como ocurre habitualmente en Neurocirugía, mientras que en otros puede ser necesario recurrir a procedimientos más agresivos, como la resección en bloque de la vértebra afectada, para lograr un control oncológico adecuado.
Junto a la cirugía y la quimioterapia, la radioterapia constituye la otra gran herramienta terapéutica, y en los últimos años ha experimentado un avance extraordinario. Existen tumores radiosensibles que responden de manera muy eficaz a este tratamiento, mientras que otros son más resistentes y requieren un abordaje combinado. Antes de indicar radioterapia, es esencial confirmar que la situación neurológica del paciente es estable y que no existe inestabilidad vertebral ni compresión medular, ya que en esos casos puede ser necesario intervenir primero para garantizar la seguridad del procedimiento. En determinados pacientes, especialmente cuando la cirugía no es viable por su estado general o por la extensión de la enfermedad, la radioterapia se convierte en la mejor opción paliativa, capaz de aliviar el dolor y mejorar la calidad de vida.
- Tumores radiosensibles
- Situación neurológica estable
- No inestabilidad vertebral
- No compresión ósea
- Expectativa de vida muy limitada
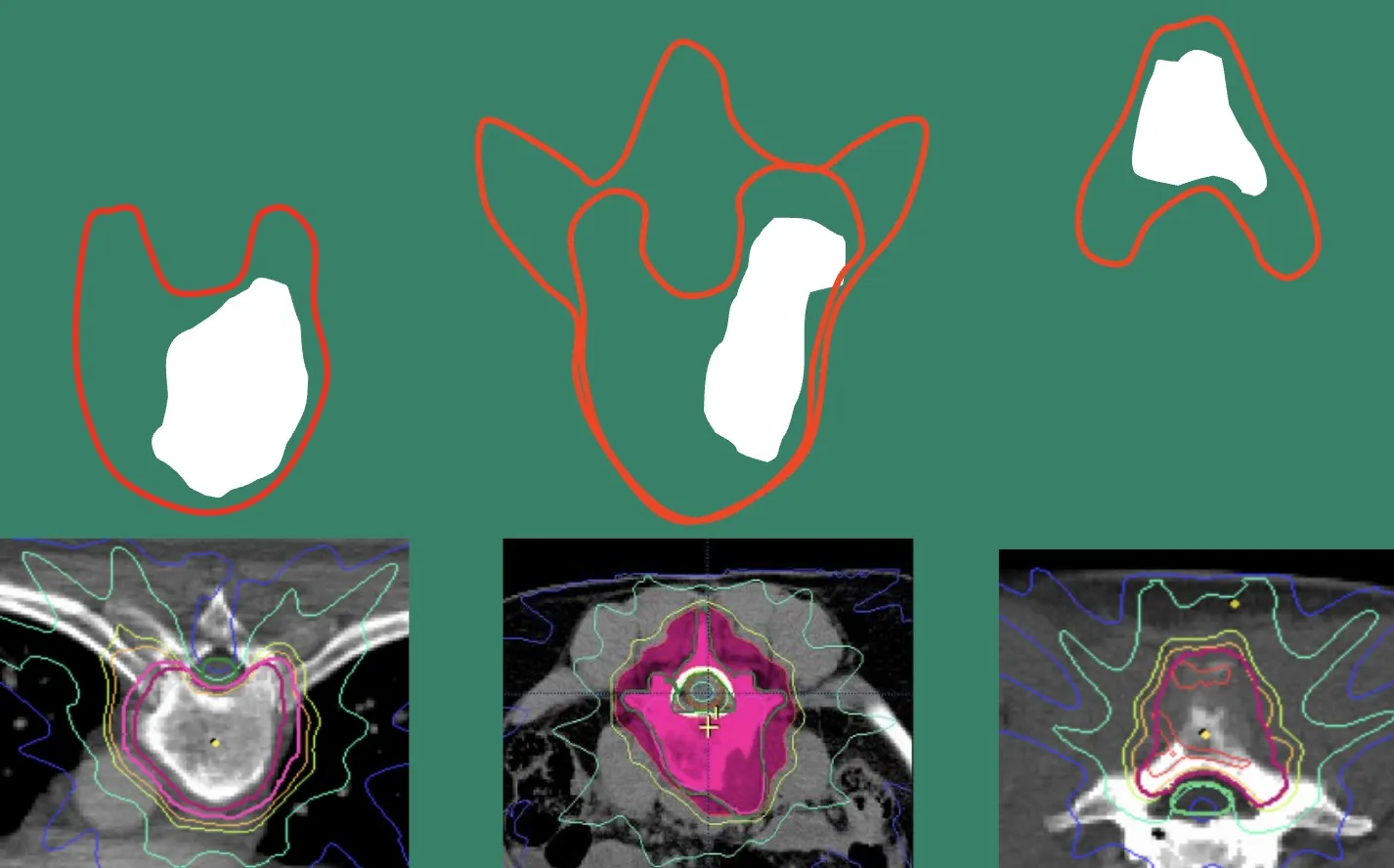
Es cierto que, en el caso de los tumores vertebrales metastásicos, la radioterapia moderna ha llegado a superar los resultados de las técnicas quirúrgicas tradicionales. En el pasado, la intervención más habitual consistía en realizar una laminectomía para descomprimir el sistema nervioso y aliviar los síntomas, pero hoy sabemos que la radioterapia puede lograr ese mismo efecto —y en muchos casos superarlo— de forma mucho menos invasiva. Los avances tecnológicos en los sistemas de planificación radioterápica son realmente notables: permiten concentrar dosis muy altas de radiación sobre el tumor y, al mismo tiempo, proteger completamente la médula espinal y los tejidos sanos circundantes. Gracias a ello, lesiones que antes no respondían bien a la radioterapia ahora pueden tratarse con gran precisión y eficacia. En definitiva, la radiosensibilidad de un tumor depende no solo de su tipo histológico, sino también de la cantidad de energía que puede concentrarse con seguridad sobre la lesión, algo que la tecnología actual ha hecho posible.
Así, podríamos decir que en el tratamiento de los tumores vertebrales está surgiendo desde hace algunos años una nueva cultura terapéutica, en la que se combinan de manera cada vez más eficaz la cirugía, la radioterapia y la quimioterapia, seleccionando para cada paciente la estrategia más adecuada según su situación clínica y el tipo de tumor.
Metastasis
| Radioterapia | Laminectomía sola o con RT | |
|---|---|---|
| Mantienen deambulación | 79% | 48–67% |
| Recuperan función | 42% | 33% |
| Empeoramiento | 21% | 17–52% |
Gilbert et al., 1978 ·
Sola et al., 1983 ·
Benzel, 2005
En los tumores benignos, el objetivo es resecar completamente la lesión, corregir la deformidad resultante y estabilizar la columna para preservar su función de sostén.
En los tumores malignos, cada vez con más frecuencia se valora la resección en bloque cuando es factible, junto con la corrección de la deformidad y la fijación necesaria para mantener la estabilidad vertebral. Además de la quimioterapia, la radioterapia desempeña un papel fundamental: en situaciones de compresión medular urgente, puede ser la primera medida terapéutica indicada desde el ámbito de Urgencias; con mayor frecuencia, se planifica como tratamiento coadyuvante de la cirugía, contribuyendo al control local del tumor y a la mejora de los síntomas.
Conviene destacar que, además de la radiocirugía, existen hoy técnicas de radioterapia fraccionada que permiten concentrar con gran precisión la dosis de energía sobre el tumor, evitando prácticamente la irradiación de estructuras sensibles como la médula espinal. Gracias a estos avances, la radioterapia está adquiriendo un papel cada vez más relevante, tanto como tratamiento principal en determinados casos, como terapia complementaria a la cirugía, y viceversa.