Presentación al Congreso de la Sociedad de Neuroraquis, Badajoz, 2012
1.- INTRODUCCION
El abordaje convencional a la hernia discal cervical es el abordaje antero-lateral, con exposición de la cara anterior de dos cuerpos vertebrales y el disco intervertebral.
Se realiza resección del disco y extirpación de osteofitos, colocando en su lugar, o bien un injerto óseo, para fusión de ambos cuerpos vertebrales. O bien una prótesis discal, que respete la movilidad fisiológica.
2.- HISTORIA
Acta Chir Scand 160: 1-149, 1951
Scoville W. Cervical Spondylosis-Operative Treatment.
J Neurosurg 18:423-428, 1961
Estos son los autores que propusieron el abordaje posterior a la patología discal cervical. De manera similar a cómo se realiza en la columna lumbar.
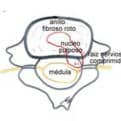
Con la diferencia de que, a nivel de la columna cervical, es preciso realizar una extirpación o fresado parcial de la parte más interna de la articulación interapofisaria.
De manera que queda expuesto el inicio del foramen de conjunción.
Frykholm lo propuso por primera ver y el mérito de Scoville fue conseguir su aceptación.
A.- La mayor dificultad técnica-anatómica
B.- La necesidad de tener al paciente sentado, con el riesgo de embolia gaseosa
C.- La indicación solamente en aquellos casos de hernia discal lateral
Estos autores propusieron el abordaje de Scoville, llevándola a cabo mediante técnicas de cirugía mínimamente invasiva. Demostrando su fiabilidad en cadáver:
CADAVER:
J. Neurosurg 2000: 93: 126-129
Rot SW, Kim DH, Cardoso AC, Fessler RG. Endoscopic foraminotomy using MED system in a cadaveric specimen.
Spine 2000: 15:260-264
Los siguientes autores dan el paso a la realización de dicho abordaje mínimamente invasivo con éxito:
CLÍNICA:
J Neurosurg 2001, 95: 51-57
Fessler RG, Khoo LT. Minimally invasive cervical microendoscopic foraminotomy an initial clinical experience.
Neurosurgery 2002, 51: S37-S45
Proponen realizarla, como Scoville, con el paciente en posición sentado y con control radioscópico convencional, manteniendo la visión lateral
3.- TECNICAS MINIMAMENTE INVASIVAS PARA LA MICRODISCECTOMIA CERVICAL POR VIA POSTERIOR
Nosotros disponemos de un equipo de Rx motorizado, que permte hacer TAC intraoperatorio y enviar las imágenes a un Neuronavegador.
Esto posibilita ver en la pantalla del neuronavegador la posición de un puntero en los tres planos del espacio.
La utilización de un microscopio quirúrgico de alta gama, hace posible trabajar a lo largo de un canal de trabajo de unos 2’5cm. de diámetro con mucha mejor visión que la endoscópica.
La aplicación de este equipamiento a esta técnica de Scoville nos la ha facilitado en gran manera
4.- INDICACIONES
La técnica de Scoville está indicada en casos con hernia discal cervical cuyo fragmento esté muy lateral o foraminal
Cuando se tiene experiencia, se podría ampliar la indicación a los casos de afectación radicular por la presencia de un osteofito foraminal
5.- CONTRAINDICACIONES
• Cervicalgia sin radiculalgia
• Hernia discal central
• Inetabilidad cervical
• Cifosis
6.- TECNICA QUIRURGICA
A.- Posición:
– Decúbito Prono
– Cabezal de Mayfield radiotransparente
– Localizador de Neuronavegador
La colocación en decúbito supino está condicionada por dos factores: 1.- El arco motorizado del equipo de Rx es más estable. 2.- Evitamos el riesgo de embolia gaseosa que tiene la posición sentada.
Tiene el inconveniente de que hay una mayor posibilidad de sangrado de los plexos venosos epidurales que, con experiencia, no es complejo controlar
Se precisa el fijador de la cabeza radiotransparente y el localizador en estrella del neuronavegador, para poder realizar el TAC
B.- Neuronavegador:
– Realización de TAC
– Localización de punto de entrada
(~ 1-1.5 cm. linea media)
Se sigue el protocolo de neuronavegación y se localiza el punto de entrada al foramen.
C.- Abordaje quirúrgico:
– Localizador
– Apertura de piel y fascia
– Colocación de dilatadores
– Se puede trabajar a través de un tubo de trabajo. O también a través de una incisión mínima
D.- Abordaje quirúrgico:
– Confirmación de la posición correcta
– Fijación del tubo de trabajo
– Microscopio
E.- Lamino-foraminotomía
– Motor altas revoluciones
– Instrumental
– Coagulación bipolar
Se precisa este equipamiento para llevar a cabo la técnica
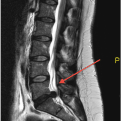
En las diapositivas se aprecia la apertura de la lámina y foramen con motor de altas revoluciones, la disección de la raíz y la salida del material discal (blanco) herniado
7.- RESULTADOS
• 12 pacientes
• 5 mujeres, 7 hombres
• Edad: 35-54 años
• Espacios:
• 3 C4-C5
• 1 C5-C6
• 7 C6-C7
• 1 C7-D1
• No complicaciones intra ni postoperatorias
• Estancia postoperatoria menor 72 horas
• Evolución del dolor buena o muy buena, con reincorporación a su trabajo habitual
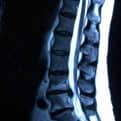
Exposición de dos casos intervenidos, con imágenes pre y postoperatorias, donde se aprecia la extirpación del fragmento discal herniado, así como la poca repercusión tisular de la intervención quirúrgica.
8.- COMPLICACIONES
Adamson, 2001; Fessler y Khoo, 2002:
Citan las siguientes complicaciones, que hasta el momento actual no hemos tenido en nuestro pequeño grupo de pacientes:
Hemorragia plexos venosos
Rotura de duramadre (2%)
Lesión radicular por manipulación
Inestabilidad (>50% articular)
9.- CONCLUSIONES
A.- Indicaciones.
Está claramente indicada está técnica en pacientes con dolor radicular provocado por una hernia discal foraminal
B.- Para llevar a cabo adecuadamente la intervención se precisa:
– Equipamiento: Microscopio, Motor, Coagulación Bipolar.
– Instrumental específico
– Técnica localización: Preferible la Neuronavegación con TAC intraoperatorio
C.- Ventajas e inconvenientes:
Ventajas
– Las propias de una cirugía mínimamente invasiva
– Permanece tejido discal, lo que permite movilidad de la unidad vertebral
– No contraindica abordajes anteriores en un segundo tiempo, si no se mejorara
Desventajas
– Indicaciones limitadas a fragmentos discales laterales o foraminales