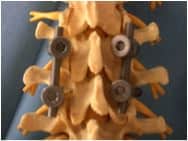
FIJACION TRANSPEDICULAR LUMBAR
TECNICA QUIRURGICA
Conferencia del Doctor Rafael García de Sola
Curso Práctico sobre Técnicas Quirúrgicas de la Columna Lumbar y Cervical
Campus de Bellvitge. Universidad de Barcelona
Barcelona. 22-23 Febrero 2007
INTRODUCCION.-
En este Curso se van a desarrollar los abordajes más usuales por vía posterior a la columna lumbar, con finalidad de conseguir una fijación de una o más unidades funcionales vertebrales.
En este contexto, iniciamos el Curso con la presentación de la técnica convencional de fijación transpedicular, junto a algunos detalles técnicos añadidos que sustentan un concepto de “Cirugía Mínimamente Agresiva”.
La Cirugía de Columna se debe diseñar de acuerdo a la patología que refiere el paciente. Por regla general, nos vamos a encontrar dos secuencias fisiopatológicas que es preciso engranar y solventar en un mismo acto quirúrgico, con la idea de obtener una solución con la menor agresividad quirúrgica posible.
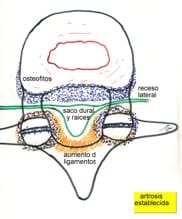
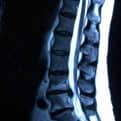
La primera es la alteración de tipo dinámico del sistema osteoarticular, a nivel de una o varias unidades funcionales vertebrales. Esto se traduce en un concepto de inestabilidad, que es preciso confirmar directa (Rx o RM funcional) o indirectamente (hipertrofia articular o de ligamentos posteriores, discopatía) (Fig. 1). Su solución es la fijación o artrodesis, para dar estabilidad.
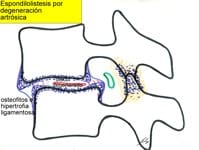
La segunda es la alteración neurológica que se produce, por compresión radicular. Puede ir desde una afectación muy focal radicular, a una estenosis severa del canal (Fig. 2). Su solución es la descompresión del sistema nervioso mediante hemilaminectomía o laminectomía con o sin discectomía.
OBJETIVO
Hacer una descripción de los detalles técnicos empleados durante el acto quirúrgico, así como sus bases fisiológicas o fisiopatológicas.
No solamente describir “how I do it”, sino también “why I do it”.
COLOCACION DEL PACIENTE
Es posible que no dispongamos de una mesa de columna muy específica. Pero cualquier mesa puede sernos útil. Ésta se coloca invertida, de manera que la cabeza del paciente vaya hacia la zona de los pies de la mesa. Por regla general, esta posición permite dejar libre una mayor zona de la mesa, para que pueda entrar por debajo el pie del amplificador de imágenes. Si la mesa quedara con demasiada zona en suspensión, con riesgo de caída, se puede colocar un contrapeso en la parte contraria del pedestal de la mesa.
El paciente va a estar en decúbito prono. Las extremidades inferiores se colocan con la cadera en ligera flexión, con los muslos descansando en el cabecero de la mesa, que se gira hacia abajo unos 20-30°. Las rodillas se flexionan y la zona anterior de los tobillos descansa sobre una barra almohadillada (que puede ser el arco de anestesia habitual de las mesas quirúrgicas). Las extremidades superiores se llevan hacia arriba y se dejan descansar sobre soportes específicos colocados en los laterales de la mesa (Fig. 3).
La colocación del trineo puede rectificar la lordosis, por lo que se fijarían los segmentos vertebrales en una posición no fisiológica. Preferimos colocar rodillos, fabricados con sábanas. Dos más gruesos y alargados, a nivel de manubrio esternal y pubis, permiten mantener la lordosis lumbar y mejorar la colocación del cuello, respectivamente. Dos más estrechos en ambos costados. Esta suspensión de paciente permite además una buena dinámica respiratoria, al quedar el abdomen libre.
DISPOSICION DE QUIROFANO – FIJACIÓN TRANSPENDICULAR LUMBAR
La mesa se debe centrar de manera que la región lumbar del paciente coincida con el centro de giro de las lámparas quirúrgicas.
El paciente va a ser colocado en decúbito prono y el cirujano se coloca en su lado derecho.
Hay que tener en cuenta que debe haber espacio libre y posibilidad de circulación para cambiarse al lado opuesto del paciente.
Se precisa preparar en quirófano los siguientes equipamientos:
– Amplificador de Imágenes de Rx
– Microscopio quirúrgico
– Motor neuroquirúrgico
– Neuronavegador
– Mesas de Instrumental para cajas de implantes
Se recomienda colocar al anestesista a la izquierda del paciente, a la altura de la cabeza o más hacia fuera de la mesa quirúrgica.
La enfermera instrumentista estará a la derecha del cirujano. La mesa de instrumental es una mesa de Mayo de Neurocirugía, colocada a la altura de la cabeza del paciente o algo más hacia fuera. Queda enfrente del respirador y de la zona de anestesia.
El equipo de Rx se sitúa a la altura de la columna lumbar, en posición de proyección lateral. Se deja el movimiento de rotación de la columna que soporta el arco. El resto está fijo, de manera que al girarlo hacia los pies del paciente deje sitio al cirujano y ayudante, pero que permita en cualquier momento realizar estudio radiológico sin necesidad de movilizar el equipo o requerir un técnico.
El ayudante se sitúa entre al equipo de Rx y el de anestesia. El cirujano está entre la enfermera y el tubo de Rx (mayor tiempo de utilización del equipo con menor riesgo de radiación).
A los pies o a la cabecera del paciente se colocan los equipos de coagulación, convencional y bipolar, así como el motor.
TECNICA QUIRURGICA – Fijación Transpedicular Lumbar
I.- Exposición
Se tiene como premisa realizar un acto quirúrgico mínimanente agresivo. Esto se traduce en los siguientes detalles técnicos:
1.- Localización con Rx
de la altura de la incisión quirúrgica y trazado de la incisión cutánea con rotulador.
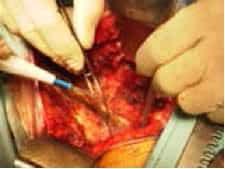
2.- Disección con bisturí eléctrico convencional
, en coagulación en lugar de utilizar el corte. Se separa la musculatura en la zona más próxima posible al hueso, sin utilizar el periostotomo para desperiotizar. Se coagula cualquier punto sangrante, de manera que la exposición de los arcos posteriores vertebrales quede exangüe y sin necesidad de colocación de compresas para hacer hemostasia por compresión.
3.- La última fase de la disección
para exponer las apófisis articulares y transversas se hace ayudándose de un separador, procurando no mantener excesiva presión sobre la masa muscular. De manera que se debe liberar la tensión del separador cada 20 o 30 min., para evitar necrosis de la masa muscular comprimida.
4.- Se puede utilizar un momento el amplificador de imágenes
para confirmar que hemos expuesto los segmentos que deseamos, localizar la entrada a un pedículo y comprobar que tenemos suficiente espacio para entrar de forma angulada en él.
II.- Descompresión
4.- No extirpación de apófisis espinosas
y ligamente interespinoso. Como regla general, intentamos eludir la realización de laminectomía.
5.- En casos de estenosis de canal
, preferimos una hemilaminectomia bilateral, con técnicas microquirúrgicas y motor, liberando recesos laterales y extirpando ligamento hipertrofiado.

6.- En caso de hernia discal o estenosis del receso lateral
, se realiza hemilaminectomia unilateral y/o microdiscectomía.
III.- Fijación Transpedicular
Preferimos realizarla una vez finalizada la fase quirúrgica de descompresión. La enfermera ha de cambiar la disposición de la mesa de instrumental y preparar la instrumentación específica.
7.- Abordaje transpedicular.-
La entrada al pedículo se sitúa en la parte póstero-externa de la apófisis articular superior de la vértebra correspondiente. O bien, por debajo de la carilla articular inferior de la articulación posterior vertebral que vemos en el campo quirúrgico. En la unión con la apófisis transversa, donde suele haber una prominencia (tubérculo mamlar), si no tiene el paciente una gran degeneración artrósica.
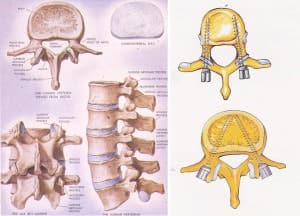
Fig. 12.- Diferentes angulaciones de entrada al pedículo, adaptándose a la oblicuidad de éste, que puede conocerse en la TAC preoperatorio (Harms-Tabasso).
Con una gubia pequeña se extirpa dicho tubérculo, hasta descubrir hueso esponjoso. Se coloca un perforador (bola de Steffee, por ejemplo) y, antes de introducirse en el pedículo, se realiza un control de Rx lateral, para llevar la correcta dirección del pedículo.
Se aconseja hacer preoperatoriamente una TAC con ventana de hueso, con cortes a través de los pedículos. De manera que reconozcamos previamente los detalles anatómicos referidos y la inclinación teórica aproximada, de fuera adentro, del perforador. Incluso podríamos dibujar la línea media y los grados de inclinación a partir del punto de entrada al pedículo. Esto ahorra realizar Rx antero-posterior de control intraoperatorio, muy engorroso, no seguro, que precisa la ayuda de un técnico y aumenta el riesgo de infección.
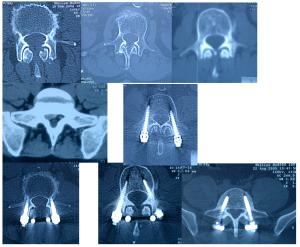
Se va introduciendo el perforador, haciendo pequeños giros y sin gran esfuerzo. De manera que el cirujano se deja llevar por el tacto, sin hacer suficiente fuerza como para romper la cortical del pedículo. Podemos hacer muy breves disparos de Rx de control. Solamente vamos a notar una cierta resistencia cuando estamos en la transición entre el pedículo y el cuerpo vertebral.
Una vez pasada 1 cm. aproximadamente la línea del pedículo en su unión con el cuerpo vertebral, retiramos el perforador e introducimos un instrumento esencial: el “palpador”, que permite explorar el fondo y las paredes del estrecho cilindro labrado por el perforador en el pedículo y cuerpo vertebral. Ha de ser hueso en toda su extensión.
No retiramos el palpador hasta el momento de introducir el tornillo. Nos permite reconocer el orificio de entrada y, además, recordar la dirección del pedículo y la que tenemos que dar al tornillo.
En S1 la entrada al pedículo guarda también relación con la apófisis articular, localizándose en su parte inferior. Si es posible hay que situarlo con una angulación de unos 15ª de fuera adentro, hacia el promontorio. Aunque en ocasiones no es posible obtener una buena separación de la musculatura por impedir la cresta ilíaca la apertura del separador. En estos casos es preferible ir casi perpendicular y por la zona más externa del pedículo.
Hay instrumentacones que permiten colocar un tornillo de refuerzo, unos 30º hacia fuera, que queda implantado en el ala sacraunos
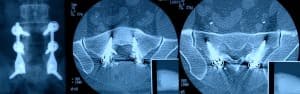
8.- Colocación de tornillos.-
Los diseños de los tornillos existentes en el mercado son muy variados y están renovándose con alta frecuencia. A priori todos son aceptables, aunque las preferencias van a ir marcadas por dos grupos de elementos:
a) Las características del tornillo. En el momento actual es exigible que sean autorroscantes y con cabeza poliaxial o sistemas similares que permitan poliaxialidad.
a. El diámetro suele variar desde los 4’5 a 7 mm
b. La longitud varía de 30 a 55 mm
b) El instrumental requerido para su introducción ha de ser de sencillo manejo. Hay varios elementos que le dan calidad a los sistemas de implantación:
a. El mango del porta-tornillos es preferible que sea grueso y que se disponga de mangos en T. El esfuerzo a realizar es menor y, por tanto, se mantiene mayor capacidad de tacto en la mano mientras se va introduciendo el tornillo.
b. Elemento que permita la sujeción del sistema que porta el tornillo, mientras se gira e introduce éste, de manera que el guante quirúrgico no se enganche. Aparte de que se pueda sostener con solidez con la mano izquierda, mientras se va introduciendo el tornillo, de manera que no se ejerzan fuerzas anómalas que pudieran fracturar el pedículo.
c. Que los tornillos y tuercas tengan un sistema fácil de adaptarse a la cabeza del tornillo. Y que tengan un sistema universal, tipo llave de Allen, que permita retirar la instrumentación en un futuro lejano sin que se requiera la instrumentación específica, que pueda estar ya obsoleta y fuera del mercado.
La TAC también nos es muy útil para medir el grosos del tornillo a implantar.
9.- Colocación de barras de fijación.-
Una vez colocados los tornillos se colocarán las barras y se procederá a fijar todo el sistema.
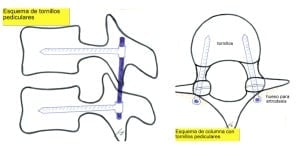
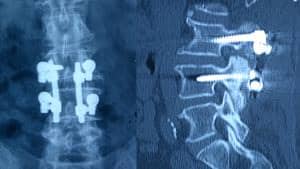
Hay dos diseños completamente diferentes. Aquellos en los que la cabeza poliaxial del tornillo recibe directamente la barra (Fig.15). O aquellos otros en que la barra queda por dentro de la línea teórica que siguen las cabezas alineadas. Este último sistema puede permitir de hecho una mayor poliaxialidad (Fig. 16).
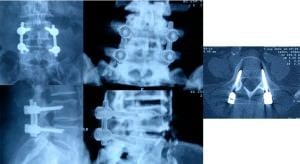
Es importante la sencillez en los diseños que permitan de una forma rápida la fijación de las barras a los tornillos. Así como que el apretado final del tornillo en la cabeza permita eliminar el riesgo de transmisión al pedículo de la fuerza de rotación ejercida.
Los diferentes modelos deben permitir realizar distracciones o compresiones. O incluso leves reducciones de listesis.
Si se fijan más de dos espacios, es conveniente colocar un sistema de unión transversal de las barras. Que puede ser colocado a través de un espacio interespinoso, perforando pero no rompiendo el ligamento interespinoso.
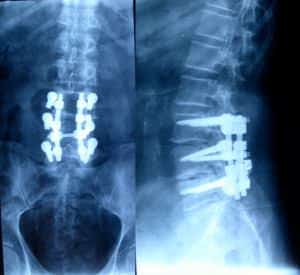
En los casos en que así se estimara, puede ser más útil la colocación de una barra o una placa que permitan movimientos de flexión-extensión y lateralización (fijación dinámica), remedando la movilidad que pudiera aportar el disco intervertebral.
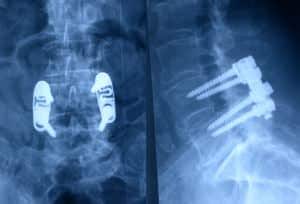
10.- Control Rx.
– Si lo permite el amplificador de imágenes, es muy útil hacer una fotografía del control radiológico de la disposición final de la instrumentación implantada.
IV.- Cierre de la herida quirúrgica
Es bueno aproximar la musculatura, recubriendo los arcos posteriores vertebrales. Mejor con puntos de Vicryl muy finos, evitando suturas gruesas que incluyan un gran espesor de músculo, por el riesgo de isquemia que puede producir en la masa muscular. La aponeurosis se debe cerrar herméticamente.
Es aconsejable colocar uno o dos drenajes, con aspiración continua, subcutáneo e incluso en el lecho cercano a la instrumentación.
POSTOPERATORIO INMEDIATO
El paciente debe permanecer en cama, en posición de decúbito lateral alternante, durante las primeras 24 horas.
El tratamiento aconsejable consiste en antibióticos profilácticos (48 horas), antiinflamatorios a dosis media-alta, analgesia pautada cada 4-6 horas y relajante o hipnóticos para facilitar el sueño. ES excepcional que se precisen mórficos.
A las 6-8 horas se puede iniciar tolerancia oral. A las 24 horas se puede retirar sonda vesical y drenaje.
A las 24 o 48 horas se puede iniciar la salida de la cama y deambulación, de manera progresiva.
El alta puede darse a partir de 4º-5º día, dependiendo de la evolución, tipo de cirugía, longitud de la instrumentación, edad, estado general, etc.
Lo ideal es realizar ya en el inmediato postoperatorio un control de Rx y, sobre todo, un control de TAC. La ventana ósea permite visualizar la colocación exacta de los tornillos, cosa que no es posible con la Rx convencional.
La RM se reserva para control de la situación clínica en el seguimiento en Consulta, si se estima necesario.

Siempre consulta con un médico, pero cuando duele por encima del glúteo hay que ver si es una sacroileitis, inflamación de la articulacion sacroiliaco.
Hola, algun lugar que puedan operar a mi mamá, ya no tengo dinero, todo se me fue en tanto doctor y pastillas. Me siento desesperada al verla sufrir. Escribo desde Guatemala.
mi correo es karinacastillo201717@gmail.com
Hola buenas tardes, tengo el mismo diagnostico y debo operarme, quería saber si en la actualidad no has sentido molestias en la operación y si todo sigue bien, ya que, según leo en esta página la mayoría tiene síntomas después de años de operarse. Muchas gracias
Salidos , me realizaron dos cirugías de columna donde en la segunda me colocaron los fijadores intervertrbrales, mi pregunta es , que pasa si se llega a romper algún tornillo del fijador , después de años de su colocación y comienzan delos episodios de dolor intenso , cual sería el procedimiento, gracias
Disculpe a conseguido información? Ya que yo tengon 2 cirugías de columna, atrodesis y en las 2 ocasiones, tornillo roto pediculo izquierdo en L5, y hoy en día con dolores insoportables soy de México 5543461601
Hola yo fui operada parte vaja de coluna ase 22 años y quede super bien lo q pasa que estoy asiendo cosas q no debo . Lo se pero me siento bien . Y en ocasiones e tenido inflamación . Y tengo q tomar medicamento . Se que es culpa mi y aveses pienso si eso se puede mover de lugar . Tengo plaqueta . Tornillo .Y kilos de plata o algo asi . Fue el doctor Roca un g 5 una inminencia . Yo tenía 40 años hoy día t 62 fue un éxito me salgo de la silla… Leer más »
Quien responde a tantas preguntas. Mi esposo está operado con tornillos en L5 Y S1, pero su dolor es muy intenso. Que hacemos.
Hola, me tienen que operar de una artredosis en la vertebra t12 y quisiera saber la recuperación que voy a tener ,secuelas y si volveré a trabajar. A ver si alguien se ha operado y que me diga su esperiencia. Gracias
Hola a todos!!! Mi nombre es Cintia, tengo 37 años, soy de Argentina. Me operaron por una espondiolistesis bilateral en junio de 2019. Colocaron 4 tornillos, barras de fijación y un implante (caja) en L5 S1. Iba evolucionando bastante bien… Al año de mi cirugía tuve un accidente estando aislada por Covid. Me resbalé mientras me bañaba, quedé prácticamente suspendida en el aire y caí de costado. Me trasladaron de urgencia al sanatorio, realizaron tomografía computada y se registró evidencia de 2 tornillos rotos y la prótesis suelta en un sector. Tengo cirugía programada para el 20/12/22 con otros cirujanos….… Leer más »
me hicieron fusion vertebral en l1,l2,l3,l4,l5,s1 y tengo sintomas de sensibilidad en pierna derecha desde la espalda haste la punta de los dedos de ese pie, parte de la pelvis con el lado derecho de el escroto, sensacion de entumeciomiento en parte de la cabeza , hombros derecho y izquierdo, dolor y hoermigueo en tres dedos de la mano derecha, que pudo haber pasado camino con dificultad y el hombro derecho lo siento como contraido contra el torax
Buenos dias, mi esposa tiene 60 años, ayer le dijo el medico que necesita operarla, tiene espondiolistesis, hernia, y menciona fractura en L4 ,L5, le comentó que no le garantizaba que quedara bien, opina hacer una fijación transpedicular colocar 4 tornillos y retirar una hernia. Ella esta devastada animicamente, de pronto con el diagnostico no se quiere casi levantar, padece dolores y adormecimiento en la pierna izquierda, dolores casi todo el dia, no puede estar mucho tiempo de pie. He leido casi todos los comentarios, muchos de testimonio que no quedaron bien, pocos que si les funciono la operación. Con… Leer más »
Hola tengo 7 semanas de operada de lo mismo que tiene tu esposa . Me colocaron 6 tornillos 2 placas y hueso. A este día va pasando el adormecimiento de una de mis piernas . Pues es normal después de la cirugía quedar con adormecimiento de las piernas y glúteos. Pues tocan los nervios . Yo tenía canal estrecho y la verdad ya no podía dormir del dolor de los nervios de mi pierna izquierda dolor lumbar y entre más descansaba más dolor tenía . Hoy me siento muy bien gracias a Dios . Mi rehabilitación empezó a los 23… Leer más »
Hola, me llamo Carlos y soy de la Ciudad de México, actualmente tengo 26 años y tuve un accidente a los 23 años, me fracture L2, y tuvieron que fijarme con 4 tornillos y dos barras en L1 y L3, afortunadamente todo salió bien, sin embargo, con forme pasaba el tiempo siempre tenia dolor de espalda donde tuve la fractura y pensé que era normal, si no fue hasta el año y medio que tuve más dolores, los síntomas que tuve fueron; dolor de pierna izquierda (toda, hasta los dedos de los pies), dolor de testículo izquierdo, adormecimiento de brazo… Leer más »