Clasificación de las lesiones estructurales en resonancia magnética. Implicaciones quirúrgicas en pacientes con epilepsia farmacorresistente
Hospital Universitario La Princesa – Madrid
Pacientes y métodos. Se estudiaron retrospectivamente los pacientes intervenidos por epilepsia farmacorresistente. Distinguimos dos períodos: 1990-2000 (RM de 0,5 T) y 2001-2008 (RM de 1,5 T). La RM preoperatoria se clasificó en tres grupos: RM con lesión quirúrgica (LQ), RM orientativa (LO) y RM normal (NL). También se efectuó una clasificación anatomopatológica similar. Se correlacionaron las distintas clasificaciones y los resultados quirúrgicos.
Resultados. Período 1990-2000: 151 pacientes. El 70% quedó en las clases de Engel I o II. Según la RM, los resultados fueron: LQ, 87%; LO, 65%; y NL, 57%. Las diferencias fueron estadísticamente significativas. Período 2001-2008: 114 pacientes. El 89% quedó en las clases de Engel I o II. Según la RM: LQ, 100%; LO, 90%; y NL, 81%. Las diferencias fueron estadísticamente significativas. Los pacientes con epilepsia del lóbulo temporal y extratemporal con LQ tuvieron un 100% de control; con LO, el 95% con epilepsia del lóbulo temporal y el 43% con estado epiléptico; en aquellos pacientes sin lesión (NL), el 88% con epilepsia del lóbulo temporal se controló frente al 50% con estado epiléptico.
Conclusiones. La RM es una herramienta eficaz en la selección de candidatos quirúrgicos en la epilepsia. La LQ asocia muy buen pronóstico. En la epilepsia del lóbulo temporal se pueden obtener muy buenos resultados (80-90% de control) a pesar de una RM normal. En el estado epiléptico, las LO pueden tener peor resultado que la NL en la RM.
Palabras clave. Área epileptógena. Displasia. Esclerosis temporal mesial. Epilepsia farmacorresistente. Resonancia magnética.
Unidad de Cirugía de la Epilepsia.
Servicio de Neurocirugía (C.V. Torres, E. García-Navarrete, P. Pulido-Rivas, R.G. Sola);
Hospital Universitario La Princesa.
Servicio de Neurofisiología Clínica (J. Pastor).
Universidad Autónoma de Madrid. Madrid, España.
Dra. Cristina V. Torres Díaz.
Servicio de Neurocirugía.
Hospital Universitario La Princesa.
Diego de León, 32. E-28006 Madrid.
Fax: +34 914 013 582.
E-mail: cristinatorresdiaz@yahoo.es
Financiación:
Trabajo parcialmente financiado por una beca del Plan Nacional de Investigación Científica, Desarrollo e Innovación Tecnológica (I + D + I), Instituto de Salud Carlos III, Subdirección General de Evaluación y Fomento de la Investigación PI12/02839.
Aceptado tras revisión externa: 17.04.15.
Cómo citar este artículo:
Torres CV, Pastor J, García-Navarrete E, Pulido-Rivas P, Sola RG. Clasificación de las lesiones estructurales en resonancia magnética. Implicaciones quirúrgicas en pacientes con epilepsia farmacorresistente. Rev Neurol 2015; 61: 241-8.
English version available at www.neurologia.com
© 2015 Revista de Neurología
Introducción
La condición esencial para un buen resultado quirúrgico en la cirugía de la epilepsia es la identificación precisa y la resección del tejido cerebral epileptógeno, después de la cual los pacientes estarían teóricamente libres de crisis [1-5]. Los algoritmos de decisión en la selección de candidatos para la cirugía no son uniformes entre distintos centros y suelen ser modificados de acuerdo con la experiencia de los diferentes equipos multidisciplinarios especializados [4,6-13].
La electroencefalografía de superficie (EEG) y la resonancia magnética (RM), entre otros, se consideran instrumentos fundamentales en la selección de los pacientes con epilepsia resistente a fármacos como candidatos para la cirugía de resección [14, 15]. La presencia de cualquier resultado anómalo en la RM se ha asociado con buena respuesta clínica [16,17], sobre todo porque las anomalías más frecuentes detectadas por RM son la esclerosis temporal mesial y los tumores [2,4,18-20]. Por otra parte, la RM se utiliza rutinariamente para guiar la implantación de electrodos intracraneales [18,21-25]. En los estudios de cirugía de epilepsia, y en la práctica clínica, se utiliza habitualmente la clasificación de los pacientes en epilepsia lesional y no lesional [26,27], y hay autores que incluso han cuestionado si los pacientes con RM normal deben ser considerados para la cirugía [7]. Otros estudios sugieren que los pacientes sin anomalías en la RM pueden tener buen pronóstico, siempre y cuando se lleven a cabo en la evaluación preoperatoria registros de EEG intracraneal [15,28]. Consideramos que los hallazgos radiológicos deben evaluarse cuidadosamente en el contexto de una evaluación prequirúrgica completa.
El objetivo de este estudio es analizar la asociación entre la presencia de una lesión estructural en la RM preoperatoria y la evolución postoperatoria de los pacientes con epilepsia resistente a medicación. Con este fin, hemos clasificado a los pacientes con epilepsia farmacorresistente sometidos a cirugía resectiva en nuestra Unidad de Cirugía de la Epilepsia, entre los años 1990-2010, en tres grupos: pacientes con RM normal (NL), pacientes con hallazgos de la RM sugestivos de lesiones quirúrgicas, como tumores o malformaciones vasculares que requieren cirugía per se (LQ), y pacientes con RM que muestran lesiones no quirúrgicas por potencial crecimiento, sangrado o malignización, como malformaciones cerebrales, displasia o esclerosis temporal mesial (LO). Se ha analizado una correlación de esta clasificación con el resultado clínico a los dos años de seguimiento y los hallazgos patológicos.
Pacientes y métodos
Se revisaron las historias clínicas de los pacientes con epilepsia farmacorresistente intervenidos mediante cirugía resectiva en nuestra institución entre los años 1990 y 2010. A todos los pacientes se les había realizado una evaluación prequirúrgica completa, incluyendo video-EEG, RM, tomografía simple por emisión de fotón único o tomografía por emisión de positrones, y una evaluación neuropsicológica y psiquiátrica; a algunos casos seleccionados se les realizó una video-EEG con electrodos de foramen oval, profundos o electrodos subdurales [3,29]. Los resultados de la RM se clasificaron en tres grupos, según el informe neurorradiológico:
- NL: RM sin ninguna anormalidad, con cambios inespecíficos, variaciones anatómicas o hallazgos incidentales no relacionados con el proceso actual.
- LQ: resultados correspondientes a lesiones en relación anatómica con la zona epileptógena (área del cerebro donde se encuentra el inicio de la crisis eléctrica), malformaciones vasculares o tumores de bajo grado. Estas lesiones requieren tratamiento quirúrgico per se, ya que conllevan un riesgo potencial de crecimiento o sangrado.
- LO: RM sugestiva de esclerosis temporal mesial, displasia, atrofia o malformaciones cerebrales.
Los resultados clínicos de los pacientes, dos años después de la cirugía, se clasificaron de acuerdo con la escala de Engel [30]. Los pacientes en las clases de Engel I o II de se consideraron como con ‘buena evolución postoperatoria’. De forma independiente, evaluamos pacientes intervenidos durante el primer período, 1990-2000, y el segundo período, 20012010, de acuerdo con la utilización de diferentes RM (0,5 y 1,5 T, respectivamente). Clasificamos los hallazgos patológicos en tres grupos, correspondientes a la clasificación radiológica: NL, parénquima normal; LQ, tumor y malformación arteriovenosa; y LO, lesiones inespecíficas, displasia, atrofia, cambios reactivos, gliosis y esclerosis temporal mesial. La cirugía de resección del lóbulo temporal consistió, en la mayoría de los casos, en una lobectomía temporal y amigdalohipocampectomía, según la técnica de Spencer [31]. La cirugía extratemporal consistió, esencialmente, en la eliminación de la zona epileptógena. En todos los casos se realizó una electrocorticografía intraoperatoria.
Los datos se analizaron con el programa estadístico Stata 2009. Para pruebas de significación, se utilizó contraste bilateral, y se estableció el nivel de significación de p < 0,05. El análisis de las variables se realizó mediante la comparación de sus valores mediante pruebas no paramétricas (prueba de Pearson; chi al cuadrado). La normalidad se evaluó mediante la prueba de Kolmogorov-Smirnov.
Resultados
Características de los pacientes
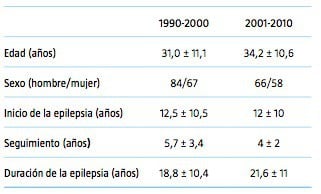
Se estudiaron las historias clínicas de 336 pacientes con epilepsia farmacorresistente, intervenidos mediante cirugía resectiva en nuestra Unidad de Cirugía de Epilepsia desde 1990. Entre ellos, se seleccionaron 265 pacientes que contaban con un informe radiológico completo y más de dos años de seguimiento, 151 pacientes operados en el primer período (1990-2000) y 114 pacientes, en el segundo período (2001-2010). Las características demográficas se presentan en la tabla I. La edad media y la duración de la epilepsia fueron estadísticamente superiores en el segundo período, mientras que el período de seguimiento fue significativamente mayor para los pacientes en el primer período ( p <0,05). De los 151 pacientes intervenidos entre 1990 y 2000, siete tenían antecedentes de una lesión cerebral traumática significativa relacionada con la aparición de las convulsiones. Diez habían sido intervenidos previamente para resección de lesión cerebral o habían sido diagnosticados mediante biopsia estereotáctica antes de ser remitidos a nuestra institución. En seis casos, los pacientes tenían antecedentes de encefalitis o meningitis en la infancia, y siete tenían antecedentes de hipoxia o sufrimiento fetal. En el segundo período (años 2001-2010), entre los 114 pacientes, hubo tres casos con antecedentes de cirugía previa por tumor cerebral, seis casos de hipoxia perinatal y 15 casos de convulsiones febriles. Once pacientes habían tenido meningitis o encefalitis y nueve tenían una lesión cerebral traumática. En el primer período, la frecuencia de las crisis era diaria en el 42% de los pacientes, en el 44% de los pacientes las crisis eran semanales, y el 14% tenía frecuencia mensual. En el segundo período, la frecuencia de las crisis fue diaria en el 28% de los pacientes, y semanal y mensualmente en el 60% y el 12%, respectivamente.
Videoelectroencefalograma
Correspondiente al período comprendido entre 1990 y 2000, se obtuvieron datos sobre la presencia de implantación de electrodos de foramen oval en 141 pacientes. De los 141 casos, a 130 casos de epilepsia temporal se les implantaron electrodos de foramen oval, todos con epilepsia temporal. De los 11 pacientes no implantados, cuatro se sometieron posteriormente a una resección extratemporal. Electrodos subdurales se implantaron en seis casos, todos ellos afectados por la epilepsia extratemporal. Durante el período 2001-2010, 88 pacientes fueron intervenidos para implantación de electrodos de foramen oval, y no se implantaron en 26. Trece de los 26 pacientes tenían epilepsia extratemporal. A un paciente con epilepsia temporal y a dos pacientes con epilepsia extratemporal se les implantaron electrodos profundos. A ocho pacientes con epilepsia extratemporal se les implantaron electrodos subdurales.
Resultados clínicos según el tipo radiológico
El estudio incluyó a 225 pacientes con epilepsia del lóbulo temporal y a 40 pacientes con epilepsia extratemporal. Entre los pacientes con epilepsia del lóbulo temporal, 130 fueron intervenidos durante el primer período y 95, durante el segundo período. De los 225 pacientes, 102 fueron intervenidos del lado izquierdo y 123 fueron resecciones temporales derechas. Veintiún pacientes con epilepsia extratemoral fueron intervenidos durante el primer periodo, con resecciones del lóbulo frontal en 16 pacientes, en el lóbulo parietal en dos pacientes, y de la región frontoparietal en tres pacientes. Se intervino a 19 pacientes con epilepsia extratemporal durante el segundo periodo: 11 pacientes tenían epilepsia frontal, cuatro, epilepsia parietal, uno se sometió a una resección frontoparietal y a tres pacientes se les realizaron resecciones occipitales.
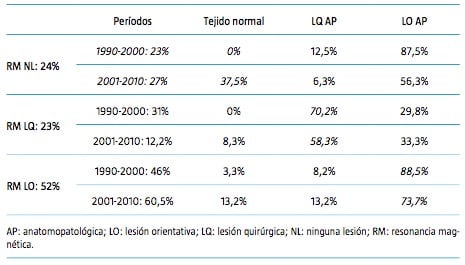
La mayoría de los pacientes (52%) fue diagnosticada de LO en la RM, seguidos de pacientes sin lesión en el 24% y con LQ en el 23%. En el segundo período, hay un aumento de los pacientes con LO en comparación con el primer período (60,5% frente a 46%), a costa de un menor número de pacientes con lesiones quirúrgicas (12% frente a 31%). El porcentaje de pacientes clasificados en el grupo de NL fue del 23% en el primer período y del 27% en el segundo período (Tabla II). En el primer período, la LO extratemporal consistió en áreas de malacia o gliosis postraumática en todos los casos excepto en dos, mientras que, en el segundo período, las LO fueron malformaciones cerebrales y displasia. El porcentaje de pacientes que quedaron en las clases de Engel I y II dos años después de la cirugía, por grupos radiológicos y períodos, se presenta en la tabla II. En general, el 78% de los pacientes quedó en las clases de Engel I y II (70% en el primer período y 89% en el segundo período). El grupo radiológico con el mejor resultado clínico en ambos períodos fue el subgrupo LQ (considerando ambos períodos, el 90% de los pacientes estaba en las clases de Engel I y II), seguido por el subgrupo LO (77%).
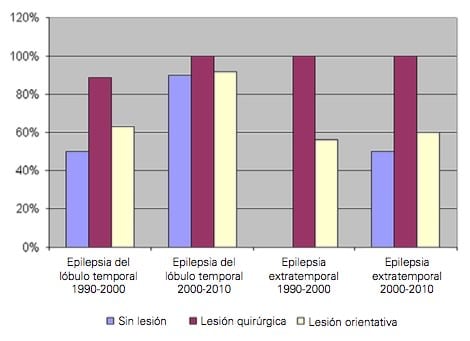
Los pacientes con peor pronóstico postoperatorio fueron aquellos con NL, con un 68% de los pacientes en las clases de Engel I y II ( p < 0,05).
El porcentaje de pacientes con epilepsia del lóbulo temporal en las clases de Engel I y II, dos años después de la cirugía, fue significativamente mayor para aquellos con LO (79%) que para los pacientes con NL (69,5%); sin embargo, esta relación no se encontró en los pacientes con epilepsia extratemporal, en la que los pacientes sin lesiones en la RM tuvieron un mejor pronóstico que aquellos con LO (70% en las clases de Engel I y II a los dos años en los pacientes con NL, frente al 49,8% en los pacientes con LO) (Fig. 1).
Resultados clínicos según el grupo radiológico
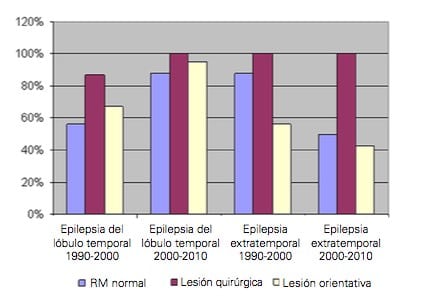
Pudimos obtener los resultados de los análisis histopatológicos en 211 pacientes (140 pacientes en el primer período y 71 en el segundo). La mayoría de los pacientes presentó LO (66%), seguido de LQ en el 27% y pacientes con tejido normal en el 6% de las muestras. Según la clasificación histopatológica, los pacientes con LQ obtuvieron el mejor resultado clínico (91% de los pacientes en las clases de Engel I y II a los dos años después de la cirugía, 88% en el primer período y 100% en el segundo), seguidos de los pacientes con LO (79% de los pacientes en las clases de Engel I o II, 62% en el primer período y 85% en el segundo), y finalmente por aquellos con muestras normales (69%; 50% de los pacientes en el primer período y 83% en el segundo en las clases de Engel I o II). Esta proporción se mantuvo constante en los dos períodos en cirugía de epilepsia temporal y extratemporal (Fig. 2). Las diferencias fueron estadísticamente significativas ( p <0,05).
La coincidencia entre las clasificaciones radiológica e histopatológica fue mayor para los pacientes con LO (88,5% y 73,7% de los pacientes del mismo grupo en ambas clasificaciones, respectivamente), seguidos de los de LQ (70,2% y 58,3% en el primer y segundo períodos, respectivamente). De los pacientes sin lesiones radiológicas en el primer período, el 100% fue clasificado en el mismo grupo histopatológico, mientras que en el segundo período la muestra fue anormal en el 66,6% de los pacientes con RM normal. Las lesiones que pasaron desapercibidas en la RM fueron principalmente LO en ambos períodos (Tabla II). La correlación fue estadísticamente significativa ( p < 0,001).
Las complicaciones perioperatorias de la cirugía de resección se muestran en la tabla III. No hubo mortalidad postoperatoria.
Discusión
En la década de los cincuenta, Penfield postuló que la presencia de una lesión en la muestra patológica de los pacientes con epilepsia intratable sometidos a cirugía resectiva predecía un pronóstico favorable [32]. Sostuvo que la baja probabilidad de éxito en pacientes con epilepsia no lesional podría asociarse con un origen multifocal de la epilepsia, incapacidad de la EEG para identificar el área epileptógena y presencia de generadores subcorticales [33-36]. Sin embargo, en las series recientes, las diferencias entre los pacientes con una lesión estructural en la RM y aquellos con RM normales parece menos evidente [37-39]. Es difícil comparar entre las series debido a las diferencias en los hallazgos radiológicos y clasificaciones de resultado, la duración del seguimiento y el tipo de pacientes [26,27,40]. Estos problemas impiden obtener una evidencia significativa de la importancia relativa de los diferentes hallazgos radiológicos en la selección de candidatos.
En un metaanálisis realizado en 2010, en el que se incluyeron 40 estudios con más de 2.860 pacientes con epilepsia lesional y 697 con epilepsia no lesional, se demostró que los pacientes con epilepsia temporal tenían 2,63 más probabilidades de quedar libres de crisis si tenían una lesión estructural en la RM que aquellos con NL, y en los sometidos a cirugía extratemporal, la probabilidad era 2,5 veces mayor [26]. Sin embargo, no se identificaron hallazgos radiológicos específicos favorables o factores asociados a las diferencias topográficas (epilepsia temporal frente a extratemporal) [26,27,41].
En nuestra serie, la clasificación de los pacientes en tres grupos radiológicos, LQ, LO y NL, dio lugar a resultados diferentes, dependiendo del tipo de epilepsia. En la epilepsia temporal y extratemporal, la presencia de una lesión quirúrgica fue un excelente marcador pronóstico. En los pacientes con epilepsia temporal, los resultados posquirúrgicos fueron muy positivos en los tres grupos radiológicos (100% de los pacientes con LQ, 95% de los pacientes con LO y 88% de los pacientes con NL en las clases de Engel I y II a los dos años después de la cirugía, en el segundo período). En éstos, la presencia de una LO fue predictiva de un resultado más favorable que la ausencia de lesión. En la epilepsia extratemporal, sin embargo, no se encontró esta relación. Los pacientes con RM normal no tenían una respuesta clínica peor (50% de los pacientes en las clases de Engel I o II en dos años en el segundo período) que los que presentaban LO (43%). En general, los resultados fueron menos favorables que en la epilepsia temporal, salvo en el subgrupo de pacientes con LQ (100% del control en el segundo período).
Estos resultados podrían sugerir que, mientras que los pacientes que han sido diagnosticados antes de la cirugía de tumor o malformación vascular son excelentes candidatos quirúrgicos, la LQ, con la excepción de la esclerosis temporal mesial, es más difícil de delimitar. Las áreas de displasia identificadas en los estudios de imagen se relacionan, en muchos casos, con áreas más extensas de displasia, que pueden no ser evidentes en la RM en la resolución utilizada actualmente. Esto explicaría por qué, en la epilepsia temporal, la presencia de LO se asocia con un mejor pronóstico, ya que la tienen fundamentalmente pacientes con esclerosis temporal mesial. En la epilepsia extratemporal, sin embargo, una LO indicaría una etiología más compleja, extensa y dispersa que ensombrece el pronóstico [29,42]. En un estudio anterior publicado por nuestro grupo [43], en el que se evaluaba la importancia relativa de las diferentes pruebas preoperatorias (se analizaron video-EEG, EEG, RM y tomografía simple por emisión de fotón único), el valor diagnóstico más alto se asoció con el video-EEG, para el cual la probabilidad de localizar la zona epileptógena en pacientes en la clase de Engel I dos años después de la cirugía fue cercano a 1, mientras que fue de 0,7 para la RM. Por lo tanto, es importante hacer hincapié en que la falta de información relevante en la RM o una pobre correlación entre la RM y otras pruebas preoperatorias no debe llevar a descartar a un paciente determinado como candidato a la cirugía [43]. Es posible que, con el desarrollo de métodos de imagen más precisos y sofisticados en el futuro, la detección de una lesión específica en un estudio de imagen preoperatorio pueda predecir con exactitud el resultado postoperatorio y, por lo tanto, determinar la selección de ciertos candidatos para la cirugía. Mientras tanto, consideramos que la clasificación de las lesiones estructurales en LQ y LO es más apropiada que la clasificación tradicional de lesión y no lesión de la RM. En cualquier caso, resultados de la RM deben interpretarse con cautela en el contexto de las otras evaluaciones preoperatorias y, en especial, del video-EEG.
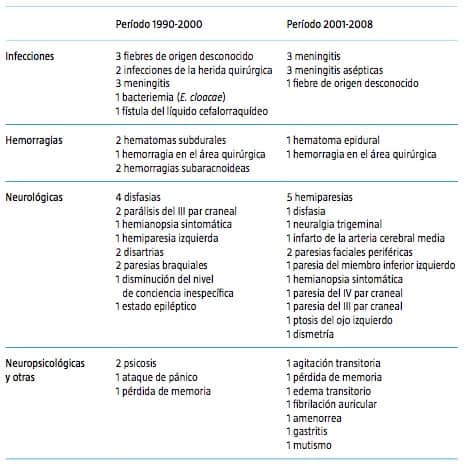
Las características de nuestra población fueron similares a las publicadas en las series anteriores [4, 12,19,21,30,37,44-49]. Aunque la mayoría de los estudios comprenden sólo epilepsia temporal o pacientes con epilepsia extratemporal, la nuestra es una serie mixta [26,27]. Cabe destacar el elevado número de pacientes evaluados por video-EEG con electrodos de foramen oval (130 en el primer período y 80 en el segundo), que es más alto que en otras series publicadas [50]. En nuestra experiencia, los electrodos de foramen oval mejoran la selección de los pacientes, sin complicaciones añadidas de forma significativa en el proceso [29,42,51,52]. Además, el número total de complicaciones es similar en frecuencia y características a los mencionados por otros autores [50,53].
En los primeros 10 años de nuestra serie (19902000), el 70% de los pacientes se encontraba en las clases de Engel I o II dos años después de la cirugía, mientras que en el segundo período (2001-2010), el porcentaje total de pacientes en las clases de Engel I o II fue del 89%. A pesar de las diferencias en las clasificaciones de resultado, nuestros pacientes han alcanzado porcentajes similares de control de crisis que en otras series publicadas por centros con amplia experiencia en cirugía de epilepsia [37,41,54]. La evolución de los pacientes intervenidos durante el segundo período fue superior a la de los operados en el primer período, lo que es coherente con experiencias anteriores descritas en la bibliografía [3,26,35,55-57]. La mayor experiencia en el tratamiento quirúrgico y evaluación de candidatos, así como la modernización de las herramientas de diagnóstico, cirugía y técnicas neuroanestésicas, aumentan la precisión en la identificación y la resección del foco epiléptico y, por lo tanto, el resultado de los pacientes. En particular, la resolución de la
RM fue de 0,5 T en el primer período y de 1,5 T en el segundo período, lo que parece modificar significativamente la evaluación de determinados pacientes [58]. Sin embargo, esta mejoría no se observó en pacientes con NL o LO sometidos a resecciones extratemporales. Aunque dado el pequeño número de pacientes no es posible extraer conclusiones definitivas, ninguna de las muestras de los pacientes con epilepsia del lóbulo extratemporal NL fue finalmente clasificada como normal, lo que podría estar relacionado con la menor resolución de la RM durante el primer período. También es importante que, a diferencia del primer período, el grupo con LO está formado principalmente por pacientes con malformaciones cerebrales y displasia, que podrían ser responsables de las diferencias en el resultado de LO entre los dos períodos [19,59].
Con respecto a la clasificación histopatológica, en ambos períodos, los pacientes con LQ lograron el mejor resultado (88% y 100% en las clases de Engel I y II, respectivamente, en el primero y segundo períodos), seguidos por los pacientes con LO (62% y 85%, respectivamente); los pacientes que tuvieron un pronóstico menos favorable fueron los que tuvieron tejido cerebral normal (50% y 83%), tanto en la epilepsia temporal como en la extratemporal. Los pacientes con NL en RM pudieron tener astrogliosis u otras alteraciones microscópicas que no fueron visibles en las pruebas de imagen, pero histológicamente detectables, y lograr un buen resultado, especialmente en el primer período, donde la RM fue de 0,5 T. Sin embargo, los exámenes microscópicos de las muestras que corresponden a parénquima normal podrían incluir un porcentaje de diagnósticos erróneos, ya que se espera que alguna demostración histológica sea la causa de la epilepsia focal en la mayoría de los casos.
En conclusión, la presencia de una lesión estructural en la RM preoperatoria de pacientes con epilepsia farmacorresistente se ha considerado un predictor positivo de respuesta clínica después de la cirugía resectiva; en nuestra serie, la presencia de lesiones quirúrgicas (tumores cerebrales o malformaciones vasculares que requieren cirugía per se ) fue predictiva de un pronóstico favorable. Sin embargo, en pacientes con epilepsia temporal, se obtuvieron resultados muy satisfactorios (el 80-90% en las clases de Engel I y II), a pesar de una RM normal. Los pacientes con epilepsia extratemporal y LO no tuvieron mejor resultado que aquellos con RM normal, por lo que los pacientes con NL no se deben excluir del proceso de selección de cirugía de la epilepsia. La presencia de una lesión en la RM se asocia a resultados diferentes dependiendo del tipo de lesión y epilepsia, y los pacientes deben evaluarse cuidadosamente en el contexto de una completa evaluación prequirúrgica, y especialmente del video-EEG.
Bibliografía
1. Beghi E, Tonini C. Surgery for epilepsy: assessing evidence from observational studies. Epilepsy Res 2006; 70: 97-102.
2. Bengzon AR, Rasmussen T, Gloor P, Dussault J, Stephens M. Prognostic factors in the surgical treatment of temporal lobe epileptics. Neurology 1968; 18: 717-31.
3. Pastor J, Hernando-Requejo V, Domínguez-Gadea L, De Llano I, Meilán-Paz ML, Martínez-Chacón JL, et al. Resultado de la experiencia en el resultado quirúrgico de la cirugía de la epilepsia del lóbulo temporal. Rev Neurol 2005; 41: 709-16. 4. Kilpatrick C, O’Brien T, Matkovic Z, Cook M, Kaye A. Preoperative evaluation for temporal lobe surgery. J Clin Neurosci 2003; 10: 535-9.
5. Kahane P, Landre E. The epileptogenic zone. Neurochirurgie 2008; 54: 265-71.
6. Noachtar S, Borggraefe I. Epilepsy surgery: a critical review. Epilepsy Behav 2009; 15: 66-72.
7. Alarcon G, Valentin A, Watt C, Selway RP, Lacruz ME, Elwes RD, et al. Is it worth pursuing surgery for epilepsy in patients with normal neuroimaging? J Neurol Neurosurg Psychiatry 2006; 77: 474-80.
8. Baldauf CM, Cukiert A, Argentoni M, Baise-Zung C, Forster CR, Mello VA, et al. Surgical outcome in patients with refractory epilepsy associated to MRI-defined unilateral mesial temporal sclerosis. Arq Neuropsiquiatr 2006; 64: 363-8.
9. Jooma R, Yeh HS, Privitera MD, Gartner M. Lesionectomy versus electrophysiologically guided resection for temporal lobe tumors manifesting with complex partial seizures. J Neurosurg 1995; 83: 231-6.
10. Maestú F, Martín P, Gil-Nagel A, Franch O, Sola RG. Evaluación en la cirugía de la epilepsia. Rev Neurol 2000; 30: 477-82.
11. Cherian PJ, Radhakrishnan K. Selection of ideal candidates for epilepsy surgery in developing countries. Neurol India 2002; 50: 11-6.
12. Munari C, Broggi G, Scerrati M. Epilepsy surgery: guidelines for minimum standard equipment and organization. J Neurosurg Sci 2000; 44: 173-6.
13. Tureczek IE, Fandino-Franky J, Wieser HG. Comparison of the epilepsy surgery programs in Cartagena, Colombia, and Zurich, Switzerland. Epilepsia. 2000; 41 (Suppl 4): S35-40. 14. Fogarasi A, Neuwirth M, Gyorsok Z, Czirjak S, Vajda J, Bognar L. Epilepsy surgery in childhood: theory and practice. Orv Hetil 2003; 144: 2359-65.
15. Siegel AM, Jobst BC, Thadani VM, Rhodes CH, Lewis PJ, Roberts DW, et al. Medically intractable, localization-related epilepsy with normal MRI: presurgical evaluation and surgical outcome in 43 patients. Epilepsia 2001; 42: 883-8. 16. Ferrier CH, Engelsman J, Alarcon G, Binnie CD, Polkey CE. Prognostic factors in presurgical assessment of frontal lobe epilepsy. J Neurol Neurosurg Psychiatry 1999; 66: 350-6.
17. Wieshmann UC, Larkin D, Varma T, Eldridge P. Predictors of outcome after temporal lobectomy for refractory temporal lobe epilepsy. Acta Neurol Scand 2008; 118: 306-12.
18. Tonini C, Beghi E, Berg AT, Bogliun G, Giordano L, Newton RW, et al. Predictors of epilepsy surgery outcome: a meta-analysis. Epilepsy Res 2004; 62: 75-87.
19. López JI, Pomposo-Gaztelu I. Patología quirúrgica de la epilepsia.
20. Berkovic SF, McIntosh AM, Kalnins RM, Jackson GD, Fabinyi GC, Brazenor GA, et al. Preoperative MRI predicts outcome of temporal lobectomy: an actuarial analysis. Neurology 1995; 45: 1358-63.
21. Kutsy RL. Focal extratemporal epilepsy: clinical features, EEG patterns, and surgical approach. J Neurol Sci 1999; 166: 1-15. 22. Pulido-Rivas P, Sola RG. Localización anatómico-funcional en la corteza cerebral. Aplicación de los sistemas de imagen como guía para la resección de lesiones corticales. Rev Neurol 1996; 24 (Supl 1): S5-61.
23. Rosenow F, Luders H. Presurgical evaluation of epilepsy. Brain 2001; 124: 1683-700.
24. Rossi GF, Colicchio G, Scerrati M. Resection surgery for partial epilepsy. Relation of surgical outcome with some aspects of the epileptogenic process and surgical approach. Acta Neurochir (Wien) 1994; 130: 101-10.
25. Zumsteg D, Wieser HG. Presurgical evaluation: current role of invasive EEG. Epilepsia 2000; 41 (Suppl 3): S55-60.
26. Téllez-Zenteno JF, Hernández-Ronquillo L, Moien-Afshari F, Wiebe S. Surgical outcomes in lesional and non-lesional epilepsy: a systematic review and meta-analysis. Epilepsy Res 2010; 89: 310-8.
27. Tellez-Zenteno JF, Dhar R, Wiebe S. Long-term seizure outcomes following epilepsy surgery: a systematic review and meta-analysis. Brain. 2005; 128: 1188-98.
28. Siegel AM, Roberts DW, Thadani VM, McInerney J, Jobst BC, Williamson PD. The role of intracranial electrode reevaluation in epilepsy patients after failed initial invasive monitoring. Epilepsia 2000; 41: 571-80.
29. Sola RG, Hernando-Requejo V, Pastor J, García-Navarrete E, DeFelipe J, Alijarde MT, et al. Epilepsia farmacorresistente del lóbulo temporal. Exploración con electrodos de foramen oval y pronóstico quirúrgico. Rev Neurol 2005; 41: 4-16.
30. Engel J Jr. Surgery for seizures. N Engl J Med 1996; 334: 647-52. 31. Spencer SS, Berg AT, Vickrey BG, Sperling MR, Bazil CW, Shinnar S, et al. Predicting long-term seizure outcome after resective epilepsy surgery: the multicenter study. Neurology 2005; 65: 912-8.
32. Penfield W. Epileptogenic lesions. Acta Neurol Psychiatr Belg 1956; 56: 75-88.
33. Salanova V, Markand O, Worth R. Temporal lobe epilepsy: analysis of patients with dual pathology. Acta Neurol Scand 2004; 109: 126-31.
34. Siegel AM, Cascino GD, Meyer FB, McClelland RL, So EL, Marsh WR, et al. Resective reoperation for failed epilepsy surgery: seizure outcome in 64 patients. Neurology 2004; 63: 2298-302.
35. Wyler AR, Hermann BP, Richey ET. Results of reoperation for failed epilepsy surgery. J Neurosurg 1989; 71: 815-9.
36. Salanova V, Markand O, Worth R. Temporal lobe epilepsy: analysis of failures and the role of reoperation. Acta Neurol Scand 2005; 111: 126-33.
37. McIntosh AM, Kalnins RM, Mitchell LA, Fabinyi GC, Briellmann RS, Berkovic SF. Temporal lobectomy: long-term seizure outcome, late recurrence and risks for seizure recurrence. Brain 2004; 127: 2018-30.
38. Paolicchi JM, Jayakar P, Dean P, Yaylali I, Morrison G, Prats A, et al. Predictors of outcome in pediatric epilepsy surgery. Neurology 2000; 54: 642-7.
39. Roberts DW, Jobst BC, Siegel AM, Lewis PJ, Darcey TM, Thadani VM, et al. Investigation of extra-temporal epilepsy. Stereotact Funct Neurosurg 2001; 77: 216-8.
40. Smith JR, Lee MR, King DW, Murro AM, Park YD, Lee GP, et al. Results of lesional vs. nonlesional frontal lobe epilepsy surgery. Stereotact Funct Neurosurg 1997; 69: 202-9.
41. Engel J Jr, Wiebe S, French J, Sperling M, Williamson P, Spencer D, et al. Practice parameter: temporal lobe and localized neocortical resections for epilepsy: report of the Quality Standards Subcommittee of the American Academy of Neurology, in association with the American Epilepsy Society and the American Association of Neurological Surgeons. Neurology 2003; 60: 538-47.
42. Sola RG. ¿Cuándo se debe realizar un estudio preoperatorio de pacientes con epilepsia? Rev Neurol 1997; 25: 379-85. 43. Pastor J, Ortega GJ, Herrera-Peco I, Navas-García M, Navarrete EG, Alonso-Cerezo C, et al. Contribución diferencial de los estudios preoperatorios al diagnóstico de la epilepsia del lóbulo temporal. Rev Neurol 2010; 51: 393-402.
44. Elsharkawy AE, Behne F, Oppel F, Pannek H, Schulz R, Hoppe M, et al. Long-term outcome of extratemporal epilepsy surgery among 154 adult patients. J Neurosurg 2008; 108: 676-86.
45. Duncan JS, Sagar HJ. Seizure characteristics, pathology, and outcome after temporal lobectomy. Neurology 1987; 37: 405-9. 46. García Sola R, Miravet J. Surgical treatment for epilepsy. Results after a minimum follow-up of five years. Acta Neurochir Suppl (Wien) 1991; 52: 157-60.
47. McIntosh AM, Wilson SJ, Berkovic SF. Seizure outcome after temporal lobectomy: current research practice and findings. Epilepsia 2001; 42: 1288-307.
48. Matsuura M. Indication for anterior temporal lobectomy in patients with temporal lobe epilepsy and psychopathology. Epilepsia 2000; 41 (Suppl 9): S39-42.
49. Lado FA, Laureta EC, Moshe SL. Seizure-induced hippocampal damage in the mature and immature brain. Epileptic Disord 2002; 4: 83-97.
50. Feichtinger M, Holl A, Korner E, Schrottner O, Eder H, Unger F, et al. Future aspects of the presurgical evaluation in epilepsy. Acta Neurochir Suppl 2002; 84: 17-26.
51. Pastor J, Sola RG, Hernando-Requejo V, Navarrete EG, Pulido P. Morbidity associated with the use of foramen ovale electrodes. Epilepsia 2008; 49: 464-9.
52. Herrera-Peco I, Pastor J, Alonso-Cerezo C, Sola RG, Ortega GJ. Significado del análisis complejo de la actividad eléctrica en la epilepsia temporal: registros con electrodos de foramen oval. Rev Neurol 2011; 52: 3-12.
53. Ipekdal HI, Karadas O, Erdogan E, Gokcil Z. Spectrum of surgical complications of temporal lobe epilepsy surgery: a single-center study. Turk Neurosurg 2011; 21: 147-51.
54. Gashlan M, Loy-English I, Ventureyra EC, Keene D. Predictors of seizure outcome following cortical resection in pediatric and adolescent patients with medically refractory epilepsy. Childs Nerv Syst 1999; 15: 45-51.
55. Pastor J, Uzcategui YG, Gal-Iglesias B, Ortega GJ, Sola RG, Menéndez de la Prida L. Fundaciones patofisiológicas de la epilepsia del lóbulo temporal: estudios en humanos y animales. Rev Neurol 2006; 42: 663-73.
56. Richardson M. Current themes in neuroimaging of epilepsy: brain networks, dynamic phenomena, and clinical relevance. Clin Neurophysiol 2010; 121: 1153-75.
57. Radhakrishnan K, So EL, Silbert PL, Jack CR Jr, Cascino GD, Sharbrough FW, et al. Predictors of outcome of anterior temporal lobectomy for intractable epilepsy: a multivariate study. Neurology 1998; 51: 465-71.
58. Hashiguchi K, Morioka T, Murakami N, Suzuki SO, Hiwatashi A, Yoshiura T, et al. Utility of 3-T FLAIR and 3D short tau inversion recovery MR imaging in the preoperative diagnosis of hippocampal sclerosis: direct comparison with 1.5-T FLAIR MR imaging. Epilepsia 2010; 51: 1820-8.
59. Chern JJ, Patel AJ, Jea A, Curry DJ, Comair YG. Surgical outcome for focal cortical dysplasia: an analysis of recent surgical series. J Neurosurg Pediatr 2010; 6: 452-8.
Classification of structural lesions in magnetic resonance imaging. Surgical implications in drug-resistant epilepsy patients
Introduction. The presence of a structural lesion in the preoperative magnetic resonance imaging (MRI) of drug-resistant epilepsy patients has been usually associated with a favourable surgical outcome. We present our experience in our Epilepsy Surgery Unit.
Patients and methods. Clinical records from 265 patients, operated on from 1990-2010 in our institution, were reviewed. Patients were classified, according to MRI findings, into three groups: surgical lesion (SL), tumors or vascular malformations requiring surgery ‘per se’; orientative lesion (OL), dysplasia, atrophy or mesial temporal sclerosis; and (NL) group, with normal MRI. Seizure outcomes were analysed in relation to this classification.
Results. Period 1990-2000, 151 patients: 87% of SL, 65% of OL and 57% of NL patients were in Engel class I or II at the two-year follow-up. Among temporal lobe epilepsy cases (TLE), 87% of SL, 67% of OL and 56% of NL patients achieved seizure control. Differences were statistically significative. Period 2001-2010, 114 patients: 100% of SL, 90% of OL, and 81% of NL patients were in Engel’s class I or II. Both TLE and extratemporal (ETLE) SL patients obtained a 100% seizure control. Among the OL patients, 95% with TLE and 43% of ETLE achieved seizure control. In the NL group, the percentages were 88% in TLE, and 50% in ETLE.
Conclusions. In our series, SL was a predictor of a favorable outcome. In TLE patients, good results were achieved despite normal MRI. Patients with ETLE and NL did not have a worse outcome than those with OL. A classification in SL, OL and NL seems more helpful for predicting the surgical outcome than the traditional classification lesion versus non-lesion MRI. Radiological findings must be carefully evaluated in the context of a complete epilepsy surgery evaluation.
Key words. Dysplasia. Epileptogenic area. Magnetic resonance imaging. Mesial temporal sclerosis. Refractory epilepsy.