Implantación bilateral en dos tiempos para estimulación cerebral profunda en el tratamiento de la enfermedad de Parkinson idiopática bilateral: resultados clínicos.

Cristina V. Torres, Lydia López-Manzanares, Marta Navas-García, Jesús Pastor, Lorena Vega-Zelaya, M. Ángeles García-Pallero, Rafael G. Sola
Servicio de Neurocirugía. Hospital Universitario La Princesa. Madrid, España.
Correspondencia: Dra. Cristina V. Torres. Servicio de Neurocirugía. Hospital Universitario La Princesa. Diego de León, 62. E-28006 Madrid.
E-mail: cristinatorresdiaz@yahoo.es
Financiación: Trabajo parcialmente financiado por una beca del Plan Nacional de Investigación Científica, Desarrollo e Innovación Tecnológica (I+D+I), Instituto de Salud Carlos III, Subdirección General de Evaluación y Fomento de la Investigación PI12/02839. Aceptado tras revisión externa:27.09.17.
¿Cómo citar este artículo?: Torres CV, López-Manzanares L, Navas-García M, Pastor J, VegaZelaya L, García-Pallero MA, et al. Implantación bilateral en dos tiempos para estimulación cerebral profunda en el tratamiento de la enfermedad de Parkinson idiopática bilateral: resultados clínicos.
Rev Neurol 2018; 66: 1-6.
© 2018 revista de neurología
Pacientes y métodos. Estudio prospectivo de 41 pacientes con EPI bilateral, con implantación de ECP en dos fases quirúrgicas unilaterales. Se analizan sus resultados clínicos según las escalas Uni ed Parkinson’s Disease Rating Scale (UPDRS), Hoehn y Yahr, y Schwab y England, así como sus complicaciones.
Resultados. La edad media fue de 61 ± 7 años, 23 hombres. Cinco pacientes (12%) no fueron intervenidos del núcleo subtalámico contralateral por buen control. La media en la UPDRS motora y la Hoehn y Yahr en off farmacológico preoperatorio fue de 44 ± 14 y 3, respectivamente, y de 19 ± 8 y 1,8 a los seis meses de seguimiento. La mejoría media en la escala de Schwab y England en el preoperatorio y a los seis meses fue del 39%. Dos pacientes tuvieron confusión postoperatoria, y uno, disartria transitoria.
Conclusiones. La ECP bilateral en dos etapas unilaterales fue una opción e caz y con escasas complicaciones en nuestra serie de pacientes con EPI. El 10% de los pacientes no precisó electrodos contralaterales. Sería necesario un estudio aleatorizado en pacientes sometidos a cirugía bilateral en uno y dos tiempos para con rmar estos resultados.
Palabras clave. Confusión postoperatoria. Disartria. Enfermedad de Parkinson. Estimulación cerebral profunda. Implantación unilateral. Núcleo subtalámico.
INTRODUCCIÓN
Aunque la estimulación cerebral profunda (ECP) bilateral del núcleo subtalámico es superior al mejor tratamiento médico para el control de los síntomas de la enfermedad de Parkinson idiopática (EPI) avanzada, también se ha asociado a una mayor incidencia de efectos adversos graves [1,2]. En la mayoría de los centros, los pacientes candidatos a ECP son intervenidos de forma bilateral, generalmente en el mismo acto quirúrgico, ya que se presupone que la cirugía bilateral proporciona mayor benecio de los síntomas motores que la cirugía unilateral. Sin embargo, desde hace varios años están surgiendo estudios que ponen en cuestión este hecho, y los méritos relativos de estos dos abordajes quirúrgicos siguen siendo cuestión de debate [2,3].
Por un lado, la duración de la cirugía bilateral es mayor, con lo que el paciente, en muchos casos de edad avanzada, padece la necesidad de una inmovilización prolongada y colabora peor con la exploración. Por otro lado, la duración de la cirugía se ha estimado asociada a una mayor incidencia de infecciones y síndrome confusional postoperatorio [4].
Los síntomas motores de la EPI son asimétricos, y existen estudios que sugieren que el electrodo contralateral al hemicuerpo más gravemente afectado es responsable de la mayor parte del bene cio motor tras la implantación de ECP en el núcleo subtalámico bilateral [2]. Estos estudios han demostrado una mejoría signi cativa en los síntomas motores y de la calidad de vida tras la implantación unilateral de ECP para la EPI avanzada, tanto al año de la cirugía como a largo plazo [4-9].
Otro dato que hay que tener en cuenta es que los pacientes con edad avanzada pueden mostrar fenotipos heterogéneos, incluyendo grados relativos de asimetría motora, temblor, disfunción de la marcha, discinesias y otros síntomas [5-10]. A pesar de esto, poco se sabe acerca de si existen fenotipos especí cos que predigan la e cacia de un único electrodo y si será bene ciosa la implantación bilateral, lo que podría ser valioso para maximizar el bene cio motor y evitar riesgos potenciales de una segunda cirugía [7].
Llevados fundamentalmente por el objetivo de disminuir al máximo los problemas intra y postoperatorios, y evitar, en la medida de lo posible, la cirugía bilateral a los pacientes que no la precisaran, nos planteamos realizar una serie de pacientes con ECP en el núcleo subtalámico en dos procedimientos unilaterales consecutivos, y evaluar de forma prospectiva la e cacia de la intervención y la incidencia de efectos adversos.
Pacientes y métodos
De los pacientes con EPI remitidos para intervención quirúrgica mediante ECP en nuestro centro desde 2010, se seleccionaron los pacientes con enfermedad de Parkinson bilateral, a los que se intervino de forma prospectiva bilateralmente en dos procedimientos unilaterales. Se incluye en este análisis el grupo de pacientes en el que el efecto de la inserción bilateral tras la primera cirugía fue muy llamativo, o los que por deseo del paciente no se sometieron al procedimiento contralateral.
Se excluyeron los pacientes que habían sido sometidos a cirugías previas de ECP y aquellos en los que se planteó un procedimiento bilateral en una sola intervención por necesidad de anestesia general o por otras razones personales. Se eliminaron también del estudio los pacientes con seguimientos en el centro menores a seis meses.
Se comenzó por el hemisferio contralateral al hemicuerpo más gravemente afectado y, en un período de 3-8 semanas, se intervinieron del hemisferio contralateral.
Se seleccionaron, por tanto, 41 pacientes, y se analizaron los resultados clínicos según las escalas Uni ed Parkinson’s Disease Rating Scale (UPDRS), Hoehn y Yahr, y Schwab y England, así como sus complicaciones.
Procedimiento prequirúrgico
Tanto los pacientes de nuestra área como los referidos desde otros centros entraron dentro del protocolo de evaluación prequirúrgica de la enfermedad de Parkinson que, con carácter interdisciplinar, seleccionó a cada candidato y la terapia adecuada en cada situación. Se aplicó el protocolo CAPIT PD [7-9] adaptado, donde se realizaron en todos los pacientes la historia clínica, la anamnesis y la exploración neurológica, la UPDRS I-IV, la escala de gravedad de discinesias, las escalas de actividades de la vida diaria de Schwab y England, el estadio de Hoehn y Yahr, el test agudo de levodopa, la video lmación en o y on farmacológicos, el estudio neuropsicológico (cognitivo, emocional, conductual), el 39-item Parkinson’s Disease Questionnaire, así como una resonancia magnética craneal y un estudio preanestesia. En las regulares sesiones interdisciplinares se valoró la adecuada selección de cada uno de los candidatos, así como la elección de la diana terapéutica y el procedimiento. Se firmó el consentimiento informado en todos los casos, en el que los pacientes comprendieron y aseguraron que conocían las posibles complicaciones, aceptando el procedimiento quirúrgico. De forma general se retiró la medicación antiparkinsoniana antes de la intervención, según la vida media de cada fármaco.
Procedimiento quirúrgico
El día de la cirugía se colocó un marco Leksell G Elekta bajo anestesia local, y se realizó una tomografía axial computarizada craneal que se fusionó con una resonancia magnética T1 de 1,5 T preoperatoria en la estación de trabajo Brainlab. Las coordenadas teóricas fueron x = 12, y = ‒4, z = ‒5. En una primera fase se introdujeron tres semimicroelectrodos FHC (impedancias 0,9-2,1 × 106, separados por 2 mm en el plano horizontal) a través de trépanos realizados en la región frontal, calculando las trayectorias que fueran adecuadas para evitar la presencia de surcos, vasos o entrada en el ventrículo, que comenzaron a registrar a una distancia 5 mm superior a la diana teórica con el sistema de microrregistro Leadpoint (Medtronic). Se realizó estimulación eléctrica usando el contacto de referencia del microelectrodo como cátodo y la cánula de inserción como ánodo, a 130 Hz y 100 μs, a una intensidad de hasta 4 mA, para comprobar el efecto clínico y los posibles efectos adversos. A continuación se implantaron estereotácticamente electrodos de cuatro contactos Libra (St. Jude Medical, Plano, TX, EE. UU.) en función de los resultados del registro intraoperatorio y de la respuesta obtenida con la microestimulación. Antes de proceder a la implantación de nitiva se repitió la estimulación utilizandoelelectrododeECPa 4mA,130Hz y 90μs.Estos electrodos se jaron al cráneo con dos miniplacas de titanio. Los extremos distales de los electrodos se conectaron a cables de extensión y generadores de pulso Libra (St. Jude), que se implantaron en la región pectoral derecha, a nivel subfascial.
Período postoperatorio
Los primeros ensayos de estimulación fueron realizados al mes de la segunda intervención. Los pacientes fueron revisados en consulta a los 15 días del alta de cada procedimiento y al mes, y posteriormente cada seguimiento fue individualizado según las necesidades del paciente.
La decisión de no proceder con la segunda cirugía fue determinada por la evaluación clínica tras la implantación del primer electrodo (calidad de vida, síntomas residuales motores, capacidad para ajustar la medicación antiparkinsoniana), del riesgo/beneficio estimado individualmente y de las preferencias de cada paciente. Por lo general, excepto en los casos en los que el efecto inserción mostró una mejoría bilateral muy llamativa, los pacientes fueron intervenidos del núcleo subtalámico contralateral a las 3-8 semanas del primer procedimiento.
Evaluación de los resultados postoperatorios
La UPDRS, la Hoehn y Yahr y la Schwab y England son las escalas clínicas estándares para la evaluación pre y postoperatoria de pacientes con EPI. De forma prospectiva, medimos y registramos la función motora y otras características basales en una base de datos.
Se describen las puntuaciones en las tres escalas en el período en on y o farmacológico preoperatorio, y en los seguimientos postoperatorios a los 3, 6 y 12 meses, y cada seis meses a partir de entonces.
Análisis estadístico
Se realizaron comparaciones estadísticas entre la situación preoperatoria y los controles postoperatorios utilizando la prueba t de Student emparejada para distribuciones normales, o la prueba de suma de rangos de Mann-Whitney si no se demostró normalidad. La normalidad se evaluó usando la prueba de Kolmogorov-Smirnov. Se realizó un análisis estadístico utilizando el programa SPSS v. 17.0. El nivel de signi cación se jó en p = 0,05. Los resultados se muestran como la media ± error estándar de la media, salvo que se indique lo contrario.
Resultados
Se seleccionaron 41 pacientes, con una edad media de 61 ± 7 años, 23 hombres. Cinco pacientes (12%) no fueron intervenidos del núcleo subtalámico contralateral por buen control; el resto precisó implantación bilateral. La media preoperatoria en la UPDRS motora en off era de 44±14,y de 19±8 a los seis meses de seguimiento. La mejoría media en la escala de Schwab y England preoperatoria y a los seis meses fue del 39%, y respecto a la de Hoehn y Yahr, las puntuaciones medias fueron de 3 en el preoperatorio y de 1,8 a los seis meses de seguimiento.
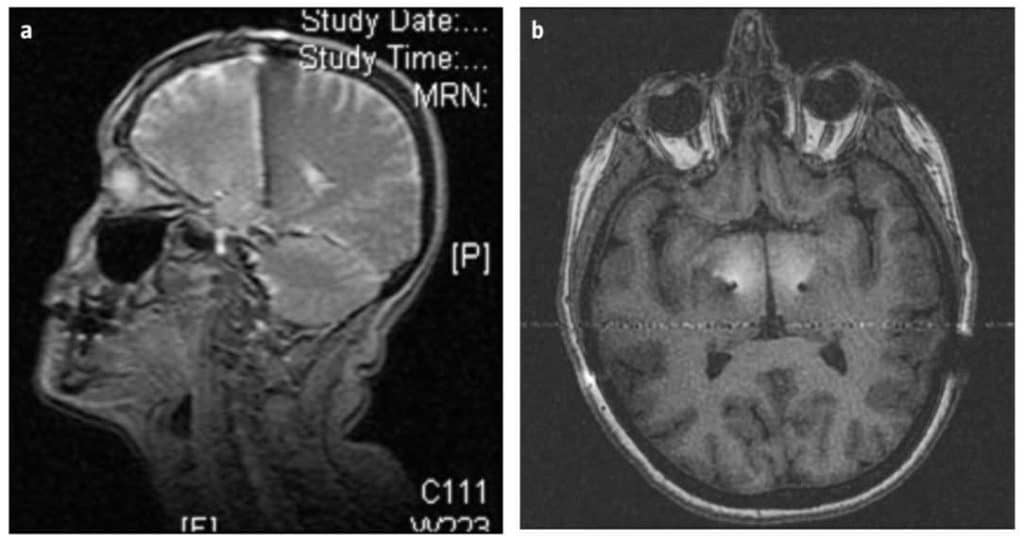
En el último seguimiento (media: 41 ± 6 años), cinco pacientes (12%) no habían sido intervenidos del núcleo subtalámico contralateral por buen control. Hubo un total de tres efectos adversos para la muestra total de pacientes, consistentes en dos casos de confusión postoperatoria (dos pacientes en los cuales se produjo confusión postoperatoria tras cada una de las cirugías, que se resolvieron en días tras la intervención) y un caso de empeoramiento de la disartria previa de forma transitoria tras la implantación del electrodo izquierdo, con resonancia magnética sin complicaciones signi cativas (Figura), que apareció tras la implantación del segundo electrodo. No hubo hematomas o infecciones quirúrgicas. No se han contabilizado efectos adversos leves, como dolor local o tumefacción, o efectos transitorios en relación con las sesiones de programación, como parestesias transitorias.
Discusión
En nuestra serie de 41 pacientes con EPI, intervenidos mediante ECP bilateral en dos estadios unilaterales (77 cirugías de implantación), hemos obtenido una mejoría de la UPDRS motora en o superior al 50%, y una mejoría en la Schwab y England de alrededor del 40%. El porcentaje de confusión postoperatoria fue del 7%, y disartria transitoria, en la implantación del segundo electrodo, se dio en un caso (el 2% de los pacientes).
No existen estudios aleatorizados que comparen directamente la implantación de ECP bilateral en uno o dos estadios. El estudio aleatorizado COMPARE analizó la e cacia y seguridad de la implantación unilateral de ECP en el núcleo subtalámico y en el globo pálido, y los resultados demostraron que ambas son e caces, aunque con un per l ligeramente distinto en cuestión de efectos adversos cognitivos entre ambas dianas [10]. Curiosamente, en implantaciones unilaterales, parece que podría ser más efectiva la implantación en el globo pálido, probablemente por la mayor capacidad de la ECP en el globo pálido para suprimir las discinesias. En un seguimiento a 36 meses del estudio COMPARE, 21 de 44 pacientes (47%) no habían precisado cirugía bilateral [5,7-10]. De estos 21 casos, 14 (67%) habían sido implantados en el globo pálido. El motivo más frecuente para que se llevara a cabo la implantación del segundo electrodo fue la falta de control de los síntomas motores. En los que se puso un segundo electrodo, las puntuaciones de la UPDRS eran más altas en el inicio, y la asimetría entre ambos lados era menor.
Algunos estudios apuntan a que el tiempo intraoperatorio prolongado puede ser un factor importante en aumentar las complicaciones, entre las que están la infección postoperatoria, y complicaciones generales, sobre todo en los pacientes de edad avanzada (> 70 años) y en aquellos con múltiples comorbilidades [10-12]. En los pacientes mayores de 70 años, la prevalencia de artrosis y dolor, la mayor tendencia a la confusión en momentos de estrés y la inmovilidad propia de la enfermedad durante la cirugía (al paciente se le suspende la medicación antiparkinsoniana), y el tiempo intraoperatorio prologado pueden dar lugar a situaciones en las que el disconfort di culte la correcta ejecución del microrregistro y la microestimulación, empeorando el resultado quirúrgico [12]. Las ventajas de realizar la implantación bilateral en el mismo acto quirúrgico serían fundamentalmente económicas, al evitar los costes de una segunda hospitalización e intervención, y también de conveniencia para el paciente, al realizar un único ingreso [11,12].
Se ha planteado la hipótesis de que una implantación de electrodos unilateral en dos estadios puede dar lugar a un menor índice de confusión post-operatoria, al causar edema postoperatorio unilateral en el trayecto del electrodo [11-13]. En nuestra serie, el porcentaje de confusión postoperatoria (5%) fue inferior al mostrado en la mayoría de las series de la bibliografía en la que los dos electrodos se implantan en la misma cirugía, en las que este porcentaje es aproximadamente de un 10% [14], pero similar a los que realizan implantaciones unilaterales (6%) [15]. También hay varios estudios que sugieren que la estimulación del núcleo subtalámico bilateral se asocia a disartria [12,14-16]. En nuestra serie, el índice de empeoramiento de la disartria preoperatoria fue del 2%, mientras que la media de empeoramiento de la disartria tras la ECP en el núcleo subtalámico bilateral fue aproximadamente del 9% [17-19]. Aunque es preciso con rmarlo a escalas mayores es posible que, al igual que la confusión postoperatoria, la disartria postoperatoria pueda reducirse al evitar el edema postoperatorio bilateral.
También hay que señalar que en algunos centros no se realizan resonancias magnéticas a los pacientes con un electrodo implantado, lo cual puede afectar a la implantación del segundo electrodo. En nuestro centro, nosotros realizamos de rutina una resonancia magnética cerebral tras la primera implantación, lo que permite descartar cualquier complicación en el electrodo original y, en caso de detectarse algún error en el emplazamiento, podría subsanarse en la cirugía contralateral. A pesar de que aún existe controversia sobre la seguridad de realizar resonancias magnéticas en pacientes con ECP implantada, existen estudios que con rman su seguridad [20-23]. En nuestro centro no hemos tenido hasta la fecha efectos adversos relacionados con esta práctica.
Mikos et al examinaron los factores asociados a las estancias postoperatorias prolongadas tras la cirugía de implantación unilateral de ECP. La mayoría de los pacientes en ese estudio (el 79% de 115 pacientes) tuvieron una estancia hospitalaria de un día tras la cirugía. Entre las razones más frecuentes para la estancia prologada mayor de un día estaban la confusión postoperatoria (n = 6) y la hemorragia (n = 5). Los pacientes con estancias medias más largas tenían puntuaciones cognitivas prequirúrgicas signi cativamente más bajas (Minimental State Examination), mayor dosis de medicación prequirúrgica y más trayectos de microelectrodos en comparación con los pacientes que tuvieron estancias medias postoperatorias de un día [15].
En nuestra serie, un 12% de los pacientes obtuvo una mejoría muy signi cativa con la estimulación unilateral, por lo que no se planteó una segunda cirugía. Hay que tener en cuenta que los pacientes con EPI muy asimétrica se han eliminado del análisis. Respecto a los factores predictores de este efecto bilateral con la inserción de un solo electrodo, aún no se han establecido claras directrices. La asimetría del cuadro parece ser un factor fundamental en la mayoría de los estudios; sin embargo, la efectividad ipsilateral tras el implante de la ECP es variable según individuos, y existen otros factores que podrían in uir en la necesidad de cirugía contralateral, como la posibilidad de controlar la medicación o las discinesias. Un estudio realizado por Sung et al [7] encontró una relación signi cativa entre la asimetría del cuadro clínico, la presencia de temblor como síntoma predominante y bajo peso como signos predictivos de un mayor bene cio con electrodos bilaterales. La presencia de discinesias, sin embargo, no fue un dato que hiciera a los pacientes más proclives a buscar una segunda cirugía, ya que en muchos casos no eran percibidas por el propio paciente o, si lo eran, no representaban un factor importante en la incapacidad motora o la calidad de vida. Otras características preoperatorias, como el sexo y el lado inicial de la cirugía, no fueron predictivas de la necesidad de una segunda cirugía [7,16,17].
Hay que destacar que en el estudio de Sung et al [7] sólo el 38% de estos pacientes se sometió a procedimientos bilaterales, lo que supone que un 60% experimentó una mejoría muy signi cativa y no tuvo que someterse a riesgos derivados de la segunda cirugía. En nuestra serie, este porcentaje ha sido mucho menor. En nuestro protocolo, la cirugía contralateral suele realizarse uno o dos meses después de la cirugía inicial. Probablemente, un tiempo más largo entre cirugías podría haber ayudado a la optimización de los parámetros y la medicación postoperatoria, y haber evitado más cirugías contralaterales. Por último, al igual que en el estudio de Sung et al [7], en el que las tasas de eventos adversos entre la primera y segunda cirugías fueron similares y muy bajas, en nuestra serie, el número total de eventos adversos es igualmente muy bajo, pero demasiado pequeño para hacer una comparación adecuada entre la cirugía uni y bilateral.
Bibliografía
1. Deuschl G, Schade-Brittinger C, Krack P, Volkmann J, Schäfer H, Bötzel K, et al. A randomized trial of deep-brain stimulation for Parkinson’s disease. N Engl J Med 2006; 355: 896-908.
2. Samii A, Kelly VE, Slimp JC, Shumway-Cook A, Goodkin R. Staged unilateral versus bilateral subthalamic nucleus stimulator implantation in Parkinson disease. Mov Disord 2007; 22: 1476-81.
3 Mata Álvarez-Santullano M. Estimulación eléctrica unilateral del núcleo subtalámico en enfermos parkinsonianos [tesis doctoral]. Madrid: Universidad Autónoma de Madrid; 2004.
4. Papapetropoulos S, Salcedo AG, Singer C, Gallo BV, Jagid JR. Staged unilateral or bilateral STN-DBS? Mov Disord 2008; 23: 775.
5. Alberts JL, Hass CJ, Vitek JL, Okun MS. Are two leads always better than one: an emerging case for unilateral subthalamic deep brain stimulation in Parkinson’s disease. Exp Neurol 2008; 214: 1-5.
6. Taba HA, Wu SS, Foote KD, Hass CJ, Fernandez HH, Malaty IA, et al. A closer look at unilateral versus bilateral deep brain stimulation: results of the National Institutes of Health COMPARE cohort. J Neurosurg 2010; 113: 1224-9.
7. Sung VW, Watts RL, Schrandt CJ, Guthrie S, Wang D, Amara AW, et al. e relationship between clinical phenotype and early staged bilateral deep brain stimulation in Parkinson disease. J Neurosurg 2013; 119: 1530-6.
8. Lang AE, Houeto JL, Krack P, Kubu C, Lyons KE, Moro E, et al. Deep brain stimulation: preoperative issues. Mov Disord 2006; 21 (Suppl 1): S171-96.
9. Hernando-Requejo V, Pastor J, Peña E, Carrasco-Moro R, Pedrosa-Sánchez M, Pulido-Rivas P, et al. Estimulación subtalámica unilateral en el tratamiento de la enfermedad de Parkinson avanzada. Rev Neurol 2008; 46: 18-23.
10. Okun MS, Fernandez HH, Wu SS, Kirsch-Darrow L, Bowers D, Bova F, et al. Cognition and mood in Parkinson’s disease in subthalamic nucleus versus globus pallidus interna deep brain stimulation: the COMPARE trial. Ann Neurol 2009; 65: 586-95.
11. Zahodne LB, Okun MS, Foote KD, Fernandez HH, Rodriguez RL, Wu SS, et al. Greater improvement in quality of life following unilateral deep brain stimulation surgery in the globus pallidus as compared to the subthalamic nucleus. J Neurol 2009; 256: 1321-9.
12. Okun MS, Foote KD. Parkinson’s disease DBS: what, when, who and why? e time has come to tailor DBS targets. Expert Rev Neurother 2010; 10: 1847-57.
13. Alberts JL, Voelcker-Rehage C, Hallahan K, Vitek M, Bamzai R, Vitek JL. Bilateral subthalamic stimulation impairs cognitivemotor performance in Parkinson’s disease patients. Brain 2008; 131: 3348-60.
14. Gologorsky Y, Ben-Haim S, Moshier EL, Godbold J, Tagliati M, Weisz D, et al. Transgressing the ventricular wall during subthalamic deep brain stimulation surgery for Parkinson disease increases the risk of adverse neurological sequelae. Neurosurgery 2011; 69: 294-300.
15. Mikos A, Pavon J, Bowers D, Foote KD, Resnick AS, Fernandez HH, et al. Factors related to extended hospital stays following deep brain stimulation for Parkinson’s disease. Parkinsonism Relat Disord 2010; 16: 324-8.
16. Zhang JG, Zhang K, Ma Y, Hu WH, Yang AC, Chu JS, et al. Follow-up of bilateral subthalamic deep brain stimulation for Parkinson’s disease. Acta Neurochir Suppl 2006; 99: 43-7.
17. Chung SJ, Jeon SR, Kim SR, Sung YH, Lee MC. Bilateral e ects of unilateral subthalamic nucleus deep brain stimulation in advanced Parkinson’s disease. Eur Neurol 2006; 56: 127-32.
18. Nunta-Aree S, Sitthinamsuwan B, Boonyapisit K, Pisarnpong A. SW2-year outcomes of subthalamic deep brain stimulation for idiopathic Parkinson’s disease. J Med Assoc ai 2010; 93: 529-40.
19. Skodda S. E ect of deep brain stimulation on speech performance in Parkinson’s disease. Parkinsons Dis 2012; 2012: 850596.
20. Zrinzo L, Yoshida F, Hariz MI, ornton J, Foltynie T, Yousry TA, et al. Clinical safety of brain magnetic resonance imaging with implanted deep brain stimulation hardware: large case series and review of the literature. World Neurosurg
2011; 76: 164-73.
21. Oluigbo CO, Rezai AR. Magnetic resonance imaging safety
of deep brain stimulator devices. Handb Clin Neurol 2013;
116: 73-6.
22. Weise LM, Schneider GH, Kupsch A, Haumesser J, Ho mann KT.
Postoperative MRI examinations in patients treated by deep brain stimulation using a non-standard protocol. Acta Neurochir (Wien) 2010; 152: 2021-7.
23. Serano P, Angelone LM, Katnani H, Eskandar E, Bonmassar G. A novel brain stimulation technology provides compatibility with MRI. Sci Rep 2015; 5: 9805.
Bilateral two-stage implantation for deep brain stimulation in the treatment of bilateral idiopathic Parkinson’s disease: clinical outcomes
Aims. Simultaneous bilateral implantation of electrodes in the subthalamic nucleus for idiopathic Parkinson’s disease (IPD) is associated with long surgery time, language disorders and post-operative confusion. Moreover, there is evidence of ipsilateral improvement after stimulation of the subthalamic nucleus. In order to optimise perioperative management a prospective study is conducted with deep brain stimulation (DBS) in the subthalamic nucleus in two consecutive unilateral procedures.
Patients and methods. We conducted a prospective study of 41 patients with bilateral IPD, with DBS implantation in two unilateral surgical phases. Its clinical outcomes are analysed according to the Uni ed Parkinson’s Disease Rating Scale (UPDRS), the Hoehn and Yahr, and the Schwab and England scales, together with their complications.
Results. The mean age was 61 ± 7 years old, 23 males. Five patients (12%) did not undergo surgery of the contralateral subthalamic nucleus due to good control. The mean on the motor UPDRS and the Hoehn and Yahr in preoperative pharmacological o was 44 ± 14 and 3, respectively, and 19 ± 8 and 1.8 at six months’ follow-up. The mean improvement on the Schwab and England scale in the pre-operative period and at six months was 39%. Two patients su ered postoperative confusion, and one of them had transient dysarthria.
Conclusions. Bilateral DBS in two unilateral stages was an e ective option with few complications in our series of patients with IPD. 10% of the patients did not require contralateral electrodes. It would be necessary to conduct a randomised study in patients who underwent bilateral surgery in one and two stages in order to con rm these results.
Key words. Deep brain stimulation. Dysarthria. Parkinson’s disease. Post-operative confusion. Subthalamic nucleus. Unilateral implantation.