Video del Dr. García de Sola sobre el Neurinoma del acústico

Sobre lel Neurinoma del acústico
Introducción
El VIII par craneal se denomina Acústico o Estato-Acústico. Su misión es llevar al tronco cerebral la información de dos complejos órganos que se alojan en el peñasco, parte principal del hueso temporal: La cóclea, órgano encargado de recibir e interpretar las ondas sonoras. Y el vestíbulo, formado por los conductos semicirculares, cuya misión es transmitir la posición exacta de la cabeza en el espacio.
De la cóclea sale en nervio coclear y de la zona del vestíbulo salen dos pequeños nervios vestibulares. Los tres en conjunto conforman el VIII par.
El Neurinoma del VIII par es una tumoración que se origina en las células de Schwann, que rodean y protegen las fibras de los nervios vestibulares.
Rafael García de Sola
Director de la Cátedra UAM “Innovación en Neurocirugía”
Jefe del Servicio de Neurocirugía
Hospital Ntra. Sra. del Rosario
Madrid
Sinonimia
Se puede denominar Neurinoma del VIII par craneal, Neurinoma del Acústico o, más técnicamente, Schwannoma Vestibular.
Preferimos mantener el nombre de Neurinoma del Acústico, dado que su principal síntoma de aparición va a ser la pérdida de audición y el término técnico puede llevar a confusión al paciente no médico.
Etiología
Ya se ha referido el origen de la tumoración. En algunos pacientes hay un componente genético, ya que tienen una enfermedad denominada Neurofibromatosis tipo II. Con la característica de que el Neurinoma es bilateral ( Figura 15).
Fisiopatología
El Neurinoma del Acústico es una tumoración benigna. Es excepcional que sea maligna. Por tanto, su crecimiento es muy lento.
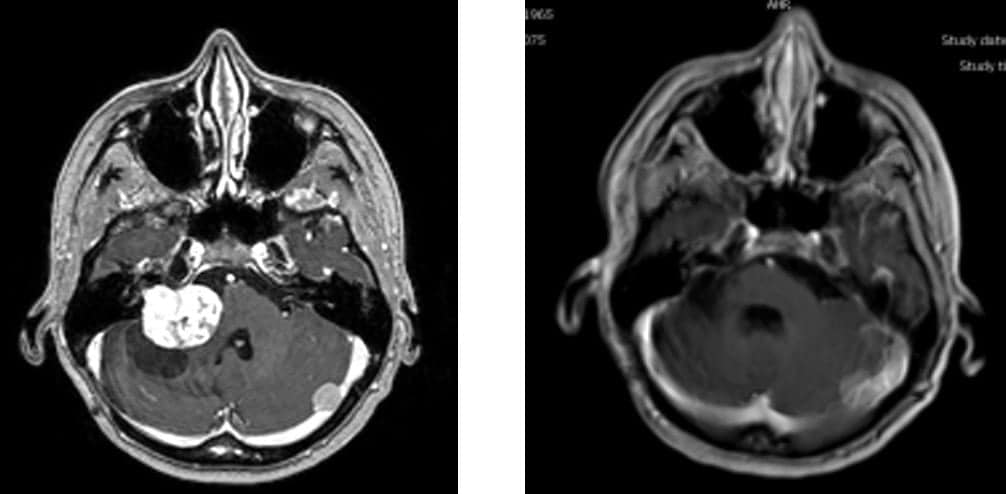
Se inicia en una zona de transición del nervio vestibular, en el conducto auditivo interno (CAI) o inmediatamente a su salida hacia el espacio subaracnoideo intracraneal ( Figura 1).

El CAI se localiza en la cara interna del peñasco y en él, además del VIII par con sus tres ramas, hay otro nervio: el VII par craneal o Nervio Facial, que lleva la actividad motora de los músculos de la cara.
Al crecer el tumor puede ir dando síntomas, dependiendo de la compresión progresiva del nervio coclear. Posteriormente va a comprimir el nervio facial, que queda adherido a la cápsula y que va a ser estirado a medida que crezca la tumoración.
Cuando la tumoración es de gran tamaño, puede tocar y comprimir el V par craneal (Trigémino), el tronco cerebral e incluso el cerebelo.
La distorsión del tronco cerebral puede llevar a cerrar el paso del líquido cefalorraquídeo (LCR) desde el IV ventrículo a la cisterna magna, produciendo hidrocefalia.
El resultado final, si no se opera, es el deterioro progresivo y muerte del paciente ( Figura 2).

Clínica
De acuerdo con lo anterior, la clínica que va a ir dando este tumor va aproximadamente en este orden:
- 1.- Mareos, por afectación de la parte vestibular. Acúfenos (ruido en el oído), por inicio de compresión de la parte coclear del VIII par.
- 2.- Pérdida de audición, muy lentamente progresiva, comenzando por las frecuencias correspondientes a la voz humana. Muchos pacientes, por ejemplo, de forma automática, se cambian el teléfono de oído para escuchar mejor. Es raro tener un episodio de sordera súbita como inicio de la sintomatología.
- 3.- El nervio facial soporta muy bien el estiramiento y solamente en los últimos estadios puede verse una cierta paresia facial.
- 4.- La distorsión y presión sobre el tronco cerebral puede hacer perder fuerza en el brazo o pierna del lado contrario.
- 5.- Cuando los tumores son de gran tamaño, la compresión del cerebelo da un síndrome de inestabilidad, temblor y dismetría cerebelosa.
- 6.- Si hay una dificultad de paso de LCR, se produce hidrocefalia, con cefaleas, nauseas, trastornos cognitivos, etc.
Diagnóstico
Es relativamente fácil. El Otorrinolaringólogo (ORL) lo va a detectar tras explorar al paciente con hipoacusia, mediante Audiometría y Potenciales Evocados Auditivos de Tronco (PEAT).
La resonancia magnética (RM) es la prueba más eficaz para su diagnóstico y seguimiento.
Desde el punto de vista quirúrgico, ayudan otras pruebas. Como el TAC y los estudios de control de la posible afectación del tronco cerebral: Potenciales Evocados Sómato-Sensoriales (PESS) y Potenciales Evocados Motores (PEM).
Tratamiento
Al ser un tumor benigno que crece y, si no se le detiene, acaba ocasionando un grave défict neurológico, incluso la muerte, el tratamiento ha de ir dirigido a su extirpación o su detención.
En este sentido hay dos grandes grupos de posibilidades:
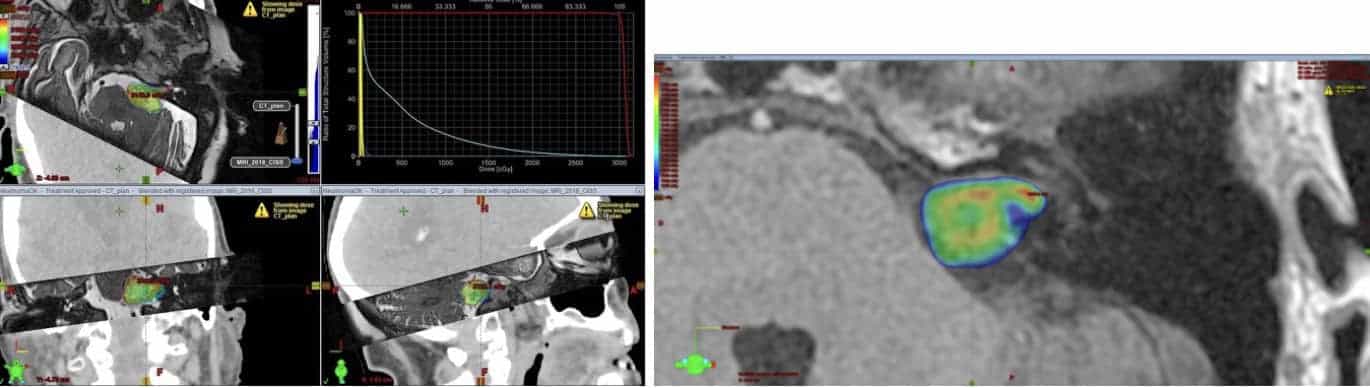
I.- La Radiocirugía, que consiste en una radiación muy sofisticada y concentrada exclusivamente sobre el tumor. Que condiciona su detención, con poca afectación de las estructuras vecinas, nervio coclear (audición) y nervio facial ( Figura 3).
Pero hay que tener en cuenta que, como en muchas facetas de la Medicina, no toda “radiocirugía” es igual. Hay grandes diferencias tecnológicas y de equipos humanos, que hay que valorar en la decisión última.
II.- Tratamiento quirúrgico. Se puede llevar a cabo por ORL, por Neurocirugía o por equipos combinados de ambos. De nuevo la decisión ha de ir sustentada por equipos que presenten unos buenos resultados en cuanto morbilidad y mortalidad quirúrgica. Hay que tener en cuenta que la dificultad o complejidad de este acto quirúrgico podría definirse como de grado 8, en una escala de 8 a 10.
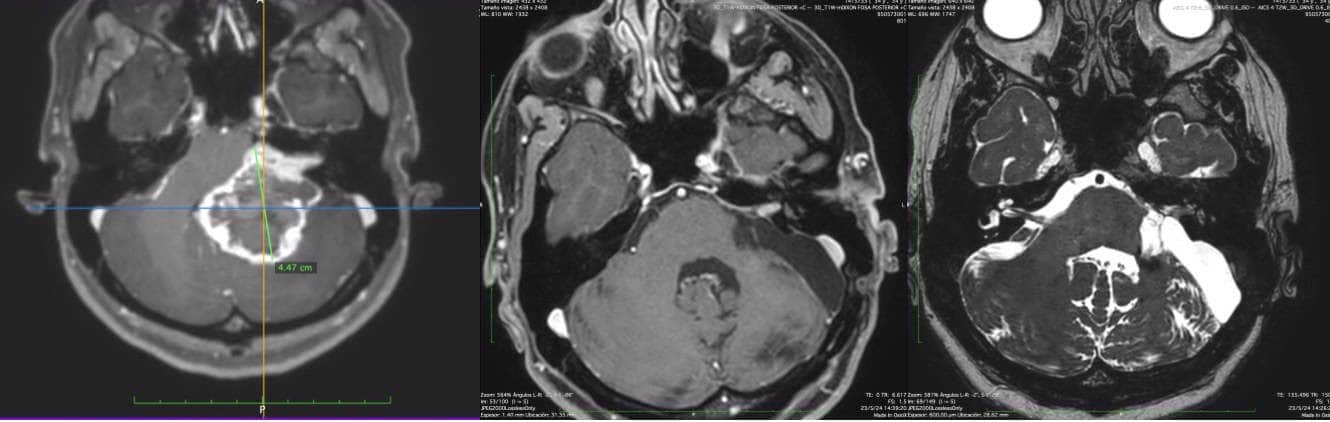
El cirujano ha de contar con imágenes de alta precisión, de RM y TAC, así como las posibilidades de estudio de dichas imágenes en 3D ( Figura 4).

Para una buena calidad de la intervención quirúrgica, es muy aconsejable contar con la colaboración de un Neurofisiólogo. Durante toda la intervención. Ayuda de forma extraordinaria a la localización y salvaguarda del nervio facial, así como para impedir daño o lesión del trinco cerebral.
Así mismo, hay que disponer de equipamiento sofisticado de Microscopio, Neuronavegador, Anestesia…
Video de una intervención quirúrgica – Neurinoma del acústico
Video-Figura 5.- En esta película se puede observar la integración de imágenes de los diferentes dispositivos que actúan conjuntamente: Microscopio, Planificador de Imágenes, Neuronavegador, Neurofisología y Anestresia. Es un Neurinoma de aproximadamente 3 cm. de eje mayor. Se consigue una extirpación progresiva y completa, incluida la porción dentro del CAI. Se respeta el nervio facial, que queda como una banda funcionante al final de la intervención quirúrgica.
La dificultad quirúrgica está muy condicionada por el esfuerzo en encontrar y salvaguardar el facial. No es permisible hoy día una parálisis facial. Esa idea la debe tener grabada el cirujano. De manera que sea algo muy excepcional en su propia experiencia. Lo que debería llevar a renunciar a este tipo de intervenciones a los equipos con alta incidencia de parálisis facial.
Hay que valorar en la decisión final varios factores: edad, estado general, afectación de la audición, compresión del trigémino, características de la tumoración (componente sólido o con zonas quísticas), etc.
La decisión puede llegar a ser muy compleja. Pero, en un intento de simplificar, vamos a plantear la indicación de uno u otro tratamiento de acuerdo con el tamaño tumoral:
1.- Tumores de menos de 1cm., en el CAI. Pueden ser sometidos a seguimiento y plantear tratamiento si crecieran.
2.- Tumores entre 1-2cm. Se puede plantear radiocirugía o tratamiento quirúrgico. El paciente ha de ser informado correctamente por ambos equipos en cuanto a su pronóstico y resultados posibles.
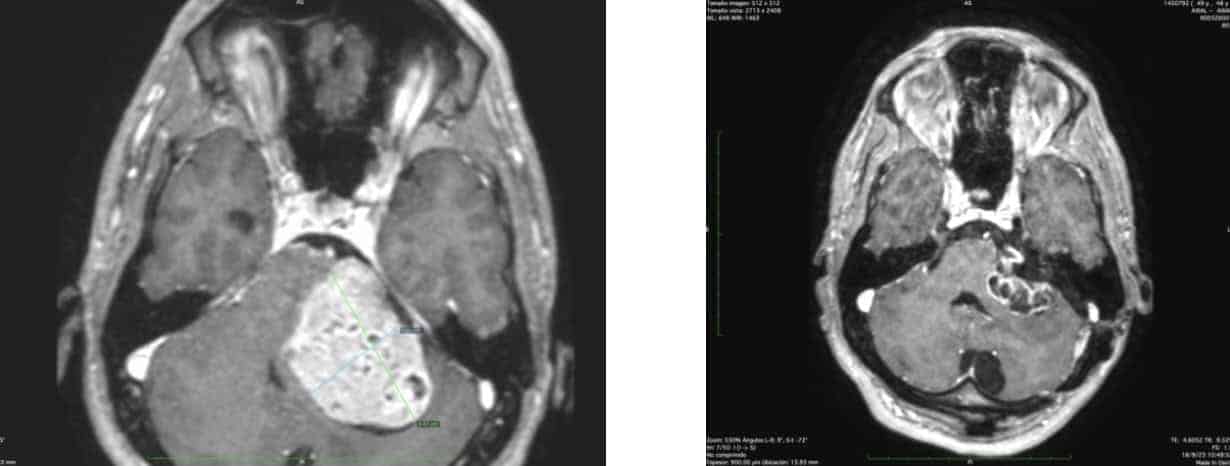
Hay controversia en cuanto a los mejores resultados del tratamiento quirúrgico versus radiocirugía, en cuanto a extirpación completa tumoral, así como respeto de audición y del nervio facial ( Figura 6).

3.- Tumores entre 2-3 cm. Por lo general, la radiocirugía es el tratamiento de elección,
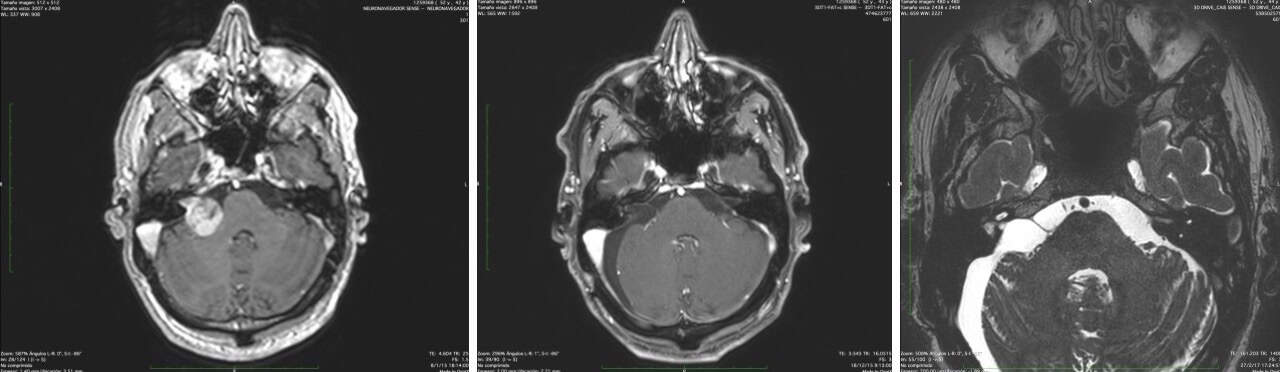
4.- Tumores mayores de 3 cm. La radiocirugía no está indicada. Se debe emprender el tratamiento quirúrgico (Figs. 8 a 13).


Hoy día hay equipos coordinados, quirúrgicos y radioquirúrgicos. De manera que en Sesión Clínica puedan sopesar y valoran las posibilidades, ayudando al paciente en su decisión.
Más aún. Desde hace pocos años se está planteando, y ganando la posición, el tratamiento combinado. El cirujano elimina una gran parte del tumor, respetando el nervio facial y liberando el tronco cerebral. A continuación se completa el tratamiento con radiocirugía de los restos tumorales (Figs. 13, 14 y 15)


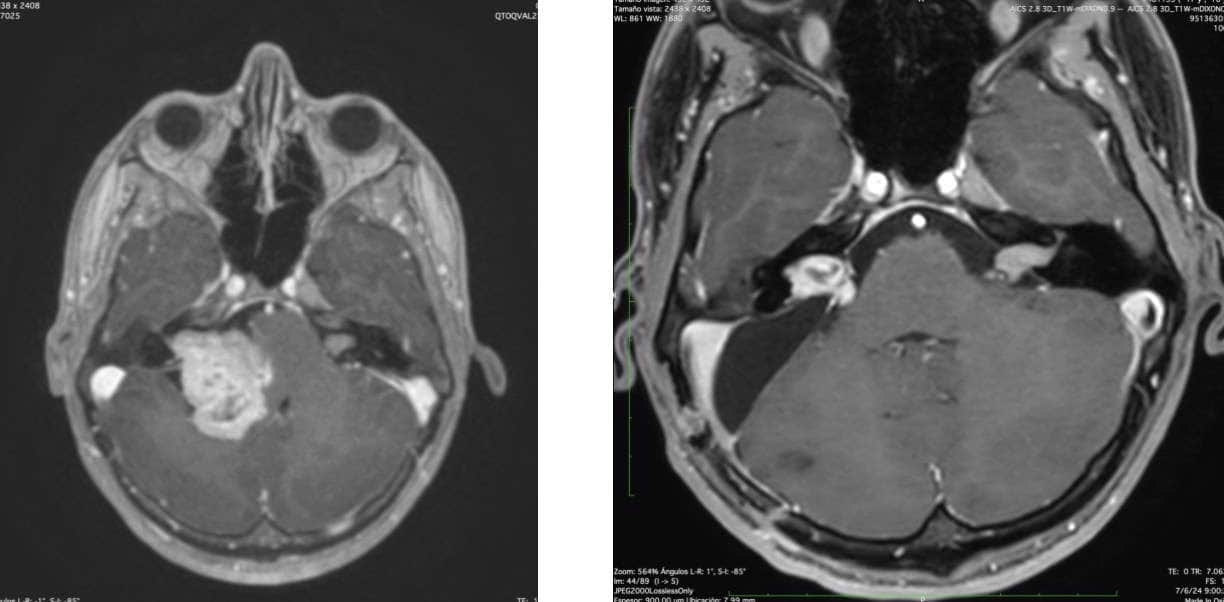
Cuidados postquirúrgicos
Los pacientes, como tras cualquier intervención quirúrgica cráneo-encefálica, ha de ir a la UCI durante 24-48h.
El problema más frecuente tras el tratamiento quirúrgico es la afectación del nervio facial.
Si el cirujano lo ha respetado, el paciente puede presentar una paresia facial temporal. Tanto el cirujano como el neurofisiólogo conocen lo ocurrido durante la intervención quirúrgica y el pronóstico de dicha paresia facial.
Pero, desde el primer día, ya en la UCI, ha de emprenderse el cuidado del ojo, bajo control de Oftalmología
En el seguimiento han de hacerse electromiogramas (EMG) secuenciales. El primero en el inmediato postoperatorio.
Es extremadamente útil la Rehabilitación, con ejercicios adecuados y estimulación eléctrica muscular.
El paciente se podrá levantar de la cama hacia las 48h. Y darse de alta en una semana.
En el periodo aproximado de tres meses, la mayoría de los pacientes pueden comenzar a reemprender sus actividades normales.
En ocasiones, al perder por completo la actividad de los nervios vestibulares, los pacientes pueden tener sensación de mareo o inestabilidad, que se va compensando con la actividad vestibular del lado contralateral sano.
En el seguimiento, por tanto, han de coordinarse los esfuerzos de cirujano, rehabilitador, neurólogo-neurofisiólogo (EMG, PESS, ,PEL…), oftalmólogo, etc.