Columna cervical subaxial
el doctor Juan Delgado +info
Introducción
La patología traumática cervical es de gran importancia por su frecuencia en la práctica clínica diaria. Así en EEUU se producen más de 12.000 lesiones traumáticas de columna cervical siendo la causa más frecuente de las mismas los accidentes de tráfico. La prevalencia además aumenta en aquellos pacientes con traumatismo craneoencefálico o que son encontrados inconscientes.
La columna cervical tiene dos funciones principales: soporte de la cabeza y el movimiento y orientación de la misma en el espacio tridimensional. Estas funciones las consigue gracias a la anatomía de las vertebras que la constituyen y las articulaciones que forman entre ellas. Como ya sabemos la columna cervical está formada por las 7 primeras vertebras y es su anatomía la que nos permite estas funciones nos va a permitir clasificar la patología traumática de la misma en dos segmentos:
- Columna cervical superior: formada por el atlas y el axis (C1-C2).
- Columna cervical inferior o subaxial: formada por las vértebras de C3 a C7.
COLUMNA CERVICAL SUBAXIAL
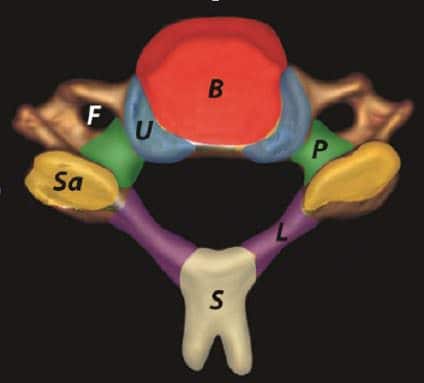
Está formada por las últimas cinco vértebras cervicales y presentan ciertas características anatómicas que las distinguen de otros segmentos cervicales. Esto se debe a la presencia de las articulaciones uncovertebrales que constituye una tercera unión propia (además de los discos intervertebrales y las articulaciones interapofisarias). Se tratan de articulaciones sinoviales en las porciones laterales y posteriores de los cuerpos vertebrales. Así los bordes articulares de la vértebra superior se orienta inferolateralmente para ponerse en relación don los de la vértebra inferior orientada superomedialmente. Estas articulaciones proporcionan estabilidad a la columna cervical y condicionan la movilidad de la misma. El principal movimiento de la columna cervical subaxial por tanto va a consistir en la flexo-extensión (amplitud 15-25º) limitándose por estas articulaciones la flexión lateral y la rotación axial.
PATOLOGÍA COLUMNA CERVICAL SUBAXIAL
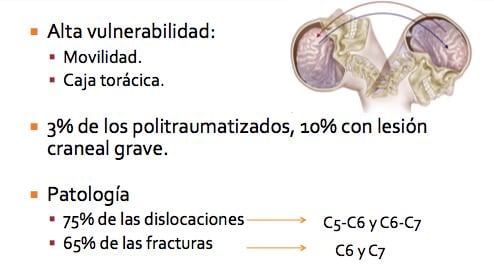
La columna cervical subaxial es particularmente vulnerable a las lesiones traumáticas debido a su movilidad y a la cercanía con la columna torácica que presenta mayor rigidez. Globalmente se estima que existe lesión cervical en el 3% de los pacientes politraumatizados y en el 10% de los que presentan una lesión craneal importante. En esta región se presentan más del 65% de las fracturas y el 75% de las dislocaciones de la columna siendo más frecuentes las fracturas en C6 y C7, y las dislocaciones en C5-C6 y C6-C7.
EPIDEMIOLOGÍA
La distribución por edad de los pacientes con traumatismo cervical subaxial es bimodal. Existe un pico de incidencia entre los 15 y los 24 años (en torno al 50%) y otro en mayores de 55 años, siendo más frecuente en varones (66%). En torno al 60% de los casos la causa son los accidentes de tráfico, siendo más frecuentes en jóvenes por tratarse de accidentes de alta energía, mientras que en los pacientes mayores los responsables pueden ser de baja energía, debido a los cambios espondilóticos de la columna. Los segmentos cervicales más afectados son los de C4 a C6, de los cuales el 61% asocian daño medular, siendo el más frecuente C5 (46%, y en la mitad de ellos la lesión medular es completa), seguido de C4 (22%) y C6 (11%). Comparativamente con los traumatismos de la unión cráneo-cervical en la que más la mtiad presenta un GCS <5, en los de la columna subaxial más del 60% tienen una puntuación >13.
BIOMECÁNICA DE LA COLUMNA CERVICAL SUBAXIAL. MECANISMOS DE LESIÓN.
Las vértebras de la columna cervical subaxial son similares anatómicamente entre sí, ya que constan de elementos vertebrales anteriores y posteriores, discos intervertebrales, cápsulas articulares y ligamentos, cuyo conjunto protege importantes estructuras neurovasculares. La parte ósea esta formada por el cuerpo vertebral en su parte anterior y el arco neural en la parte posterior. El complejo discoligamentario está compuesto por los discos y los ligamentos que unen las vértebras adyacentes que guían el movimiento y estabilizan la columna. Este complejo está formado por:
- Ligamento longitudinal anterior.
- Disco intervertebral.
- Ligamento longitudinal posterior.
- Cápsula de la unión facetaría.
- Ligamento amarillo.
- Ligamento interespinoso.
- Ligamento supraespinoso.
De acuerdo con la clasificación propuesta por Holdsworth y Panjabi la columna cervical se puede dividir en dos columnas:
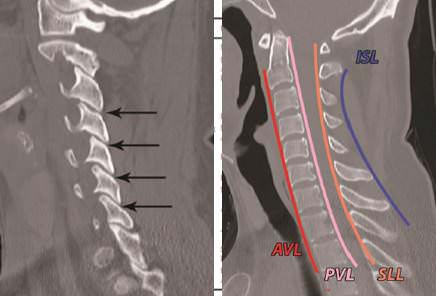
- Anterior: Estaría compuesto por el ligamento longitudinal anterior (ALL), anillo anterior, cuerpo vertebral, apófisis tranversas, anillo posterior y ligamento longitudinal posterior.
- Posterior: comprendería el ligamento amarillo, cápsulas facetarías, ligamento interespinoso, ligamento supraespinoso, pedículos, láminas y apófisis espinosas.
En general en cuanto a los mecanismos de lesión podemos decir muy someramente que dependiendo del tipo de vector, magnitud y velocidad en el que se aplique la fuerza, tendremos un tipo diferente de lesión, de lo que hablaremos más tarde con la clasificación de Allen. Así los mecanismos por los que se pueden producir son:
- Compresión axial: la aplicación de una carga axial pura producirá una fractura en estallido del cuerpo vertebral.
- Flexión: típicamente producen inestabilidad ligamentosa principalmente posterior.
- Extensión: en la mayoría de los casos se va a producir una lesión por compresión en la parte posterior y uno de distracción sobre el complejo ligamentario anterior.
- Rotación o flexión lateral: producen la lesión contralateral de las apófisis articulares, dando lugar a fracturas o bloqueos facetarios.
DIAGNÓSTICO
Ante un paciente con sospecha de lesión de columna cervical se deben realizar estudios de imagen, siendo la radiografía simple AP y lateral, junto con la transoral, la utilizada en primer lugar. Sin embargo ésta no llega a presentar una sensibilidad superior al 85% y en estudios recientes se ha observado que hasta el 25% de las fracturas pasan desapercibidas y hasta el 50% de las inestabilidades raquídeas. Es por esto que el TAC con reconstrucciones se ha convertido en el método diagnóstico de elección.
El estudio de la columna cervical debe de ser completo y adecuado para permitir analizar las lesiones y determinar si son o no estables. En el estudio de la columna cervical se debe de estudiar:
- Elementos óseos: los cuerpos vertebrales tienen que presentar una altura apropiada sin presentar escalones, conservándose también el arco posterior.
- Articulaciones: los espacios discales deben de ser simétricos sin presentar ensanchamientos ni estrechamientos focales. Las facetas articulares deben de ser congruentes paralelas y simétricas sin signos de diastasis, subluxación o dislocación ni de ensanchamiento focal anterior o posterior.
- Ligamentos: la integridad de los mismos se infiere por la integridad de las líneas vertebrales anterior y posterior que conectan las corticales vertebrales en su parte más anterior y posterior respectivamente. Cuando estas no están respetadas se deben a translaciones de los mismos y en ocasiones se asocian a avulsiones vertebrales. En la parte posterior se debe de observar la integridad de la línea espinolaminar, línea curva desde el opistion a C7 que pasa por el punto de unión entre las láminas y la apófisis espinosa; y la línea interespinosa que conecta las puntas de las apófisis espinosas. También hay que comprobar la normalidad de la distancia interespinosa y de la morfología de las carillas de las apófisis articulares.
El estudio de las articulaciones facetarías se realiza mediante cortes sagitales o parasagitales, observándose como una columna que se articula mediante las carillas oblicuas y solapándose en forma de tejadillo.
Hoy en día se considera que las mediciones de angulaciones, deformidades, dislocaciones o de tejido prevertebral para determinar anomalías o inestabilidad es menos relevante, habiéndose demostrado que son inconsistentes y con escasa concordancia entre diferentes observadores. Sin embargo, para simplificar Daffner y Harris propusieron la “regla de los doses” que determina que si el espacio interlaminar, interespinoso o interpeduncular o el ancho de las facetas articulares es mayor a 2mm que los segmentos adyacentes indica una alteración patológica.
La morfología de la lesión ósea se puede clasificar en tres categorías:
- Lesión en compresión: pérdida de altura visible de parte o todo el cuerpo vertebral o disrupción del platillo. Esta morfología aparece en las fracturas por compresión, por estallido, fracturas coronales o sagitales del cuerpo y a las fracturas en lágrimas por flexión.
- Lesión en distracción: se deben a una disociación del eje vertical de la columna con aumento del espacio discal. Son menos frecuentes que las previas e indican mayor gravedad ya que el complejo ligamentario anterior (presenta resistencias a la extensión), y las cápsulas articulares (contención de la flexión) solo ceden ante grandes fuerzas. Son inestables por la gran disrupción ligamentaria que producen.
- Lesión en traslación-rotación: desplazamiento horizontal de una parte de la columna en relación con otra. Se produce en casos de fractura-dislocación facetaría uni o bilateral, fractura-separación de masa lateral y fractura bilateral de pedículos.
En la valoración del complejo disco-ligamentario se observa por:
- Falta de alineamiento facetario: aposición articular <50% o diástasis >2mm en la unión facetaría, indica lesión disco-ligamentaria.
- Ensanchamiento anormal del espacio discal anterior
- Separación aislado de las apófisis espinosas puede ser más frecuente al ser ligamentos más débiles pero indican disrupción si se asocian a angulación >11º en el espacio intervertebral, a subluxación anterior >3,5mm o a desalineación facetaría.
- En la RM la aparición de hiperintensidades en T2 en el disco o ligamentos indica disrupción aunque no es cuantificable.
SISTEMAS DE CLASIFICACIÓN DEL TRAUMA DE LA COLUMNA SUBAXIAL.
Existen múltiples sistemas de clasificación de la patología traumática cervical subaxial. Haremos un pequeño resumen de los más importantes centrándonos principalmente en el sistema de clasificación de Allen y en los últimos sistemas de clasificación de la misma.
Clasificación de Holdsworth
Según Holdsworth, que creó el sistema de estabilidad de dos columnas para la columna cervical, para que el complejo ligamentario posterior se viera dañado era necesario la aplicación de una fuerza de flexión/rotación, ya que la aplicación de una fuerza longitudinal raramente produciría una ruptura de las fibras del complejo a no ser que el trauma fuera de gran intensidad. Según este autor existen 5 tipos de patrones que pueden causar fracturas o fracturas dislocaciones de la columna:
- Flexión: fracturas en acuñamiento, frecuentemente estables.
- Flexión/rotación: fracturas o fracturas dislocaciones altamente inestables.
- Extensión: produce una ruptura del espacio discal pero el CLP permanece intacto (es estable a la flexión.
- Compresión: fracturas en estallido, son estables por que el CLP permanece intacto.
- Cizallamiento: fracturas inestables por afectación de los ligamentos.
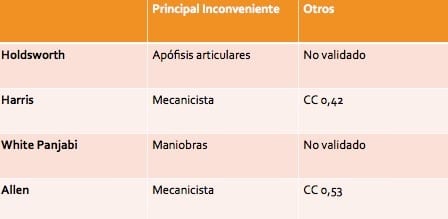
Esta clasificación presenta dos inconvenientes principales, el primero es que no da importancia a la anatomía de las articulaciones facetarías centrándose únicamente en los ligamentos; por otro lado no ha sido ampliamente utilizado y nunca ha sido validado.
Clasificación de Harris
Consiste en una clasificación mecanicista, basándose en los vectores de fuerza que producen el mecanismo de la fractura. Los principales vectores que tiene en cuenta son los de flexión, extensión, rotación, compresión vertical y flexión lateral, pudiéndose combinar en fuerzas como la flexión-rotación o la extensión-rotación que puede añadir otras variedades.
• Flexión:
- o Subluxación anterior: la hiperflexión produce una disrupción del CLP y de las capsular articulares observándose un ensanchamiento de los espacios interespinosos. Si no se maneja adecuadamente en el 30-50% de los casos se puede producir dislocación. Corresponde con la flexión distracción grado 1 de Allen.
o Dislocación facetaría bilateral: se produce traslocación de más del 50%. Se produce dislocación de los complejos ligamentarios anterior y posterior produciendo inestabilidad completa del segmento. Corresponde a la flexión distracción grado 3 de Allen.
o Fractura en acuñamiento simple o por compresión: se produce una fractura en cuña que puede estar acompañada de afectación del CLP o no. En la clasificación de Allen corresponde a las fracturas en flexión por compresión grados 1 a 3.
o Fractura del minero: fractura vertical de la apófisis espinosa de C6, C7 o T1 por una flexión forzada del cuello y la alta tensión de los ligamentos inter y supraespinosos.
o Fractura en lágrima en flexión: el grado de flexión y de lesión anatómica en esta lesión es importante. Existe un fragmento triangular anterior y parte del cuerpo que se introduce en el canal. Tanto el CLA como el CLP están dañados y existe una deformidad en flexión de la columna cervical. La lesión neurológica es grave. Corresponde a los grados 4 y 5 de las fracturas por flexión compresivas de Allen.
• Flexión-rotación: corresponde a la dislocación facetaría unilateral. Existe menos del 50% de traslación del cuerpo vertebral presentando frecuentemente un daño parcial del sistema ligamentario. Corresponde a las lesiones por flexión y distracción grado 2 de Allen. Los procesos articulares anterior e inferior presentan daños frecuentemente.
• Extensión-rotación: produce una fractura de la apófisis articular produciendo fractura de los pilares laterales. No existe traslación y solo hay afectación radicular por afectación de la raíz. Corresponde al grado I de la compresión extensión de Allen.
• Compresión vertical:
- o Fractura de Jefferson.
o Fractura en estallido: Se produce por fuerzas axiales en el eje longitudinal. Puede producir déficit por retropulsión de un fragmento óseo hacia el canal. Puede existir una fractura bilaminar del arco posterior. En la radiografía hay una corrección de la lordosis cervical que nos permite diferenciarlas de las fracturas en lágrima. Corresponde a la compresión vertical grado 3 de Allen.
• Hiperextensión:
- o Dislocación por hiperextensión: producen disrupción del CLA y el disco intervertebral y aumenta la tensión en el CLP. Hasta en el 60% puede haber avulsiones de los platillos vertebrales. Corresponde a la clasificación de Allen de distracción por extensión grado 2.
o Fractura por avulsión del arco anterior de C1.
o Fractura por extensión en lágrima del axis.
o Fractura del arco posterior del atlas.
o Fractura laminar: fracturas de compresión por extensión.
o Fractura del ahorcado.
o Fractura-dislocación en extensión: Se debe a hiperextensión extrema que produce fractura de las láminas posteriores por las masas laterales y las apófisis articulares que en los casos graves produce dislocación de los fragmentos. Corresponde a la compresión por extensión grados 3, 4 y 5 de Allen.
• Flexión lateral:
- o Fractura de los procesos uncinados.
• Otras: fracturas de odontoides y luxación occipitocervical.
Checklist clínico de White y Panjabi
Consiste en una fórmula para evaluar la estabilidad de la columna. En el estudio realizado por estos autores concluyen que la estabilidad de la columna anterior depende fundamentalmente de los CL anterior y posterior, mientras que la columna posterior depende las cápsulas articulares de las facetas articulares. De acuerdo con estos estudios se propone una checklist basado en estudios radiográficos (previo a los estudios con TC y RM). Sin embargo, algunas de las maniobras propuestas no están de acuerdo con los estándares de tratamiento actuales.
Clasificación mecanicista de Allen
Según Allen y colaboradores las lesiones de la columna cervical subaxial dependen de dos factores fundamentales que son el vector productor de la fractura y la posición de la columna en el momento del traumatismo.
• Flexión compresiva: ocurre más frecuente en C5-C6 produciéndose la fractura en el cuerpo de C5. 36% de los paciente analizados (165).
- o Grado 1: fractura del margen anterosuperior de la vértebra sin déficit neurológico. Sin daño del CLP. Se observó en 36 pacientes.
o Grado 2: fractura en pico del cuerpo vertebral con pérdida de altura. Se observó en 7 pacientes, 1 con un síndrome medular central.
o Grado 3: se observa la línea de fractura del pico vertebral, pero sin traslación del fragmento. La mitad de los pacientes (2/4) presentaron déficit neurológico, en un caso un daño medular central y otro una sección completa.
o Grado 4: presenta menos de 3mm de traslación del fragmento. En los 8 casos presentados se vio daño neurológico (2 medular central, 1 sección parcial, 3 competa)
o Grado 5: más de 3mm de traslación del fragmento. El CLP está interrumpido y también la parte posterior del CLA. Todos presentaron déficit neurológico (11 síndrome medular centra y 10 sección completa)
• Compresión vertical: la fuerza compresiva se transmite por la columna cervical cuando está en posición neutra.
- o Grado 1: fractura cóncava del platillo vertebral superior o inferior sin afectación ligamentosa. 1/5 presentó síndrome medular central.
o Grado 2: fractura cóncava en ambos platillos. Ninguno presentó déficit.
o Grado 3: fractura en estallido del cuerpo vertebral. Puede presentar retropulsión de fragmentos posteriores del cuerpo vertebral acompañada de afectación ligamentaria o no. 3/5 presentaron sección medular completa.
• Flexión-distracción: la fuerza se transmite a la columna cervical cuando el cuello esta en flexión. 61 de 165 pacientes presentaron este tipo de lesiones. Son más frecuentes en los niveles más bajos de la columna subaxial y presentando mayor gravedad (50% ocurrían en C6-C7)
- o Grado 1: se produce una subluxación facetaria en flexión con divergencia de las apófisis espinosas. 12/61
o Grado 2: luxación facetaría unilateral con diferentes grados de daño ligamentario posterior. Se puede observar una listesis rotatoria del segmento.
o Grado 3: luxación bilateral con listesis menor del 50%. 17/61.
o Grado 4: luxación extrema de una vértebra sobre la otra, con presencia de una “vértebra flotante” y bloqueo bilateral de las facetas. Se produce un daño grave de los ligamentos posteriores y del arco posterior.
• Compresión-extensión: la fuerza se produce sobre la cara o la frente forzando la extensión. El mayor impacto se produce sobre el arco posterior. 32/165 casos presentaban un grado 1 de esta lesión siendo más frecuente en C6-C7.
- o Grado 1: fractura unilateral de la apófisis articular, con fractura del pedículo y la lámina (articulación flotante) o por el pedículo y la apófisis. Puede existir una luxación rotatoria leve. En la mayoría no existen déficit neurológico aunque 8 presentaron radiculopatía, 4 sección parcial y 1 completa.
o Grado 2: fractura bilateral del arco posterior pudiendo ser múltiple. 5/40.
o Grado 3 y 4: fracturas bilaterales de los arcos en las esquinas (pedículos, láminas i facetas). En el grado 4 aparece ensanchamiento anterior del cuerpo vertebral.
o Grado 5: fractura del arco posterior con desplazamiento anterior del cuerpo vertebral. 3/50 aunque ninguno presentó déficit.
• Extensión distracción: se produce con el cuyo en extensión y la aplicación de la fuerza en el vértex o la frente. Es más frecuente en personas ancianas con un ensanchamiento del espacio intervertebral o una fractura transversa del cuerpo vertebral.
- o Grado 1: ensanchamiento del espacio intervertebral con una posible fractura en la parte anterior de la vértebra superior o inferior. 2 casos, sin déficit.
o Grado 2: además del ensanchamiento en el disco existe una afectación de los ligamentos del CLP, lo que aumenta las posibilidades de daño medular. 9 casos de los cuales 8 presentaron déficit neurológico.
• Flexión lateral: se produce por un vector compresivo con la cabeza lateralizada hacia un hombro, lo que produce en un lado fractura del arco y distracción en el contralateral presentando compresión en un segmento (grado 1). En el grado 2 se añade desplazamiento de un cuerpo con respecto al continguo. 3/165 presentaron estas lesiones, 1 grado 1 sin déficit y 2 grado 2 con déficit, uno de los cuales presentaba un daño medular completo.
Estas clasificaciones presentan diferentes inconvenientes que hacen que hayan sido poco utilizadas en el pasado:
• Holdsworth: como hemos dicho no reconoce la importancia de las apófisis articulares y no está validada.
• Harris: gran importancia del componente mecánico con escasa utilidad para guiar el tratamiento y pronóstico. Presenta un coeficiente de correlación intraclase de 0,42.
• White y Panjabi: nunca ha sido validado ni se ha demostrado su fiabilidad. Requiere realizar maniobras que pueden aumentar el riesgo de lesión.
• Allen: gran importancia del componente mecánico, pero de escasa utilidad. Presenta un coeficiente de correlación intraclase de 0,53.
CSISS
Propone que la inestabilidad no depende solo del componente óseo y ligamentario sino que es un proceso continuo y que se puede determinar sus grados en función del desplazamiento que se observa en las pruebas de imagen. Para esto divide la columna cervical en 4 segmentos: el cuerpo vertebral incluyendo el LLA, anillo fibroso y LLP; articular derecha y su cápsula, articular izquierda y su cápsula; y la lámina incluyendo los pedículos, las apófisis espinosas y ligamentos interespinosos y supraespinosos. En este caso se puntúa cada una de las columnas de 0 a 5, indicando 0 ausencia e trauma y 5 el peor trauma posible. Se determina en función del aumento del desplazamiento de los segmentos óseos. Así por ejemplo una fractura no desplazada puntúa 1 punto y una con subluxación anterior del cuerpo sería 2,5 puntos. Por tanto el valor varía de 0 a 20. En el estudio realizado por Anderson el coeficiente intraobservador era de 0,98 y el interobservador de 0,88. En función de estos parámetros se recomienda la intervención quirúrgica si la puntuación es mayor de 7. Las ventajas de esta clasificación son que permite un análisis detallado de la fractura y una guía de su manejo, sin embargo continua siendo un sistema complejo lo que dificulta su implementación en la práctica clínica.
SLIC
Fue introducida por Vaccaro y colaboradores en 2007 con el objetivo de cuantificar la estabilidad de la columna cervical. Así para estandarizar y cuantificar la gravedad del trauma y la ruptura del sistema ligamentario, se atiende a tres parámetros: la morfología de la lesión, el complejo ligamentario y la exploración neurológica.
• Morfología: clasifica los traumas en lesiones compresivas, por estallido, distracción o rotación/traslación.
- o Compresión: son aquellas que presentaban una pérdida de altura en parte o la totalidad del cuerpo vertebral o rotura de las carillas articulares. Así se incluyen las lesiones por compresión y en estallido y las fracturas en lágrima por flexión-compresión. Compresiones de las apófisis articulares sin desplazamiento o si este es mínimo también entran en esta categoría.
o Distracción: se observa por disociación en el eje vertical. Se producen por fuerzas de extensión en la columna anterior y flexión en las facetas articulares que cuando son de alta magnitud presentan sobrepasan la resistencia. Por ello aunque son menos frecuentas que als compresivas son más graves. Este tipo de lesiones se observa en las luxaciones y subluxaciones produciendo disrupción de los complejos ligamentarios. En hiperextensión producirán disrupción del CLA y ensanchamiento del disco vertebral, asociado a compresión de los elementos posteriores. Si no existe luxación podremos ver alteraciones en el sistema ligamentario en la RM.
o Translación/rotación: se debe a la presencia de desplazamiento horizontal de un elemento respecto a otro ya sea de forma estática o dinámica. Se considera patológico cuando el desplazamiento está por encima de 11º en rotación o 3,5mm de traslación. Esto ocurre en la fractura dislocación uni o bilateral o en la fractura con separación de masa lateral (masa lateral flotante). Esta morfología se asocia a daño en los sistemas ligamentarios anterior y posterior.
• Complejo disco-ligamentoso: se suele observar por métodos indirectos por alteraciones de las relaciones normales de los componentes óseos (separación de facetas, ensanchamientos de discos…). Los sistemas más potentes son las cápsulas articulares facetarías del componente posterior y el ligamento longitudinal anterior en el componente anterior. Otros signos de alteración son una coaptación de las facetas articulares <50% o una diastasis >2mm que indican una disrupción absoluta del CDL, mientras que el ensanchamiento del disco también lo indica en el CLA. Por otro lado el ligamento interespinosos es la zona más débil por lo que para considerar disrupción debe de acompañarse de alteración de la alineación de las facetas articulares y una angulación >11º. En la RM una hiperintensidad en T2 indica edema y aunque sugiere disrupción no es cuantificable.
• Estado neurológico: es un importante indicador de la gravedad del daño en la columna, además debería de ser el predictor más importante para determinar el tratamiento.
En función de estos tres parámetros se determina el tipo de lesión adjudicando a cada uno una puntuación en función de la lesión más grave que aparece en cada parámetro se obtiene una puntuación final. En función de esto se establece una pauta terapéutica:
- • 1-3: no hay indicación quirúrgica
• >5: indicación de fujación.
• 4: el cirujano debe valorar la necesidad de cirugía
En este caso el sistema SLIC el coeficiente de correlación interobservador era de 0,49, 0,57 y 0,87 para la morfología, CDL y estado neurológico respectivamente; y un coeficiente intraobservador de 0,66, 0,75 y 0,9. Esto indica que cuanto peor es la lesión y el estado del paciente se tiene a un tratamiento más agresivo, aunque también presenta un acuerdo en el tratamiento mayor que llega hasta un 74%.
Finalmente en 2013 se publicó en Neurosurgery las Guías de Manejo del traumatismo cervical agudo, realizado por el Congreso de Neurocirujanos de los EEUU concluyen:
• Nivel de evidencia I:
- o Sistema SLIC debe de ser utilizado para la clasificación del traumatismo medular al aportar una gran información sobre el tipo de daño y presenta un coeficiente de correlación elevado (0,71).
o Sistema CSISS se recomienda para clasificar la inestabilidad y tipo de fractura en estas lesiones, con un coeficiente de correlación alto (0, 97 intraobservador y 0, 888 interobservador), pero presentando una mayor complejidad.lo que dificulta su utilización en la práctica clínica diaria.
• Nivel de evidencia III: no recomiendadn el uso de la clasificación de Harris ni de Allen por su escaso coeficiente de correlación, aunque sí que recomiendan la clasificación de Harris junto con otros sistemas con mejor nivel de evidencia.
TRATAMIENTO
En el tratamiento quirúrgico de las lesiones de la columna cervical existen dos abordajes con indicaciones concretas:
- Abordaje posterior: es el de elección para las lesiones en flexión, siendo especialmente útiles cuando el daño en los cuerpos vertebrales es mínimo y cuando no existe compresión anterior de la médula o nervios. Consiste en proceder a una reducción abierta o cerrada seguido de la colocación de tornillos en las masas laterales.. En ocasiones cuando la columna anterior es estable y no existe daño de la columna posterior la colocación de wiring permite la estabilización. En el caso de que halla afectación de la columna anterior y posterior está indicado la combinación de un abordaje combinado anteroposterior.
- Abordaje anterior: está indicado en fracturas compresivas del cuerpo vertebral con retropulsión de un fragmento hacia el canal, en fracturas por extensión, fracturas posteriores graves que imposibilitan la estabilización y fusión posterior y en casos de subluxación traumática. Consiste en una corpectomía con descompresión anterior del canal neural y eliminación de fragmentos seguido de fusión mediante injerto y una placa anterior o mediante un implante.
Hoy en día no existe un estándar de tratamiento para este tipo de fracturas, sin embargo Dvorack y colaboradores junto con Vaccaro realizaron un metanálisis sobre este aspecto y propusieron en 2007 un protocolo para el tratamiento quirúrgico de las mismas en función de la morfología que describen en el sistema SLIC:
• Fracturas compresivas o en estallido: el tratamiento conservador consiste en collarín rígido 12 semanas (Allen I) o halo o collarín SOMI (Allen II). En el sistema SLIC estas lesiones presentan una baja puntuación por lo que frecuentemente se tratarán de manera conservadora, dependiendo de la afectación neurológica; sin embargo en aquellos en los que esté indicado la cirugía se recomienda una descompresión anterior mediante corpectomía seguida de colocación de injerto y placa o prótesis.
• Fracturas por distracción: diferenciaremos en lesiones por hiperextensión o por hiperflexión, estas segundas condicionando la subluxación de las facetas.
- o Hiperextesión con/sin fractura por avulsión: en su mayoría van a requerir estabilización quirúrgica siendo el abordaje determinado por la afectación del CDL. Dado que es más frecuente la afectación del disco vertebral el abordaje suele ser una discectomía anterior y artrodesis junto con placa. En el caso de hiperostosis o anquilosis se recomienda también realizar fijación posterior.
o Subluxación facetaría uni o bilateral: la morfología de este tipo de lesiones es variada y la elección del tratamiento a seguir es complejo. Según estos autores la reducción cerrada mediante colocación de tracción es genera controversia. La elección del abordaje depende del estado del disco. En caso de herniación posterior se recomienda un abordaje anterior mediante discectomía y fusión seguida de reducción cerrada con colocación de placa anterior. Sin embargo no se puede asegurar 100% la coaptación previa de las facetas articulares aunque consiguen una estabilidad similar a la previa. En el caso de que no exista herniación del disco se puede realizar un abordaje anterior o posterior en función de las preferencias del cirujano y el paciente
. En el caso del abordaje posterior consiste en una flavectomía seguida de reducción y fijación, aunque en este caso se ha observado un mayor riesgo de desarrollo de cifosis en la evolución posterior.
• Fracturas por translación-rotación: son las más graves y en el sistema SLIC la morfología y la afectación del CDL ya suma 6 puntos antes de sumar el estado neurológico. Incluyen lesiones desde las fracturas-separación de las masas laterales, dislocación de las facetas articulares y las fracturas en lágrimas entre otras; que en todos los casos van a presentar desplazamiento de un segmento cervical sobre otro. Consideraremos las siguientes:
o Fractura-compresión del platillo articular con fractura-dislocación facetaria: cuando se observa este tipo de asociación se contraindica en general el abordaje anterior, ya que se asocia a un fallo temprano de este tipo de fusión. Por tanto se recomienda una fijación posterior, excepto que exista una afectación CDL grave en RM o fractura conminuta facetaria o de la masa lateral en el que se indica un abordaje combinado.
o Fractura en estallido y dislocación (fractura en lágrima): existe una afectación grave de la columna posterior que se asocia con una retropulsión del cuerpo vertebral de gran importancia que implica generalmente una sección medular completa, por lo que un abordaje anterior que retire el fragmento evitando la compresión estaría indicado. De acuerdo a esto se recomienda un abordaje combinado para dicha retirada y fijación de la columna posterior ampliamente dañada.
o Fractura-dislocación facetaria uni o bilateral sin fractura de cuerpo vertebral: comprende una gran variedad de lesiones sin que exista un consenso claro en el tratamiento de los mismos. En el caso de observarse un fragmento desplazado hacia el canal se recomienda un abordaje anterior mediante discectomía, reducción abierta y fusión. Hasta en el 50% de los casos se benefician de una reducción cerrada previa. En el resto se puede realizar tras la discectomía y descompresión. En el caso de que no fuera posible la reducción de la luxación estaría indicado un abordaje combinado. Por último si no existe herniación de un fragmento en el canal se pueden realizar ambos abordajes aunque estos autores recomiendan un abordaje posterior.
Finalmente de nuevo en 2013 se realizaron una serie de recomendaciones sobre el tratamiento de este tipo de lesiones aunque en este caso el nivel de evidencia es menor, y solo se puede recomendar con un nivel de evidencia III:
- • La reducción abierta o cerrada de las fracturas y dislocaciones de la columna subaxial teniendo como objetivo la descompresión medular y la restitución del canal medulas.
• La estabilización mediante fijación interna o externa para permitir la movilización y rehabilitación del paciente. Tanto el abordaje anterior como el posterior están aceptados siempre y cuando no se requiera un abordaje específico que permita la descompresión medular.
• Si no existen otros métodos de tratamiento de las fracturas de la columna subaxial se recomienda la tracción con encamamiento prolongado.
• Se recomienda el uso de TC y RM en pacientes con trauma y espondilitis anuilosante incluso ante traumas menores.
• En pacientes con espondilitis anquilosante que requieran estabilización quirúrgica se recomienda abordaje posterior para la instrumentación y fusión o un abordaje combinado. En este tipo de pacientes el abordaje anterior se relaciona con una tasa del 50% de colapso del mismo.
CONCLUSIONES
• La patología traumática de la columna subaxial es de gran complejidad.
• Los nuevos sistemas de clasificación (CSISS y SLIC) nos permiten un manejo más accesible de este tipo de patología.
• Se recomienda el uso de estas clasificaciones para el manejo de la patología traumática subaxial.
• No existe un estándar de tratamiento para la patología traumática de la columna subaxial.
• En muchas ocasiones la experiencia del cirujano marca el abordaje a elegir.

excelente estudio y presentacion
Buenas tardes. Tengo una apófisis espinosa clavada a la vertebra de debajo en las cervicales y una rectificación de la lordosis cervical y desidratacion de algun disco.. Ningún traumatólogo hace caso a la imagen clara de la rx y RM. Me duele el cuello constantemente y no se como provar lo que tengo, se que hay una enfermedad llamada sindrome de bastrup o artritis espinosa
BUENAS TARDES DR, ME DIAGNOSTICARON UNA OSTEONECROSIS A NIVEL DE
LA C6- C7 ,PERO YO YA TENIA DOS HERNIAS A ESE NIVEL VERDADERAMENTE TENGO MUCHO DOLOR ,QUE TRATAMIENTO DEBO RECIBIR O LO ULTIMO SERIA UNA CIRUGIA, LE AGRADECERIA MUCHO SU OPINION.MIL GRACIAS
Dr. Buenos días, recientemente me hice unos chequeos y en neurología me detectaron: Disminución del espacio intervertebral C6 C7 en ambas incidencias. Listesis grado I, C6 C7, 10 grados en extensión que se mantiene en la flexión. Demás cuerpos vertebrales mantienen adecuada movilización en las incidencias funcionales.
Me dieron tratamiento por rehabilitacion.
Mi pregunta, necesito intervención quirúrgica, como trato está patologia, seguirá aumentando la gravedad, ya que se ha conteacturado todo en rededor del cuello y hombros y parte de la espalda (omóplatos). Gracias muy amable
Doctor buenas tardes, seria tan amable de informarme acerca de un accidente que tuve el 20 de febrero del 2020, donde yo me subí al ascensor de un edificio de mi empresa y este se descolgó hasta el sótano, casi de inmediato se me inflamó el cuello y no podia moverme, tenia mucho dolor en toda la espalda y cuello y las piernas, lo que me ocasionaba caminar con dificultad. Me hospitalizaron durante siete días y a los tres meses me tomaron unas imágenes que arrojaron como resultado el hallazgo de discopatía degenerativa de C5-C6 y C6-C7; y L4-L5. A… Leer más »
tengo un hermano que ha sufrido un accidente traumatismo vertebro medular dorso lumbar _D/C nevu medular que signific eso? tiene inmovilizado desde la cintura par abajo, por favor me gustaria su diagnostico gracias.
Buen día, estoy diagnosticada con hernias cervicales c5-c6-c7 dese el 2016, lo anterior derivado de un accidente de transito en el 2011 donde tuve latigazo cervical, ya estuve en tratamiento conservador y rehabilitación sin mejoría, estoy ya programada para cirugía. Me van a extraer una parte de hueso de cadera para colocármelo en el área afectada, quisiera saber más a detalle lo que es el procedimiento que se me realizara así como tiempo de recuperación
Estimada Consuelo Zambrano Pérez,
Para valorar adecuadamente el problema son absolutamente necesarios los datos clínicos y ver las imágenes, de forma conjunta.
Si lo considera oportuno, le ofrecemos la posibilidad de una consulta directa online, rellenando el formulario de contacto que hay en la seccion de «Contactar» disponible en el menu de arriba o accediendo al siguiente enlace:
https://neurorgs.net/registro-para-consulta-online-de-neurocirugia-del-doctor-rafael-garcia-de-sola/
Dr. Buen dìa. En mi exàmen de columna cervical que me realicè me saliò : Bloque óseo de los cuerpos vertebrales C3-C4 y parcial de C5 con inversión de la curva de lordosis.
Anterolistesis grado 1 C2
Disminución del calibre de los agujeros de conjugación C5-C6 bilateral
Cambios artósicos facetarios
Disminución en la densidad ósea.
ME GUSTARÍA SABER SU DIAGNOSTICO AL RESPECTO. Gracias.
Dr. tengo 69 años y sufro de Artritis Reumatoidea.